Médicos y activistas por los derechos de las personas trans aseguran que esta modificación dificultará enormemente la comprensión de los diagnósticos y las tendencias del cáncer en esta población.
Algunos estudios han demostrado que entre las personas transgénero es más frecuente el consumo de tabaco y menos habitual los controles de detección del cáncer, factores que podrían aumentar su riesgo de desarrollar la enfermedad.
Investigadores del cáncer explicaron que este cambio es consecuencia de que la administración Trump solo reconoce los sexos “masculino” y “femenino”.
Los científicos opinan que la medida impactará a todos los registros de cáncer del país โen cada estado y territorioโ ya que todos reciben fondos federales.
A partir de 2026, los registros financiados por los Centros para el Control y Prevención de Enfermedades (CDC) y el Instituto Nacional del Cáncer (NCI) . Y las agencias federales de salud solo recibirán datos de pacientes clasificados de esa manera.
Actualmente, los registros si el sexo de un paciente de cáncer es “hombre”, “mujer”, “otro”, ofrece diferentes opciones para “transexual”, y si el sexo no ha sido indicado o se desconoce.
En enero, el presidente Donald Trump firmó una en la que se estableció que el gobierno federal solo reconocerá los sexos masculino y femenino. Autoridades de los registros oncológicos informaron que se les ordenó modificar la manera en que recolectan los datos de pacientes con cáncer.
“En Estados Unidos, a los que estamos recibiendo fondos federales prácticamente no nos dieron otra opción”, le dijo a บฺมฯณินฯอ๘ News Eric Durbin, director del Kentucky Cancer Registry y presidente de la North American Association of Central Cancer Registries (NAACCR). Esta institución, que recibe dinero federal, establece los estándares para informar casos de cáncer a lo largo de Estados Unidos y Canadá.
Según la nueva normativa, se deberá clasificar a los pacientes como “sexo desconocido” cuando esté documentado como algo distinto a masculino o femenino (por ejemplo, no binario o transexual) y no haya información adicional sobre el sexo asignado al nacer.
Una visión incompleta
Investigadores señalaron que actualmente no se cuenta con datos poblacionales de calidad sobre la incidencia de cáncer en las personas transgénero. Si bien se estaban logrando avances importantes para mejorar esta información, ese trabajo ahora corre el riesgo de quedar en la nada.
“En lo que respecta al cáncer y las desigualdades en torno a esta enfermedad, se pueden usar los registros de cáncer para ver dónde se encuentra la mayor contaminación atmosférica, ya que las tasas de cáncer de pulmón son más altas en esas zonas. Se puede observar el impacto del almacenamiento de residuos nucleares debido a los tipos de cáncer que son más frecuentes en esos códigos postales, en esas zonas del país”, explicó Shannon Kozlovich, miembro del comité ejecutivo del California Dialogue on Cancer.
“Cuantos más sectores de la población dejemos fuera de esta base de datos, menos sabremos qué está ocurriendo”, agregó. “Y eso no significa que no esté ocurriendo”.
Durante décadas, los registros de cáncer fueron la herramienta de vigilancia más completa en el país para entender la incidencia del cáncer, las tasas de supervivencia y para identificar tendencias preocupantes.
Cada año, hospitales, laboratorios de patología y otros centros de salud notifican los casos de cáncer a registros regionales y estatales. Los datos compilados documentan las tasas de incidencia y mortalidad por región, raza, sexo y edad.
Dos programas federales son las principales fuentes de estadísticas sobre cáncer, con información sobre decenas de millones de casos. El National Program of Cancer Registries de los CDC financia organizaciones en 46 estados, el Distrito de Columbia, Puerto Rico, las Islas Vírgenes y territorios del Pacífico estadounidense. Su información representa del país.
Por su parte, el programa de Vigilancia, Epidemiología y Resultados Finales del Instituto Nacional del Cáncer, conocido como SEER, recopila y publica datos de registros que cubren del país.
La información que publican los registros de cáncer ha llevado a modificaciones en el tratamiento y en la prevención, además de impulsar otras políticas diseñadas para reducir las tasas de diagnóstico y de mortalidad.
Por ejemplo, esos datos permitieron identificar el entre personas . Como resultado, ahora las guías clínicas en Estados Unidos que los adultos comiencen los chequeos a los 45 años en vez de a los 50.
Varios estados también han aprobado sus propias medidas. Lara Anton, vocera del Departamento de Servicios de Salud de Texas, dijo que en 2018 los epidemiólogos del Registro Oncológico de Texas descubrieron que el estado tenía las tasas más altas del país de carcinoma hepatocelular, un tipo de cáncer de hígado más común en hombres que en mujeres.
A raíz de esto, el Instituto de Prevención e Investigación del Cáncer de Texas para revertir el aumento de casos. El Registro Oncológico de Texas se unió a SEER en 2021.
“Cuando se ingresa a un paciente con cáncer en un registro, lo seguimos durante el resto de su vida. Porque necesitamos saber si las personas sobreviven según el tipo y la etapa del cáncer”, señaló Durbin. “Eso es crucial para la formulación de políticas públicas”.
La NAACCR imparte los estándares nacionales que definen qué tipo de datos se deben recopilar con cada diagnóstico. Estos estándares son desarrollados junto a los CDC, el Instituto Nacional del Cáncer y otras organizaciones.
Según Durbin, los registros recopilan más de 700 datos por paciente, entre ellos información demográfica, diagnóstico, tratamiento y supervivencia. Los registros financiados por los CDC y el NCI deben especificar el sexo del paciente.
Las definiciones de NAACCR y sus estándares de datos garantizan una recolección uniforme en todo el país. “Todos seguimos esencialmente los estándares que desarrolla NAACCR”, dijo Durbin. Aunque los registros pueden agregar datos específicos a nivel estatal, deben seguir estos lineamientos cuando transfieren la información al gobierno federal.
En un comunicado enviado por correo electrónico, Andrew Nixon, vocero del Departamento de Salud y Servicios Humanos, afirmó: “HHS está utilizando la ciencia biológica para guiar sus políticas, no agendas ideológicas como lo hizo la administración Biden”.
Un retroceso
NAACCR publica periódicamente actualizaciones de sus lineamientos. Pero, según Kozlovich, el cambio en la categoría de “sexo” que eliminará las opciones transgénero a partir de 2026 fue una decisión de emergencia provocada por las políticas de la administración Trump.
Kozlovich formó parte de un grupo que impulsó la inclusión de datos sobre sexo y género como variables distintas en la recolección de información oncológica.
Según un realizado por el Williams Institute de la UCLA School of Law en Los Ángeles (UCLA), 2,8 millones de personas mayores de 13 años se identifican como transgénero en el país.
Científicos y defensores de los derechos de las personas trans manifestaron en entrevistas que hay señales preocupantes de que esta población podría tener mayor riesgo de desarrollar cáncer o enfrentar peores condiciones de salud en comparación con otras.
“Sin evidencia sobre nuestras desigualdades en salud, no hay ningún incentivo para corregirlas”, afirmó Scout, director ejecutivo de la LGBTQIA+ Cancer Network.
Un estudio publicado en 2022 concluyó que las personas transgénero y de género diverso eran entre más propensas que las personas cisgénero a consumir cigarrillos, cigarrillos electrónicos o habanos. El consumo de tabaco es una de las principales causas de cáncer y de muerte por cáncer.
Un publicado en 2019 concluyó que los pacientes trans tenían menos probabilidades de recibir los controles recomendados para detectar cáncer de mama, de cuello uterino y colorrectal. Y un realizado por investigadores de la Stanford Medicine encontró que los pacientes LGBTQ+ tenían casi tres veces más probabilidades de experimentar una recurrencia del cáncer de mama en comparación con personas cisgénero heterosexuales.
Scarlett Lin Gomez, epidemióloga de la Universidad de California-San Francisco y directora del Greater Bay Area Cancer Registry explicó que desde hace al menos 10 años el Instituto Nacional del Cáncer ha buscado mejorar su capacidad para monitorear la carga de cáncer en poblaciones con diferentes orientaciones sexuales e identidades de género. Los registros oncológicos son un punto de partida lógico, explicó.
“Se había avanzado lenta pero correctamente”, señaló Gómez. “Pero ahora, desde mi punto de vista, hemos retrocedido completamente”.
La decisión de no recopilar información sobre la identidad trans de los pacientes con cáncer es solo uno de los muchos cambios que han enfrentado los registros bajo la administración Trump, según científicos encargados de tareas de vigilancia y agencias estatales de salud.
Una orden del HHS para reducir gastos en contratos provocó recortes en el financiamiento a registros del programa SEER del NCI. Aunque los fondos de los CDC para registros no se han reducido, el presupuesto que propuso la Casa Blanca para el año fiscal 2026 plantea eliminar el financiamiento del National Program of Cancer Registries.
Otras acciones de la administración Trump contra personas trans incluyen la cancelación de subvenciones para investigaciones sobre salud LGBTQ+, el desmantelamiento de la oficina de salud para minorías sexuales y de género de los Institutos Nacionales de Salud, y la suspensión de servicios especializados para jóvenes LGBTQ+ en la línea nacional de prevención del suicidio 988.
Sin datos, los investigadores no pueden justificar el financiamiento de investigaciones que puedan beneficiar a pacientes trans, lamentó Gomez. “Es una forma de borrar su existencia”.
บฺมฯณินฯอ๘ News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFโan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/noticias-en-espanol/limitados-por-politicas-de-trump-los-registros-de-cancer-solo-reconoceran-a-pacientes-como-hombre-o-mujer/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=2122753&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>“Quería tener el control sobre cómo iba a dejar este mundo”, dijo la mujer de 61 años que vive en Lancaster. “Decidí que era algo que yo podía elegir”.
Usar asistencia médica para morir no fue una opción cuando Milano supo, a principios de 2023, que su enfermedad era incurable. En ese momento, habría tenido que viajar a Suiza, o vivir en el Distrito de Columbia o en uno de los .
Pero Vermont eliminó su requisito de residencia en mayo de 2023, seguido de Oregon dos meses después. (Montana permite la muerte asistida en virtud de una decisión judicial de 2009, pero ese fallo no establece normas sobre la residencia. Y aunque Nueva York y consideraron recientemente una legislación que permitiría a los residentes fuera del estado acceder a la ayuda médica para morir, ninguna de las dos disposiciones fue aprobada).
A pesar de las limitadas opciones y los retos —como encontrar médicos en un nuevo estado, decidir dónde morir y viajar cuando se está demasiado enfermo para caminar hasta el dormitorio o para subirse a un coche— docenas de personas han hecho el viaje a los dos estados que han abierto sus puertas a los enfermos terminales no residentes que buscan ayuda para morir.
Al menos 26 personas han viajado a Vermont para morir, lo que representa casi el 25% de las muertes asistidas registradas en el estado desde mayo de 2023 hasta junio de 2024, según el Departamento de Salud de Vermont. En Oregon, 23 residentes de fuera del estado murieron utilizando asistencia médica en 2023, algo más del 6% del total del estado, según la .
El oncólogo Charles Blanke, cuya clínica en Portland se especializa en la atención al final de la vida, señaló que el total de Oregon es probablemente el resultado de un recuento inexacto y espera que las cifras aumenten. En el último año, dijo, ha atendido de dos a cuatro pacientes de fuera del estado a la semana —aproximadamente una cuarta parte de su consulta— y ha recibido llamadas de todo el país, incluyendo Nueva York, las Carolinas, Florida y “toneladas de Texas”. Pero que los pacientes estén dispuestos a viajar no significa que sea fácil ni que obtengan el resultado deseado.
“La ley es muy estricta sobre lo que hay que hacer”, afirmó Blanke.
Como en otros estados que permiten lo que algunos llaman muerte asistida por un médico o suicidio asistido, Oregon y Vermont exigen que los pacientes sean evaluados por dos médicos.

Los pacientes deben tener menos de seis meses de vida, estar mental y cognitivamente sanos, y ser físicamente capaces de tomar los fármacos para poner fin a sus vidas. Los historiales deben revisarse en el estado; no hacerlo constituye ejercer la medicina fuera del estado, lo que infringe los requisitos para obtener la licencia médica.
Por la misma razón, los pacientes deben estar en el estado para el examen inicial, cuando solicitan los fármacos y cuando los toman.
Las legislaturas estatales imponen esas restricciones como salvaguardias, para equilibrar los derechos de los pacientes que solicitan ayuda para morir con el imperativo legislativo de no aprobar leyes que puedan perjudicar a las personas, explicó Peg Sandeen, CEO del grupo (Muerte con Dignidad). Sin embargo, al igual que muchos defensores de la muerte asistida, Sandeen afirma que estas normas suponen una carga excesiva para las personas que ya están sufriendo.
Diana Barnard, médica de cuidados paliativos de Vermont, aseguró que algunos pacientes ni siquiera pueden ir a sus citas. “Terminan enfermándose más o no quieren viajar, por lo que hay que reprogramar las citas”, explicó. “Se les está pidiendo a los pacientes que utilicen una parte importante de su energía para venir aquí cuando realmente merecen tener la opción más cerca de casa”.
Entre quienes se oponen a la muerte asistida están que afirman que quitar una vida es inmoral, y que argumentan que su trabajo es hacer que los pacientes terminen sus vidas de manera más confortable, no acabar con la vida en sí.
La antropóloga , que entrevistó a docenas de enfermos terminales durante la investigación de su libro de 2022, (“El día que muera: la historia no contada de la muerte asistida en Estados Unidos”), afirmó que no espera que la legislación federal zanje pronto la cuestión. Al igual que hizo con el aborto en 2022, la Corte Suprema en 1997 dictaminó que la muerte asistida era una cuestión de derechos de los estados.
Durante las sesiones legislativas de 2023-24, (incluido Pennsylvania, el estado natal de Milano) consideraron la posibilidad de promulgar leyes de muerte asistida, según la organización . Delaware fue el único estado que , pero el gobernador aún no ha tomado medidas al respecto.

Sandeen señaló que muchos estados aprueban inicialmente leyes restrictivas —que exigen tiempos de espera de 21 días y evaluaciones psiquiátricas, por ejemplo— para acabar derogando las disposiciones que resultan muy complejas. Por eso es optimista y cree que más estados acabarán siguiendo el ejemplo de Vermont y Oregon.
Milano habría preferido viajar a la vecina Nueva Jersey, donde la eutanasia es legal desde 2019, pero su requisito de residencia lo hizo imposible. Y aunque Oregon tiene más proveedores que el estado mayoritariamente rural de Vermont, Milano optó por el viaje en coche de nueve horas a Burlington porque era menos agotador física y financieramente que un viaje a través del país.
La logística era clave porque Milano sabía que tendría que volver. Cuando viajó a Vermont en mayo de 2023 con su marido y su hermano, no estaba al borde de la muerte. Pensó que la próxima vez que fuera a Vermont sería para pedir la medicación. Entonces tendría que esperar 15 días para recibirla.
El período de espera es estándar para garantizar que una persona tenga lo que Barnard llama “un tiempo de reflexión antes de decidirse”, aunque dijo que la mayoría ya lo había hecho mucho antes. Algunos estados han acortado la espera o, como Oregon, pueden solicitar una exención.
Ese tiempo de espera puede ser duro para los pacientes, después de tener que alejarse de su apoyo médico, de su hogar y de su familia. Blanke contó que ha visto hasta 25 familiares asistir a la muerte de un residente de Oregon, pero los que viven fuera del estado suelen traer sólo a una persona.
Y aunque encontrar un lugar donde morir puede ser un problema para los residentes de Oregon que están en residencias o en hospitales que prohíben la muerte asistida, es especialmente difícil para los no residentes.
Cuando Oregon eliminó el requisito de residencia, Blanke publicó un anuncio en Craigslist y utilizó los resultados para recopilar una lista de alojamientos de corto plazo, incluidos Airbnbs, dispuestos a permitir que los pacientes murieran allí. Las organizaciones sin ánimo de lucro en los estados con leyes de muerte asistida también mantienen estas listas, dijo Sandeen.
Milano no ha llegado al punto en que necesite encontrar un lugar donde tomar la medicación y poner fin a su vida. De hecho, como tuvo un año relativamente saludable después de su primer viaje a Vermont, dejó que transcurriera su período de aprobación de seis meses.
En junio, sin embargo, volvió para abrir otro plazo de seis meses. Esta vez fue con una amiga que tiene una casa rodante. Condujeron seis horas para cruzar la frontera del estado, parando en antes de detenerse en un estacionamiento donde Milano tenía una cita de Zoom con sus médicos en lugar de conducir tres horas más hasta Burlington para reunirse en persona.
“No sé si rastrean el GPS o las direcciones de IP, pero me habría dado miedo no ser sincera”, afirmó.
Eso no es lo único que la asusta. Le preocupa estar demasiado enferma para volver a Vermont cuando esté lista para morir. Y, aunque pueda llegar allí, se pregunta si tendrá el valor de tomar la medicación. Alrededor de un tercio de las personas a las que se les aprueba la muerte asistida no lo hacen, explicó Blanke. Para ellos, a menudo es suficiente saber que tienen la medicación —el control— para poner fin a sus vidas cuando lo deseen.
Milano dijo que está agradecida de tener ese poder ahora que aún está lo bastante sana para viajar y disfrutar de la vida. “Ojalá más gente tuviera esa opción”, afirmó.

This <a target="_blank" href="/es/noticias-en-espanol/viajar-para-morir-la-ultima-forma-de-turismo-medico/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1901831&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Rosen, maestra jubilada de 70 años, pasó sus últimos días angustiada, sufriendo de diarrea intensa, náuseas y dolorosas llagas en la boca que le impedían comer, beber y, finalmente, hablar. La piel se le desprendía del cuerpo. Sus riñones y su hígado habían dejado de funcionar. “Tu cuerpo arde desde”, dijo la hija de Rosen, Lindsay Murray, de Andover, Massachusetts.
Rosen fue una de los más de en los Estados Unidos a quienes cada año se les administra fluorouracilo, también conocido como 5-FU, o que toman un medicamento casi idéntico en forma de pastilla llamado capecitabina, como ella lo hacía.
Estos tipos de quimioterapia comunes son difíciles de tolerar en general, pero para los pacientes que tienen deficiencia de una enzima que metaboliza la droga, puede ser una tortura o causar la muerte.
La toxicidad por fluorouracilo ocurre porque los medicamentos permanecen en el cuerpo durante horas en vez de ser metabolizados y excretados rápidamente.
Se estima que las drogas matan que las toman โ de personas cada añoโ y hacen que 1 de cada 50 pacientes se enfermen gravemente o deban ser internados. Los médicos pueden realizar pruebas para detectar la deficiencia y obtener resultados en una semana, y así determinar si cambiar de medicamento o reducir la dosis para los pacientes que tienen la variante genética asociada con el riesgo.
Sin embargo, una encuesta reciente encontró que piden las pruebas de forma habitual antes de administrar 5-FU o capecitabina a sus pacientes. Esto se debe a que las pautas de tratamiento del cáncer más aceptadas en el país, emitidas por la Red Nacional Integral del Cáncer, no recomiendan las pruebas de manera preventiva.
La Administración de Alimentos y Medicamentos (FDA) agregó sobre los riesgos letales del 5-FU a la etiqueta del medicamento el 21 de marzo pasado, después de consultas de บฺมฯณินฯอ๘ News sobre la política de la agencia con respecto a la droga. Sin embargo, no exigió que los médicos realicen la prueba antes de recetar tratamientos de quimioterapia.
La agencia, cuyo de las pruebas de laboratorio fue abordado en una , también el 21 de marzo, dijo que no podía recomendar las pruebas de toxicidad del 5-FU porque nunca las había revisado.
Pero actualmente la FDA no revisa la mayoría de las pruebas de diagnóstico, dijo Daniel Hertz, profesor asociado de la Escuela de Farmacia de la Universidad de Michigan. Durante años, Hertz, junto con otros médicos y farmacéuticos, ha solicitado a la FDA que agregue la máxima advertencia (llamada “caja negra”) a la etiqueta del medicamento, para instar a los profesionales que lo recetan a realizar las pruebas para detectar la deficiencia de la enzima.
“La FDA tiene la responsabilidad de asegurar que los medicamentos se utilicen de forma segura y eficaz”, dijo. La falta de esta advertencia, afirmó, “es una abdicación de su responsabilidad”.
Las nuevas advertencias son “un pequeño paso adelante, pero no el cambio radical que necesitamos”, afirmó.
Europa lidera en seguridad
Las autoridades farmacéuticas británicas y de la Unión Europea recomiendan la prueba desde 2020. En Estados Unidos, un número pequeño pero creciente de hospitales, grupos profesionales y defensores de la salud, incluyendo la Sociedad Americana del Cáncer, también recomiendan las pruebas de forma rutinaria.
La mayoría de las aseguradoras estadounidenses, tanto públicas como privadas, cubren las pruebas, que Medicare reembolsa por $175, aunque pueden costar más dependiendo de cuántas variantes detectan.
En sus sobre el cáncer de colon, el panel de la Red Nacional Integral del Cáncer señaló que no todas las personas que portan la variante genética se enferman cuando toman el medicamento, y que recetar dosis más bajas para estos pacientes podría privarlos de curarse o de tener una remisión del cáncer. Muchos médicos del panel, incluyendo Wells Messersmith, oncólogo de la Universidad de Colorado, dijeron que nunca han registrado una muerte por 5-FU.

En los hospitales europeos, se empieza con la mitad o un cuarto de la dosis de 5-FU para los pacientes cuyas pruebas muestran que metabolizan la droga lentamente. Luego, se aumenta la dosis si el paciente responde bien al medicamento. Los defensores de este abordaje dicen que las autoridades estadounidenses de oncología están demorando el tratamiento innecesariamente, y perjudicando a las personas.
“Creo que se trata de una terquedad de parte de las personas que participan en estos paneles”, dijo Gabriel Brooks, oncólogo e investigador del Dartmouth Cancer Center. “Piensan: โSomos oncólogos, los medicamentos son nuestras herramientas, no queremos buscar razones para no usar nuestras herramientas’”.
Los oncólogos están acostumbrados a la toxicidad de la quimioterapia y tienden a tener una actitud de “sin dolor no hay recompensa”, dijo. El 5-FU se utiliza desde la década de 1950.
Por otro lado, “cualquiera que haya perdido un paciente de esta manera va a querer someter a todos a las pruebas”, dijo Robert Diasio, de la Clínica Mayo, quien ayudó a realizar sobre la deficiencia genética en 1988.
Muchos oncólogos utilizan las pruebas genéticas para determinar cuál de los costosos medicamentos disponibles usar para reducir el tamaño de un tumor. Pero no siempre sucede lo mismo con las pruebas genéticas destinadas a mejorar la seguridad de los medicamentos, dijo Mark Fleury, director de políticas de Cancer Action Network, una organización defensora sin fines de lucro de la Sociedad Americana del Cáncer.
En el caso de medicamentos nuevos, cuando se trata de pruebas para determinar si son apropiados para cada paciente, “hay muchas más fuerzas alineadas para que se realicen estas pruebas”, dijo Fleury. “Pero estas fuerzas y grupos interesados no están involucrados” con una droga genérica como el 5-FU, que fue aprobada por y cuesta .
Carol Rosen fue una de más de 1,000 pacientes tratadas con fluoropirimidina en 2021.
Su hija estaba desconsolada y furiosa después de la muerte de Rosen. “Quería demandar al hospital. Quería demandar al oncólogo”, dijo Murray. “Pero me di cuenta que eso no era lo que mi mamá hubiera querido”.
Le escribió al director de control de calidad del Dana-Farber, Joe Jacobson, para instarlo a realizar las pruebas de forma rutinaria. Jacobson respondió el mismo día, y el hospital adoptó rápidamente un sistema de pruebas que ahora cubre a más del 90% de los pacientes que podrían ser tratados con fluoropirimidina. Se detectaron alrededor de 50 pacientes con variantes de riesgo en los primeros 10 meses, dijo Jacobson.
Dana-Farber utiliza una prueba de la Clínica Mayo que detecta ocho variantes potencialmente riesgosas del gen. Los hospitales de Veterans Affairs utilizan una prueba que detecta 11 variantes, mientras que la mayoría de los demás identifican sólo cuatro variantes.
Distintas pruebas para distintas ascendencias
Cuantas más variantes detecte una prueba, mejores son las posibilidades de encontrar variantes genéticas menos comunes en poblaciones étnicamente diversas. Por ejemplo, las deficiencias más peligrosas en personas de ascendencia africana y europea, respectivamente, son causadas por distintas variantes.
Hay pruebas que pueden identificar cientos de variantes que afectan el metabolismo de la droga, pero tardan más y son más caras.
Estas son tristes realidades para Scott Kapoor, un médico de urgencias que vive cerca de Toronto cuyo hermano, Anil Kapoor, murió en febrero de 2023 de toxicidad por 5-FU.
Anil Kapoor era un conocido urólogo y cirujano, investigador, médico y un amigo divertido: a su funeral fueron cientos de personas. Su muerte a los 58 años, unas pocas semanas después que le diagnosticaran cáncer de colon en estadio 4, sorprendió y enfureció a su familia.
El sistema de salud de Ontario, donde se trató Kapoor, recién había empezado a realizar pruebas para detectar cuatro variantes genéticas, identificadas por estudios desarrollados en poblaciones principalmente europeas. Anil Kapoor y sus hermanos, hijos de inmigrantes de la India nacidos en Canadá, son portadores de una variante genética que parece estar asociada con las personas de ascendencia del sur de Asia.
Scott Kapoor apoya pruebas más extensas para detectar la mutación, ya que sólo alrededor de la mitad de los habitantes de Toronto son de ascendencia europea, y sostiene que el , aprobado por la FDA en 2015, debería estar fácilmente disponible.
Sin embargo, este antídoto sólo funciona por unos días después del consumo del fármaco, y los síntomas definitivos suelen tardar más tiempo en aparecer.
Lo más importante, dijo, es que los pacientes estén al tanto del riesgo. “Les dices: โTe voy a dar un medicamento que tiene una probabilidad de 1 entre 1,000 de matarte. Puedes hacerte esta prueba’. La mayoría de los pacientes dirán: โQuiero hacerme esa prueba y la pagaré’, o simplemente: โReduzca la dosis a la mitad’”.
Murray percibe un impulso por las pruebas obligatorias. En 2022, la Universidad de Ciencias y Salud de Oregon pagó $1 millón para resolver una demanda tras una muerte por sobredosis.
“Lo que va a romper esa barrera son las demandas y las grandes instituciones como Dana-Farber que están implementando programas y viendo cómo tienen éxito”, dijo. “Creo que los proveedores se sentirán acorralados. Van a seguir escuchando a las familias y tendrán que hacer algo al respecto”.
บฺมฯณินฯอ๘ News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFโan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/health-industry/una-prueba-genetica-podria-salvar-la-vida-de-cientos-de-pacientes-en-quimioterapia/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1845860&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Poco después que Abundis pasara de tener cobertura limitada a una cobertura completa en 2022, bajo la expansión del Medi-Cal de California para adultos mayores sin papeles, fue diagnosticado con leucemia, un tipo de cáncer que afecta las células de la sangre.
El padre de tres hijos, de voz suave, tomó la noticia con calma cuando su médico le dijo que sus análisis de sangre sugerían que su cáncer no estaba en una etapa avanzada. Sus siguientes pasos fueron hacerse más pruebas y tener un plan de tratamiento con un equipo de cáncer en Epic Care, en Emeryville.
Pero todo eso se fue por la borda cuando se presentó en julio pasado para hacerse un análisis de sangre en La Clínica de La Raza en Oakland, y le dijeron que ya no era beneficiario de Medi-Cal.
“Nunca mandaron una carta ni nada de que a mí me la había negado”, dijo Abundis, ahora de 63 años, sobre la pérdida de su cobertura.
Abundis es uno de los cientos de miles de latinos de California que han sido expulsados de Medi-Cal โel programa estatal de Medicaid para personas de bajos ingresosโ a medida que los estados reanudaban las verificaciones de elegibilidad, que se habían suspendido en el punto más álgido de la pandemia de covid-19.
El proceso de redeterminación ha afectado de forma desproporcionada a los latinos, que constituyen la mayoría de los beneficiarios de Medi-Cal.
Según el Departamento de Servicios de Salud de California (DHCS), más de 613,000 de los 1,24 millones de residentes que fueron dados de baja se identifican como latinos. Algunos, incluido Abundis, habían obtenido la cobertura poco tiempo antes, cuando el estado comenzó a expandir Medi-Cal para ofrecer cobertura a inmigrantes indocumentados.
El choque entre las políticas estatales y las federales no sólo ha significado un duro golpe para los beneficiarios: también disparó la demanda de asistencia para realizar los trámites de inscripción.
Esto ocurre porque muchas personas son excluidas de Medi-Cal por cuestiones administrativas.
Los grupos de salud que trabajan con las comunidades latinas informan que están inundados de solicitudes de ayuda. Al mismo tiempo, patrocinada por el estado sugiere que los hogares hispanos tienen más probabilidades que otros grupos étnicos o raciales de perder la cobertura porque tienen menos información sobre el proceso de renovación.
También pueden tener dificultades para defenderse por sí solos.
Algunos defensores de salud están presionando para que haya una pausa en este proceso. Advierten que las desafiliaciones no solo socavarán los esfuerzos del estado para reducir el número de personas sin seguro, sino que podrían exacerbar las disparidades en salud, especialmente para un grupo étnico que sufrió fuerte el peso de la pandemia.
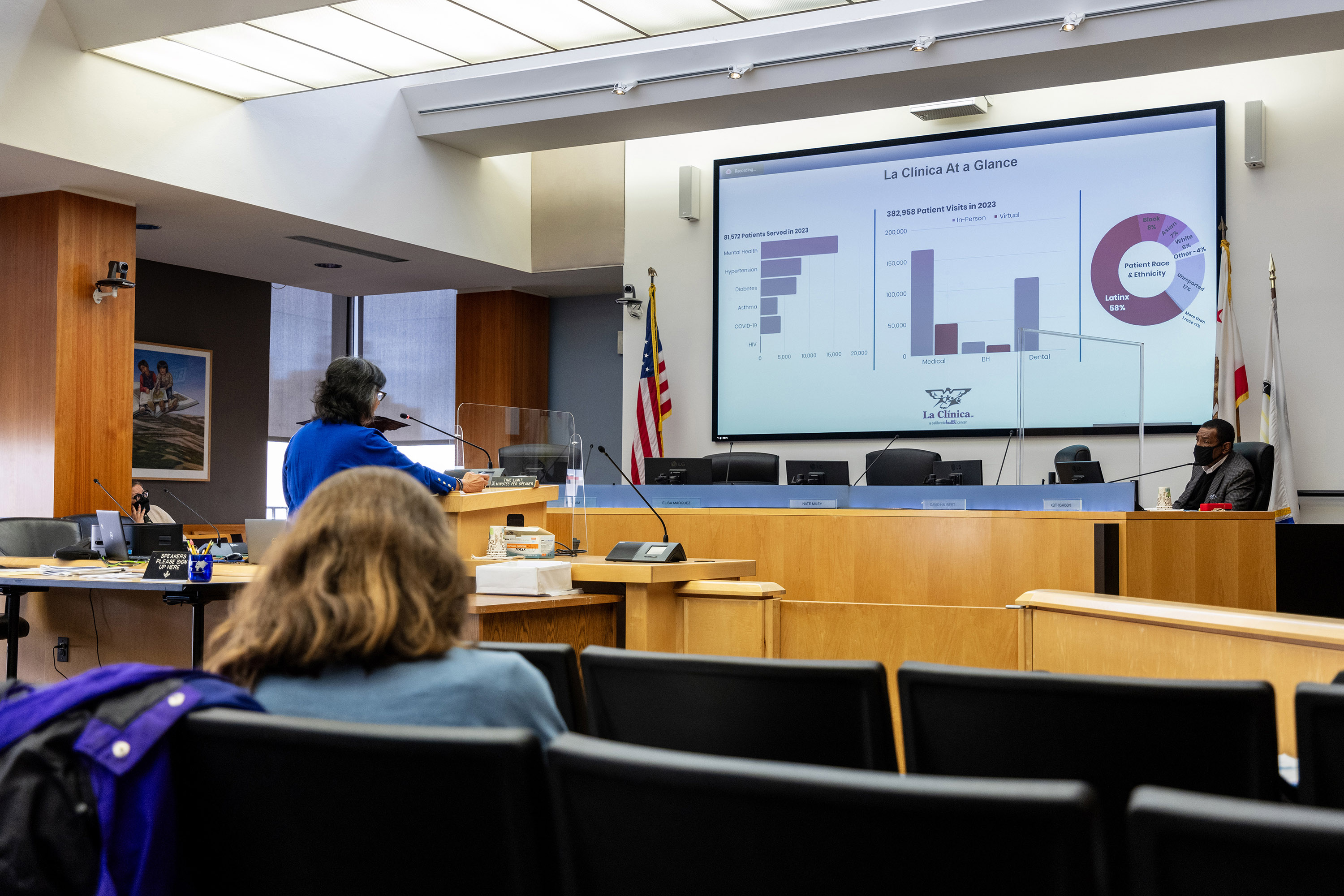
Un encontró que los latinos en el país tuvieron tres veces más probabilidades de desarrollar covid y el doble de probabilidades de morir a causa de la enfermedad que la población en general, en parte porque tienden a vivir en hogares más hacinados o multigeneracionales y tienen trabajos en servicios, de cara al público.
“Estas dificultades nos colocan a todos como comunidad en un estatus más frágil, en el cual la red de seguridad es aún más significativa”, dijo Seciah Aquino, directora ejecutiva de la Latino Coalition for a Healthy California, una organización de defensa de salud.
La asambleísta Tasha Boerner (demócrata de Encinitas) ha presentado que desaceleraría las bajas permitiendo que las personas de 19 años o más mantengan automáticamente su cobertura durante 12 meses, y extendiendo las políticas flexibles de la era pandémica, como no requerir prueba de ingresos para renovar la cobertura en ciertos casos. Esto beneficiaría a los hispanos, que representan de la población de Medi-Cal en comparación con del estado.
La oficina del gobernador dijo que no comenta sobre proyectos legislativos que están aún en proceso.
Tony Cava, vocero del Departamento de Servicios de Atención Médica (DHCS), dijo en un correo electrónico que la agencia ha tomado medidas para aumentar el número de personas reinscritas automáticamente en Medi-Cal y no cree que sea necesaria una pausa. La tasa de desafiliación disminuyó un 10% de noviembre a diciembre, apuntó Cava.
Sin embargo, funcionarios estatales reconocen que se podría hacer más para ayudar a las personas a completar sus solicitudes. “Todavía no estamos llegando a ciertos sectores”, dijo Yingjia Huang, subdirectora adjunta de beneficios de atención médica y elegibilidad del DHCS.
California fue el en ampliar la elegibilidad de Medicaid a todos los inmigrantes que calificaran, sin importar su estatus migratorio, implementándolo gradualmente durante varios años: niños en 2016, adultos jóvenes de 19 a 26 años en 2020, personas de 50 años en adelante en 2022, y todos los adultos restantes este año.
Pero California, como otros estados, reanudó las verificaciones de elegibilidad en abril pasado, y se espera que el proceso continúe hasta mayo. El estado ahora está viendo que las tasas de desafiliación vuelven a los niveles previos a la pandemia, o el 19%-20% de la población de Medi-Cal cada año, según el DHCS.
Jane García, directora ejecutiva de La Clínica de La Raza, testificó ante el Comité de Salud de la Junta de Supervisores del condado de Alameda que las desafiliaciones siguen siendo un desafío, justo cuando su equipo intenta inscribir a residentes recién elegibles. “Es una carga enorme para nuestro personal”, les dijo a los supervisores en enero.
Aunque muchos beneficiarios ya no califican porque sus ingresos aumentaron, muchos más han sido eliminados de los registros por no responder a avisos o devolver documentos. En muchos casos, los paquetes de documentos para renovar la cobertura se enviaron a direcciones antiguas. Muchos se enteran de que perdieron la cobertura recién cuando van al médico.

“Sabían que algo estaba pasando”, dijo Janet Anwar, gerenta de elegibilidad en el Tiburcio Vásquez Health Center, en East Bay. “No sabían exactamente qué era, cómo los iba a afectar hasta que llegó el día y fueron desafiliados. Y estaban haciéndose un chequeo, o programando una cita, y luegoโฆ ‘Oye, perdiste tu cobertura'”.
Y la reinscripción es un desafío. Una encuesta patrocinada por el estado publicada el 12 de febrero por la California Health Care Foundation halló que el 30% de los hogares hispanos intentaron completar un formulario de renovación sin suerte, en comparación con el 19% de los hogares blancos no hispanos. Y el 43% de los hispanos informaron que les gustaría volver a comenzar con Medi-Cal, pero no sabían cómo, en comparación con el 32% de las personas en hogares blancos no hispanos.
La familia Abundis está entre las que no saben dónde obtener respuestas a sus preguntas. Aunque la esposa de Abundis envió la documentación de renovación de Medi-Cal para toda la familia en octubre, ella y dos hijos que aún viven con ellos pudieron mantener la cobertura; Abundis fue el único que la perdió.
No ha recibido una explicación de por qué lo sacaron de Medi-Cal ni ha sido notificado de cómo apelar o volver a solicitarlo.
Ahora se preocupa de que tal vez no califique por sí solo según sus ingresos anuales de aproximadamente $36,000, ya que el límite es de , pero de $41,400 para una familia de cuatro.
Es probable que un navegador pueda verificar si él y su familia califican como hogar para Medi-Cal. Covered California, el mercado de seguros de salud estatal, ofrece planes privados que pueden costar y permite una inscripción especial cuando las personas pierden Medi-Cal o la cobertura del empleador. Pero los inmigrantes que no viven legalmente en el estado no califican para los subsidios de Covered California. Abundis supone que no podrá pagar las primas ni los copagos, por lo que no presentó la solicitud.
Pero Abundis supone que no podrá pagar primas o copagos, así que no ha presentado una solicitud.
Abundis, quien visitó a un médico por primera vez en mayo de 2022 debido a una fatiga sin causa aparente, dolor constante en la espalda y las rodillas, falta de aliento y pérdida de peso inexplicable, teme no poder pagar la atención médica. La Clínica de La Raza, el centro de salud comunitario en donde le hicieron análisis de sangre, lo ayudó ese día a que no tuviera que pagar por adelantado, pero desde entonces dejó de buscar atención médica.
Más de un año después de su diagnóstico, todavía no sabe en qué etapa del cáncer se encuentra ni cuál debería ser su plan de tratamiento. Aunque la detección temprana del cáncer puede aumentar las , algunos tipos de leucemia . Sin más pruebas, Abundis no conoce su pronóstico.
Yo estoy mentalizado”, dijo Abundis sobre su cáncer. “Lo que pase, pase”.
Incluso aquellos que buscan ayuda se topan con desafíos. Marisol, una inmigrante mexicana sin papeles, de 53 años, que vive en Richmond, California, intentó restablecer la cobertura durante meses. Aunque el estado experimentó una caída del 26% en las bajas de diciembre a enero, la proporción de latinos a los que se les canceló la cobertura durante ese período permaneció casi igual, lo que sugiere que enfrentan más barreras para la renovación.
Marisol, quien pidió que se usara su nombre de pila por temor a la deportación, también calificó para la cobertura completa de Medi-Cal durante la expansión estatal a todos los inmigrantes de 50 años en adelante.
En diciembre, recibió un paquete informándole que los ingresos de su hogar excedían el umbral de Medi-Cal, algo que ella creyó que era un error. El esposo de Marisol está sin trabajo debido a una lesión en la espalda, dijo, y sus dos hijos mantienen a su familia principalmente con trabajos de medio tiempo en Ross Dress for Less.
Ese mes, Marisol visitó una sucursal de Richmond del Departamento de Empleo y Servicios Humanos del condado de Contra Costa, con la esperanza de hablar con un navegador. En cambio, le dijeron que dejara su documentación y que llamara a un número de teléfono para verificar el estatus de su solicitud.
Desde entonces, llamó muchas veces y pasó horas en espera, pero no ha podido hablar con nadie. Los funcionarios del condado reconocieron tiempos de espera más prolongados debido al aumento de llamadas, y dijeron que el tiempo promedio es de 30 minutos.
“Entendemos la frustración de los miembros de la comunidad cuando a veces tienen dificultades para comunicarse”, escribió la vocera Tish Gallegos en un correo electrónico. Gallegos señaló que el centro de llamadas aumenta la dotación de personal durante las horas pico.
Después que El Tímpano contactara al condado para hacer comentarios, Marisol dijo que un trabajador de elegibilidad la contactó, y le explicó que su familia fue dada de baja porque sus hijos habían presentado impuestos por separado, por lo que el sistema de Medi-Cal determinó su elegibilidad individualmente en lugar de como familia.
El condado reintegró a Marisol y a su familia el 15 de marzo. Marisol dijo que recuperar Medi-Cal fue un final alegre pero agridulce para una lucha de meses, especialmente sabiendo que otras personas son desafiliadas por cuestiones de procedimiento. “Tristemente, tiene que haber presión para que arreglen algo”, dijo.
Jasmine Aguilera de está participando de la Journalism & Women Symposium’s Health Journalism Fellowship, apoyada por The Commonwealth Fund. Vanessa Flores, Katherine Nagasawa e Hiram Alejandro Durán de El Tímpano colaboraron con este artículo.
[Corrección: este artículo se actualizó a la 1:30 pm (ET), el 26 de marzo de 2024, para corregir los detalles sobre la elegibilidad para recibir asistencia financiera para pagar las primas de los seguros. Los inmigrantes que no viven legalmente en California no califican para los subsidios de Covered California].
บฺมฯณินฯอ๘ News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFโan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/health-care-costs/en-california-la-cobertura-de-salud-ampliada-a-inmigrantes-choca-con-las-revisiones-de-medicaid/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1831459&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>La medida llega en un momento en que investigadores están cada vez más preocupados por los riesgos de estos productos para la salud, que se promocionan principalmente entre mujeres negras. Pero defensores y científicos dicen que la norma haría muy poco y que, además, llega demasiado tarde.
“Me resulta increíble que todavía se permita el formaldehído en los productos para el cuidado del cabello”, dijo , ex directora del Instituto Nacional de Ciencias de la Salud Ambiental y del Programa Nacional de Toxicología. “No sé qué estamos esperando”.
A la pregunta de por qué la FDA está tardando tanto en abordar el tema, , jefa científica de la agencia reguladora, contestó a บฺมฯณินฯอ๘ News: “En primer lugar, me parece que la ciencia ha avanzado. La agencia siempre está evaluando varias prioridades a la vez. En este momento esto es una prioridad para nosotros”.
La lentitud de la FDA para actuar sobre el formaldehído y otras sustancias químicas peligrosas en los alisadores de cabello, refleja en parte sus limitaciones cuando se trata de cosméticos y productos de cuidado personal, opinó , ex administradora adjunta de sustancias tóxicas de la Agencia de Protección Ambiental de Estados Unidos. Según la ley, dijo, la FDA debe asumir que las sustancias químicas son “inocentes hasta que se demuestre lo contrario”.
Críticos dicen que esto revela problemas más amplios. “Es un claro ejemplo del fracaso de proteger la salud pública”, dijo David Andrews, científico principal de Environmental Working Group. La organización le pidió a la FDA que prohibiera el formaldehído en alisadores de cabello por primera vez en 2011, y presentó una demanda en 2016. “El público sigue esperando una respuesta”.
Cada vez hay más evidencia que vincula a los alisadores de cabello con ciertos tipos de cáncer relacionados con hormonas. Por eso, el año pasado, las representantes Ayanna Pressley (demócrata de Massachusetts) y Shontel Brown (demócrata de Ohio) a que investigara estos productos.
La agencia respondió haciendo lo que, según científicos, debería haber hecho hace años: lanzando un plan que eventualmente prohíba los alisadores químicos que contienen o emiten formaldehído.
Sería una medida fundamental para la salud pública, pero no tiene gran alcance, apuntaron estudiosos del tema. El riesgo elevado de cáncer de mama, ovario y útero asociado con los alisadores de cabello, según estudios epidemiológicos recientes, probablemente se deba no solo al formaldehído, dijeron.
El formaldehído se ha asociado con un mayor riesgo de cáncer nasofaríngeo y pulmonar, y de leucemia mieloide, dijo Bumpus en un , publicado en X (ex Twitter).
Pero Kimberly Bertrand, profesora asociada de la Facultad de Medicina Chobanian & Avedisian de la Universidad de Boston, y otros científicos, dijeron que no sabían de ningún estudio que vinculara al formaldehído con los cánceres ginecológicos o aquellos relacionados con hormonas, que son los que impulsaron el reciente llamado a la acción de la FDA.
Por lo tanto, dijo Bertrand, “me cuesta imaginar que eliminar el formaldehído tendrá un impacto en la incidencia de estos cánceres ginecológicos”. Bertrand es epidemióloga y fue la autora principal del segundo con un mayor riesgo de cáncer de útero, publicado en diciembre.
Los productos para el cabello que se venden y promocionan a personas afroamericanas contienen una gran cantidad de sustancias químicas peligrosas, dijo , profesora asociada de epidemiología en la Harvard T.H. Chan School of Public Health, que ha estudiado el tema durante 20 años.
Estudios han demostrado que los alisadores contienen ingredientes incluyendo ftalatos, parabenos y otros que imitan a las hormonas del cuerpo. Estos compuestos se han relacionado con el cáncer y con la pubertad temprana, los fibromas, la diabetes y la presión arterial alta durante el embarazo, un factor en las altas tasas de mortalidad materna en las mujeres negras, afirmó James-Todd.
“Tenemos que hacer más para regular los ingredientes a los que están expuestas las personas, en particular las más vulnerables de este país”, dijo. “Los niños están expuestos a estas sustancias”.
El primer estudio que vinculó los alisadores de cabello con el cáncer de útero, publicado en 2022, encontró que el uso frecuente de estos químicos duplica con creces el peligro. Este estudio siguió a otros que mostraron que las mujeres que usan alisadores para el cabello frecuentemente tienen el doble de riesgo de cáncer de ovario y un 31% más de riesgo de cáncer de mama.
Bumpus elogió los estudios, que calificó de “científicamente sólidos”. Dijo que la agencia iniciaría el proceso para considerar la propuesta en abril.
Algunos procedimientos, como el estilo brasileño, utilizan formaldehído para mantener el cabello lacio durante meses. Los estilistas suelen sellar el producto en el pelo con una plancha. El calor convierte el formaldehído líquido en un gas que libera vapores que pueden afectar la salud de los trabajadores y clientes de los salones de belleza.
El formaldehído no solo está en los cosméticos: también se encuentra en medicamentos, suavizantes de ropa, detergente para lavavajillas, y pinturas. El químico irrita la garganta, la nariz, los ojos y la piel.
No hay voces en contra de la prohibición. Incluso el Personal Care Products Council, la asociación que representa a las empresas fabricantes de estos productos, apoya la prohibición, dijo la vocera Stefanie Harrington en un correo electrónico. Dijo que hace más de 10 años, un pagados por la industria determinó que los productos para el cabello con formaldehído eran peligrosos cuando se calentaban.
California y Maryland prohibirán el formaldehído en todos los productos de cuidado personal a partir del próximo año, y los fabricantes ya han reducido el uso del químico en productos para el cabello. Los informes presentados al del Departamento de Salud Pública de California muestran que la presencia de formaldehído en los productos se redujo 10 veces entre 2009 y 2022.
John Bailey, ex director de la Oficina de Cosméticos y Colorantes de la FDA, dijo que la agencia federal suele esperar a que la misma industria elimine ingredientes peligrosos de forma voluntaria.
Cheryl Morrow cofundó a fines del año pasado, un grupo de abogacía que nuclea salones de belleza, como California Curls, que heredó de su padre barbero, especializados en el cuidado del cabello de personas negras. “Prohíbanlo”, dijo Morrow, refiriéndose al formaldehído, “pero por favor no lo confundan culturalmente con lo que hacen las personas negras”.
Insistió en que los alisadores que usan los afroamericanos no contienen formaldehído ni otros carcinógenos y que son seguros.
Un encontró que los productos para el cabello utilizados principalmente por mujeres y niños negros contenían varios ingredientes peligrosos. Los investigadores examinaron 18 productos, desde tratamientos a base a aceite caliente hasta lociones anti-frizz, acondicionadores y relajantes. En cada uno de estos productos encontraron al menos cuatro y hasta 30 sustancias químicas que alteran el sistema endócrino.
Por mucho tiempo, el racismo en los ideales de belleza ha hecho que las niñas y mujeres con cabello rizado se lo alisen. Entre el 84% y el 95% de las mujeres negras en Estados Unidos dicen que usan relajantes, según estudios.
La aplicación frecuente y continua de relajantes químicos en el cabello y el cuero cabelludo podría explicar por qué los cánceres relacionados con las hormonas matan a más mujeres negras que blancas per cápita, dicen Bertrand y otros epidemiólogos. Estos relajantes crean tanta dependencia que algunos los llaman “crack cremoso”.
Astrid Williams, educadora de salud pública y directora de programas e iniciativas de Black Health Network, en California, ha estado al tanto desde hace años de los riesgos para la salud asociados con los alisadores para el cabello. Sin embargo, usó estos productos desde los 13 años hasta hace dos años, cuando tenía 45.
“Sentía que tenía que verme de cierta manera”, dijo.
Prohibir el formaldehído no hará que el “crack cremoso” sea seguro, afirmó. “Ni siquiera es una solución transitoria. Deberíamos ocuparnos de todas las sustancias químicas peligrosas”.
Esta historia fue producida porย , que publicaย , un servicio editorialmente independiente de laย .
บฺมฯณินฯอ๘ News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFโan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/health-industry/la-fda-finalmente-prohibiria-peligroso-quimico-en-productos-para-alisar-el-cabello/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1817139&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>No tenía idea de cómo evaluar la propuesta. Sentí que me estaban tratando de convencer de gastar más dinero y dije que no. Pero me pregunté: ยฟDebería agregar esta tecnología a mis pruebas de detección de rutina? ยฟLa mamografía que me hago siempre no es suficientemente precisa? Si el análisis de IA es tan bueno, ยฟpor qué el seguro no lo cubre?
No soy la única que se está planteando estas preguntas. La madre de una colega tuvo una experiencia similar hace poco, cuando fue a hacerse una mamografía en una clínica en los suburbios de Baltimore. Le entregaron un folleto rosa que decía: “Te mereces más. Más precisión. Más confianza. Más poder con la inteligencia artificial detrás de tu mamografía”.
El precio era el mismo: $40. También rechazó la oferta.
En los últimos años, el software de inteligencia artificial que ayuda a los radiólogos a detectar problemas o diagnosticar cáncer a través de mamografías se ha ido incorporando al uso clínico.
Este software puede almacenar y evaluar gran cantidad de datos de imágenes, e identificar patrones y anomalías que los radiólogos humanos podrían pasar por alto.
Funciona detectando áreas problemáticas en una imagen y evaluando posibles tumores malignos. Esta revisión adicional tiene un enorme potencial para mejorar la detección de masas mamarias sospechosas y para el diagnóstico temprano de cáncer de seno.
Aunque hay estudios alentadores que muestran mejores tasas de detección con el uso de IA, se necesitan más investigaciones para poder sacar conclusiones sobre el valor de estas herramientas en la práctica clínica de rutina, dicen algunos radiólogos.
“Me parece prometedor y espero que nos ayude”, dijo Etta Pisano, radióloga y directora de investigación del . Sin embargo, “en este momento el beneficio a nivel individual no está claro”. “Necesitamos más información”, agregó.
Los centros de imágenes a los que fuimos la madre de mi colega y yo forman parte de , una empresa con una red de más de 350 instalaciones en todo el país.
RadNet lanzó su producto de inteligencia artificial para mamografías en en febrero del año pasado y desde entonces lo ha ampliado a otros estados, según Gregory Sorensen, director científico de la compañía.
Sorensen destacó una que la compañía realizó con 18 radiólogos, parte son especialistas en mamografías y los otros, médicos generalistas que dedican menos del 75% de su tiempo a leer mamografías. Se les pidió que detectaran cánceres en 240 imágenes con y sin IA. El desempeño de todos los participantes mejoró con IA, aseguró Sorensen.
“No todos los radiólogos son igualmente buenos”, dijo Sorensen. Con la herramienta de inteligencia artificial de RadNet, “es como si todos los pacientes pudieran ver al mejor doctor”.
Pero ยฟvale la pena el costo adicional para los pacientes? No hay una respuesta fácil.
“A algunas personas las mamografías les producen ansiedad y el uso de IA puede darles tranquilidad”, dijo , especialista en imágenes mamarias del Perlmutter Cancer Center de NYU Langone Health, en Nueva York. Este sistema de salud ha desarrollado modelos de inteligencia artificial y está probando la tecnología para mamografías, pero aún no la ofrece a los pacientes, dijo.
Aún así, apuntó Heacock, las mujeres no deberían sentir que necesitan un análisis de IA si se les ofrece.
“Al fin y al cabo, van a tener un experto en imágenes mamarias analizando su mamografía, y ese es el estándar de atención”, dijo.
Aproximadamente será diagnosticada con cáncer de mama en su vida, y se recomiendan mamografías periódicas para identificar tumores cancerosos en forma precoz. Pero las mamografías no son infalibles: no detectan alrededor del 20% de los cánceres de mama, según el Instituto Nacional del Cáncer.
La Administración de Alimentos y Medicamentos (FDA) ha autorizado aproximadamente dos docenas de productos de IA para ayudar a detectar y diagnosticar el cáncer mediante mamografías. Sin embargo, todavía no existen los códigos necesarios para facturar estos servicios a los seguros de salud.
Normalmente, los Centros de Servicios de Medicare y Medicaid (CMS) introducen nuevos códigos de facturación y los planes de salud privados los utilizan. Pero eso aún no ocurrió con las mamografías por IA y no está claro cuándo o si sucederá.
Los CMS no respondieron a solicitudes de comentarios.
El 35% de las mujeres que van a un centro de RadNet para hacerse mamografías pagan por el servicio adicional de IA, dijo Sorensen.
Los centros de radiología abordan el pago por el uso de IA para analizar las mamografías de distintas formas.
Los afiliados al Massachusetts General Hospital, en Boston, no cobran a los pacientes por el análisis de IA, dijo , profesora de radiología en la Facultad de Medicina de Harvard y codirectora del Breast Imaging Research Center, el centro de investigación de imágenes mamarias de Mass General.
Pedir a los pacientes que paguen “no es un modelo equitativo”, dijo Lehman, ya que sólo los pacientes que pueden cubrir el costo adicional obtendrían el análisis de IA. Cree que muchos radiólogos nunca pondrían un cartel indicando el precio del servicio de IA porque alejaría a los pacientes de bajos ingresos.
Sorensen agregó que el objetivo de RadNet es dejar de cobrar a los pacientes una vez que las aseguradoras reconozcan el valor de agregar IA a las pruebas de detección y comiencen a pagarlas.
En Estados Unidos se están realizando algunos estudios importantes sobre IA y mamografías, aunque gran parte de las investigaciones publicadas hasta ahora se han hecho en Europa. Allí, el procedimiento habitual es que dos radiólogos lean cada mamografía, mientras que aquí normalmente solo un radiólogo las evalúa.
Según resultados provisionales del estudio controlado aleatorio realizado con 80,000 mujeres en Suecia, las tasas de detección de cáncer fueron un 20% más altas en aquellas cuyas mamografías fueron analizadas por un radiólogo asistido por IA en comparación con las que fueron analizadas solo por dos radiólogos, que es el estándar de atención en Europa.
“El estudio MASAI fue fantástico, pero ยฟse aplicaría en Estados Unidos? No lo sabemos”, dijo Lehman.
Además, se necesitan “ entrenamientos y sets de datos más diversos para desarrollar y refinar los algoritmos de IA” para que funcionen adecuadamente en personas de distintas razas y etnias, dijo Christoph Lee, director de Northwest Screening and Cancer Outcomes Research Enterprise de la Facultad de Medicina de la Universidad de Washington.
Pero una sombra se cierne sobre la : un tipo de mamografía asistida por computadora anterior, que resultó en fracaso.
A finales de los años 80 y principios de los 90, el software de “diagnósticos asistidos por computadora” (CAD, por sus siglas en inglés) prometía mejorar la detección del cáncer de mama.
Pero se hicieron varios estudios y los resultados fueron poco alentadores. En el mejor de los casos, el uso de CAD no proporcionaba ningún beneficio y, en el peor de los casos, reducía la precisión de las interpretaciones de los radiólogos, conduciendo a tasas más altas de biopsias y de llamadas a los pacientes.
“El CAD no era tan sofisticado”, explicó , vicepresidente senior de ciencia de detección temprana del cáncer de la American Cancer Society. Las herramientas de inteligencia artificial hoy en día son diferentes, dijo. “Puedes entrenar al algoritmo para que detecte cosas, o aprenda por sí mismo”.
Smith dijo que le resultaba “preocupante” que los radiólogos cobraran por el análisis extra de IA.
“Hay demasiadas mujeres que no pueden pagar ningún costo de sus bolsillos por una mamografía”, dijo Smith.
บฺมฯณินฯอ๘ News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFโan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/health-care-costs/mamografias-que-usan-inteligencia-artificial-cuestan-dinero-extra-pero-vale-la-pena/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1801271&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Pero Milam se sentía atormentado por una historia familiar de cáncer, incluida la muerte de su madre por cáncer de estómago a los 54 años. Así que, a los 37, le dijo a su médico en San Francisco que quería tomar todas las precauciones para evitar un diagnóstico tardío y poder vivir una vida plena. Su médico le dijo que había una nueva prueba que podía intentar.
La prueba de sangre, llamada Galleri, detectó una señal de ADN para el cáncer de colon. Después que una colonoscopía confirmara que era de estadio 3, Milam se sometió a ocho horas de cirugía, seguida de radiación y quimioterapia. Hoy, dice que está libre de cáncer.
“Esa prueba salvó mi vida, y eso es un hecho”, dijo Milam, hablando con California Healthline desde su autobús de gira en julio.
Galleri, que cuesta $949, es la primera de una ola de pruebas de detección temprana de cáncer múltiple (MCED), que analizan fragmentos de ADN en la sangre en busca de anomalías asociadas con el cáncer.
Grail, la empresa de biotecnología con sede en Menlo Park que creó Galleri, afirma que verifica más de un millón de sitios específicos de ADN en busca de señales de cáncer y puede identificar más de 50 tipos de cáncer, incluidos los de cuello uterino, colon, mama y próstata. Más de una docena de competidores potenciales están desarrollando sus propios productos de detección de cáncer.
Sin embargo, la comunidad médica aún no ha llegado a un consenso sobre el valor de las pruebas MCED. La idea de realizar pruebas a personas aparentemente sanas ha generado preocupación entre aquellos que ya lamentan la tendencia del sistema médico estadounidense a hacer pruebas excesivas y, a menudo, a tratar en exceso a los pacientes en función de los resultados de las pruebas. Algunos señalan la controversia en torno a las para el cáncer de próstata como ejemplo.
“Una prueba de detección tiene que ser magnífica, matemáticamente, para ser beneficiosa”, dijo Jerome Hoffman, profesor emérito del Departamento de Medicina de la Universidad de California en Los Ángeles y crítico de larga data de las . “La mayor amenaza en el horizonte es el sobrediagnóstico, encontrar cosas que no importan pero en las que intervenimos de todos modos”.
Muchos expertos dicen que aún no está claro si las pruebas hacen más bien que mal, y que tener una ya disponible comercialmente les preocupa.
“Entrevista a cien personas y diles que hay una prueba que podría detectar 20, 30 o 50 tipos de cáncer con una sola muestra de sangre, y muchas de ellas dirán: ‘Quiero eso'”, dijo Philip Castle, director de prevención del cáncer en el Instituto Nacional del Cáncer. “Pero este es un mundo nuevo y valiente. No sabemos nada sobre estas pruebas, realmente”.
La historia de Milam comenzó en San Francisco cuando le estaban sacando sangre para verificar los anticuerpos de covid-19. Le contó a su médico, Jordan Shlain, sobre su miedo a desarrollar un cáncer mortal y sobre la historia de su familia con la enfermedad.

Shlain, fundador de la práctica concierge Private Medical con sede en San Francisco, le habló a Milam sobre Galleri.
“Nuestra práctica había revisado la ciencia durante 12 a 18 meses. Interrogamos a las personas de Grail”, dijo Shlain. “La versión corta es: nueva prueba, resultados prometedores y sabemos que la genética y la genómica han transformado la forma en que se trata el cáncer. Tienes que ser escéptico si eres un científico, pero también hay una tensión entre los responsables de tomar decisiones y los médicos de atención primaria. Yo cuido de individuos, no de poblaciones”.
Shlain dijo que no recomienda la prueba para todos los pacientes; dependería de sus antecedentes y factores de riesgo. Por otro lado, dijo: “No puedes prevenir el cáncer, pero puedes evitar que te mate si lo detectas temprano. Eso es simplemente una verdad”.
Milam, quien sigue actuando y dirigiendo Cookies (la empresa ha sido objeto de ), se ha convertido en un evangelista de la prueba. A menudo ha hablado de su experiencia con sus más de 2 millones de seguidores en Instagram, y se pregunta por qué más médicos no recetan Galleri como lo harían con las pruebas estándar. Shlain dijo que incluso algunos médicos en su práctica son reacios, a pesar de la profunda investigación de Private Medical sobre el tema.
El camino de Grail no ha sido sencillo. La compañía fue originalmente una escisión de Illumina, pionera en secuenciación genética en San Diego, y después de recaudar fondos de capital de riesgo y demostrar su tecnología, Illumina la compró nuevamente el año pasado por 7.1 mil millones de dólares. Sin embargo, debido a que Illumina domina el mercado de los secuenciadores necesarios en las pruebas de detección temprana de múltiples tipos de cáncer (MCED, por sus siglas en inglés), la Comisión Federal de Comercio ha presentado una demanda para por motivos de competencia desleal.
Grail también reconoció en junio que aproximadamente 400 de sus clientes de que podrían tener cáncer, no debido a un error en la prueba, sino porque se enviaron cartas incorrectas por error de parte de un proveedor.
Josh Ofman, presidente de Grail, dijo que la compañía está haciendo lobby en el Congreso “junto con muchos grupos de interés” para que se autorice a Medicare a , lo que podría desbloquear miles de millones de dólares en ingresos potenciales del gobierno federal. Grail recomienda un cribado anual, pero generalmente no está cubierto por las aseguradoras.
Said Castle, al hablar en general sobre las pruebas MCED, comentó: “No recuerdo haber visto algo [en pruebas de laboratorio] que se compare con el mercado potencial de esto. Esta es la clase de dinero que normalmente reservamos para las compañías farmacéuticas”.
Grail utilizó una excepción para pruebas desarrolladas en laboratorio para comenzar a comercializar Galleri sin la aprobación de la FDA hace dos años, una acción que llamó la atención en la comunidad médica porque ese proceso generalmente se usa para pruebas sin valor comercial. Otra prueba de sangre MCED, realizada por , sigue el mismo camino hacia el mercado y se espera que esté disponible pronto.
“Supongo que veremos más de eso porque las compañías están ansiosas por comenzar a vender”, dijo Barnett Kramer, exdirector de prevención del cáncer en el NCI y miembro de la Fundación Lisa Schwartz para la Verdad en Medicina. “Pero eso a veces ocurre antes de que se demuestre el beneficio real, y creo que es el caso aquí”.
Estudios detallados sobre el beneficio neto de las pruebas MCED podrían llevar entre 10 y 15 años, dijo Castle. La FDA no tiene que esperar a que se complete un estudio federal a gran escala, pero aún podrían pasar años antes de que la agencia apruebe alguna prueba MCED.
El objetivo de un estudio más largo y a gran escala es comprender mejor tanto los beneficios como los riesgos asociados con la detección temprana del cáncer. Entre otras consideraciones: muchos tipos de cáncer carecen de tratamientos, y no todos los cánceres crecen significativamente o se convierten en un problema. Los escépticos de las pruebas MCED se preocupan por el diagnóstico y tratamiento de pacientes, a veces de manera intrusiva y con peligros potenciales, basados en un hallazgo que no representa una amenaza real.
“No basta con decir que se encuentra cáncer”, dijo Castle. “La pregunta es, ยฟpodemos encontrar cáncer y salvar vidas? También queremos conocer los daños asociados con esto, como los falsos negativos y positivos, y si la prueba funciona igual de bien en todas las poblaciones”.
Ofman dijo que Galleri ha sido objeto de múltiples pruebas a pequeña escala, incluido un estudio dirigido por investigadores de la Universidad de Oxford que encontró , es decir, la probabilidad de que un paciente con un resultado de prueba anormal realmente tenga cáncer. El estudio fue respaldado por el Servicio Nacional de Salud del Reino Unido, que ha llevado a cabo un ensayo clínico aleatorio de la prueba que finalmente involucrará a 140,000 adultos. Se esperan resultados preliminares el próximo año.
Actualmente, las pruebas establecidas solo detectan un puñado de cánceres, y generalmente identifican el cáncer en etapas más avanzadas, cuando se puede hacer menos para intervenir. Según investigaciones del NCI, el que mueren por cáncer tenían cánceres que no fueron detectados por las pruebas estándar en uso.
“Tienes más opciones de tratamiento para los cánceres que se encuentran temprano, a veces incluso opciones curativas”, dijo Ofman. “Incluso con los cánceres en etapas 3 o 4, los tratamientos cuando se detectan asintomáticamente obtienen mejores resultados”.
Pero con más de 100,000 pruebas Galleri ya vendidas, Kramer, de la Fundación para la Verdad en Medicina, es uno de los que están preocupados de que la comercialización del producto esté avanzando más rápido que las pruebas a favor del mismo.
“La carga ética recae en la persona que intenta convencer a una persona sana de que se haga la prueba”, dijo Kramer. “El mejor escenario en este caso es que la prueba realmente pueda reducir el riesgo de morir por la segunda causa de muerte más común en la población adulta, y si lo hiciera con un bajo riesgo de sobrediagnóstico, eso sería un gran éxito. Pero estamos lejos de poder afirmarlo”.
บฺมฯณินฯอ๘ News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFโan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/health-industry/pruebas-de-sangre-para-detectar-cancer-generan-esperanza-pero-tambien-preocupacion/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1732018&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Tras una para extirpar el tumor, junto con sus ovarios, útero, trompas de Falopio y apéndice, Hughes contó que vio una publicación en Instagram en la que una mujer con cáncer uterino relacionaba su condición con alisadores químicos para el cabello.
“Casi me desmayo”, dijo desde su casa en Smyrna, Georgia.
Cuando tenía unos 4 años, su madre comenzó a aplicarle un alisador químico, o “relajante”, en el cabello cada seis u ocho semanas. “Quemaba y olía terrible”, recordó Hughes. “Pero era parte de nuestra rutina para ‘lidiar con mi cabello'”.
La rutina continuó hasta que fue a la universidad y conoció a otras mujeres negras que llevaban el cabello de forma natural. Pronto, Hughes dejó de usar alisadores.
Las presiones sociales y económicas han llevado durante mucho tiempo a las niñas y mujeres negras a alisar su cabello para cumplir con los . Pero los alisadores químicos tienen un olor desagradable, son costosos y a veces causan quemaduras dolorosas en el cuero cabelludo. Y ahora hay cada vez más evidencia de que podrían ser un riesgo para la salud.

Los alisadores pueden contener carcinógenos, como , ftalatos y otros compuestos que , según estudios de los Institutos Nacionales de Salud. Estas sustancias químicas pueden imitar las hormonas del cuerpo y se han vinculado con cánceres de , y , muestran investigaciones.
Investigadores y médicos especializados en cáncer dicen que la aplicación frecuente y de por vida de alisadores químicos en el cabello y el cuero cabelludo de mujeres afroamericanas podría explicar por qué los cánceres relacionados con hormonas afectan de manera desproporcionada a mujeres negras en comparación con mujeres blancas.
“Lo que hay en estos productos es perjudicial”, dijo , profesora de epidemiología en la Escuela de Salud Pública T.H. Chan de Harvard, quien ha estudiado productos alisadores por los últimos 20 años.
James-Todd cree que los fabricantes, legisladores y médicos deberían advertir a los consumidores que los alisadores podrían causar cáncer y otros problemas de salud. Pero los reguladores han sido lentos en actuar, los médicos se han mostrado reacios a tomar la causa, y el racismo continúa dictando los estándares de moda que dificultan que las mujeres dejen los alisadores, productos tan adictivos que son conocidos como (“creamy crack”).
Michelle Obama alisó su cabello cuando Barack era presidente porque creía que los estadounidenses para verla con trenzas, dijo la ex primera dama después de dejar la Casa Blanca. El ejército de los Estados Unidos todavía prohibía , como rastas y trenzas, mientras el primer presidente negro del país estaba en el cargo.
En 2019, California se convirtió en el primer estado de casi 20 en prohibir la discriminación basada en el cabello. El año pasado, la Cámara de Representantes de los Estados Unidos aprobó una legislación similar, conocida como la (Creating a Respectful and Open World of Natural Hair). Sin embargo, el proyecto de ley fracasó en el Senado.
La necesidad de legislación destaca los desafíos que enfrentan las niñas y mujeres negras en la escuela y en el lugar de trabajo.
“Tienes que elegir tus batallas”, dijo , cirujana oncológica con sede en Atlanta. Gore informa a sus pacientes con cáncer de mama sobre el mayor riesgo de cáncer debido a los alisadores. A pesar de su conocimiento, Gore continúa usando alisadores químicos en su propio cabello, como lo ha hecho desde que tenía unos 7 años.
“Tu cabello cuenta una historia”, dijo.
En las conversaciones con sus pacientes, Gore a veces también habla sobre cómo las mujeres afroamericanas solían tejer mensajes en sus trenzas sobre la ruta a seguir en el Underground Railroad mientras buscaban la libertad de la esclavitud.
“Es simplemente una discusión profunda”, que abarca cultura, historia e investigación sobre las prácticas de estilo de peinados actuales, dijo. “Los datos están ahí fuera. Por lo tanto, se les debe advertir a los pacientes, y luego pueden tomar una decisión”.
La primera pista de una conexión entre los productos para el cabello y problemas de salud surgió en la década de 1990. Los médicos comenzaron a ver signos de en bebés y niñas negras que desarrollaban senos y vello púbico después de usar champús que contenían estrógeno o extracto placentario. Cuando las niñas dejaban de usar el champú, el desarrollo del cabello y los senos retrocedían.
Desde entonces, James-Todd y otros investigadores han vinculado en productos para el cabello con una variedad de problemas de salud más prevalentes entre las mujeres negras, desde la pubertad temprana hasta el parto prematuro, la obesidad y la diabetes.
En los últimos años, los investigadores se han enfocado en una posible conexión entre los alisadores químicos y los cánceres relacionados con hormonas, como el que desarrolló Hughes, que tienden a ser más agresivos y mortales en las mujeres negras.
Un estudio de 2017 encontró que las mujeres blancas que usaban alisadores químicos tenían casi de desarrollar cáncer de seno que aquellas que no los usaban. Debido a que la gran mayoría de las participantes negras del estudio usaban alisadores, los investigadores no pudieron probar efectivamente la asociación en mujeres negras, según afirmó la autora principal, , profesora asociada de epidemiología en la Escuela de Salud Pública Mailman de la Universidad de Columbia.
Los investigadores lo probaron en 2020.
El llamado (Estudio de las Hermanas), una importante investigación del Instituto Nacional de Ciencias de la Salud Ambiental sobre las causas del cáncer de mama y enfermedades relacionadas, hizo el seguimiento de 50,000 mujeres estadounidenses cuyas hermanas habían sido diagnosticadas con cáncer de mama y que estaban libres de cáncer cuando se inscribieron. Independientemente de la raza, las mujeres que informaron haber usado alisadores en el año anterior tenían un de probabilidades de ser diagnosticadas con cáncer de mama. Aquellas que usaron alisadores al menos cada cinco a ocho semanas tenían un 31% más de riesgo de ese cáncer.

Casi el 75% de las hermanas negras usaron alisadores en el año anterior, en comparación con solo el 3% de las hermanas blancas no hispanas. Tres cuartas partes de las mujeres negras también informaron haber usado alisadores cuando eran adolescentes, y el de alisadores químicos durante la adolescencia aumentó el riesgo de cáncer de mama premenopáusico.
En 2021, un análisis de los datos del Sister Study mostró que las hermanas que usaban frecuentemente alisadores o productos para el alisado tenían el . Otro análisis, en 2022, encontró que el uso frecuente el riesgo de cáncer de útero.
Después de que los investigadores descubrieron la relación con el cáncer de útero, algunos pidieron cambios en las políticas y otras medidas para reducir la exposición a los alisadores.
“Es hora de intervenir”, escribió Llanos y sus colegas en que acompañó el análisis del cáncer de útero. Aunque reconocen la necesidad de más investigaciones, lanzaron un “llamado a la acción”.
Nadie puede afirmar que el uso de alisadores permanentes causará cáncer, dijo Llanos en una entrevista. “Así no funciona el cáncer”, dijo, señalando que algunos fumadores nunca desarrollan cáncer de pulmón, a pesar de que el tabaquismo es un factor de riesgo conocido.
El corpus de investigación sobre los alisadores para el cabello y el cáncer es más limitado, dijo Llanos, quien dejó de usar alisadores químicos hace 15 años. Pero preguntó retóricamente: “¿Necesitamos investigar durante otros 50 años para saber que los alisadores químicos son perjudiciales?”.
, ginecóloga oncológica cuya práctica en Washington, D.C., incluye a mujeres negras con cáncer de útero y ovario, dijo que ella y sus colegas ven los hallazgos del estudio sobre el cáncer de útero como dignos de una exploración más profunda, pero aún no deberían discutirse con los pacientes.
“Aún tengo mis dudas”, dijo. “Se necesita mucha más información”.
Mientras tanto, James-Todd y otros investigadores creen que han construido un sólido corpus de evidencia.
“Hay suficientes cosas que sí sabemos como para comenzar a tomar medidas, desarrollar intervenciones, proporcionar información útil a los médicos, pacientes y al público en general”, dijo , profesora asistente en la Oficina de Salud de las Minorías e Investigación sobre Disparidades en Salud de la Universidad de Georgetown.
La responsabilidad de regular los productos de cuidado personal, incluidos los alisadores químicos para el cabello y las tinturas, que también se han vinculado con cánceres relacionados con hormonas, recae en la Administración de Alimentos y Medicamentos (FDA).
Sin embargo, la FDA no somete los productos de cuidado personal al mismo proceso de aprobación que utiliza para alimentos y medicamentos. La FDA solo restringe de productos químicos utilizados en cosméticos, mientras que las preocupaciones sobre los efectos en la salud han llevado a la Unión Europea a restringir al menos .

En marzo, las representantes Ayanna Pressley (demócrata de Massachusetts) y Shontel Brown (demócrata de Ohio) que investigara la posible amenaza para la salud que representan los alisadores químicos. Un representante de la FDA dijo que la agencia lo investigaría.
Los peinados naturales están resurgiendo entre las niñas y mujeres negras, pero muchas siguen dependiendo de la “crema adictiva”, según , profesora asistente de salud pública en la Universidad Chapman.
Teteh tuvo su primer alisado permanente a los 8 años y ha luchado por dejar los alisadores de adulta. Ahora usa trenzas estilo “locs”. Hace poco, consideró alisarse químicamente el cabello para una entrevista de trabajo académica porque no quería que su cabello “fuera un obstáculo” cuando se presentara ante profesores blancos.
Teteh lideró un proyecto de investigación sobre la salud del cabello llamado (El Costo de la Belleza) publicado en 2017. Ella y su equipo entrevistaron a 91 mujeres negras en el sur de California. Algunas reaccionaron de manera “combativa” ante la idea de dejar los alisadores y afirmaron que “todo puede causar cáncer”.
Sus reacciones reflejan los desafíos que enfrentan las mujeres negras en Estados Unidos, dijo Teteh.
“No es que la gente no quiera escuchar información relacionada con su salud”, dijo. “Pero quieren que la información se comparta de manera empática con la difícil situación de ser negra aquí en los Estados Unidos”.
Kara Nelson de บฺมฯณินฯอ๘ News colaboró con este informe.
Este artículo fue producido por , que publica , un servicio editorialmente independiente de la .
บฺมฯณินฯอ๘ News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFโan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/noticias-en-espanol/mujeres-negras-sopesan-riesgos-emergentes-de-alisadores-para-el-cabello-adictivos/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1728167&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Durante los 10 días siguientes, los inspectores evaluaron un esfuerzo sistemático por ocultar problemas de calidad en la planta, que suministraba más de la mitad de los genéricos estadounidenses de cisplatino y carboplatino, dos fármacos baratos utilizados para tratar hasta 500,000 nuevos casos de cáncer cada año.
Siete meses después, los médicos y sus pacientes se enfrentan a algo inimaginable: En California, Virginia y otros lugares, se ven obligados a contemplar sombríos planes de racionamiento para el cáncer de mama, cuello de útero, vejiga, ovarios, pulmón, testículos y otros. Es probable que sus decisiones se traduzcan en muertes evitables.
El cisplatino y el carboplatino son , así como otros 12 contra el cáncer, pastillas para el trastorno por déficit de atención con hiperactividad, anticoagulantes y antibióticos.
Los problemas de la cadena de suministro, desde la crisis de covid, y la escasa supervisión de la FDA son parte del problema; pero la causa principal, según los expertos, es la debilidad de la industria de los medicamentos genéricos. Fabricados en su mayoría en el extranjero, estos viejos medicamentos son cruciales y se venden a menudo con pérdidas o con escasos beneficios. Los fabricantes nacionales tienen poco interés en fabricarlos y se centran en medicamentos de alto precio con amplios márgenes de beneficio.
El problema no es nuevo, y eso enfurece a muchos médicos. El Presidente Joe Biden, cuyo hijo Beau falleció de un agresivo cáncer cerebral, ha centrado su iniciativa “Cancer Moonshot” en el descubrimiento de curas, sin duda costosas. De hecho, los medicamentos de marca contra el cáncer cuestan a menudo decenas de miles de dólares al año.
Pero, ยฟqué pasa con los miles de pacientes que hoy no pueden conseguir un fármaco como el cisplatino, aprobado por la FDA en 1978 y que cuesta tan sólo $6 la dosis?
“Es una locura”, dijo Mark Ratain, médico oncólogo y farmacólogo de la Universidad de Chicago. “Tu tejado se derrumba, pero ยฟquieres construir una cancha de baloncesto en el patio trasero porque tu mujer está embarazada de gemelos y quieres que sean estrellas de la NBA cuando crezcan?”.
“Es una farsa que éste sea el nivel de la atención sanitaria en los Estados Unidos de América en estos momentos”, afirmó Stephen Divers, oncólogo de Hot Springs, Arkansas, que en las últimas semanas ha tenido que retrasar o cambiar el tratamiento de numerosos pacientes con cáncer de vejiga, mama y ovario porque su clínica no encuentra suficiente cisplatino y carboplatino. Los resultados de una encuesta realizada en centros oncológicos académicos y revelaron que el 93% no encontraba suficiente carboplatino y el 70% sufría escasez de cisplatino.
“Todo el día, entre paciente y paciente, celebramos reuniones de personal para tratar de resolver este problema”, explicó Bonny Moore, oncóloga de Fredericksburg (Virginia). “Es nauseabundo. Nuestra consulta permaneció abierta durante covid; nunca tuvimos que dejar de tratar a los pacientes. Los vacunamos, los mantuvimos a salvo, y ahora no puedo conseguirles un medicamento de $10”.
Los 10 médicos oncólogos entrevistados por บฺมฯณินฯอ๘ News para este reportaje afirmaron que, dada la escasez actual, dan prioridad a los pacientes que pueden curarse frente a los que se encuentran en fases avanzadas, en los que los fármacos generalmente sólo pueden ralentizar la enfermedad, y para los que existen alternativas, aunque a veces menos eficaces y a menudo con más efectos secundarios. Pero algunos médicos incluso están racionando las dosis destinadas a curar.
En abril se le diagnosticó a Isabella McDonald, entonces estudiante de tercer año en la Universidad de Utah Valley, un cáncer de huesos poco frecuente y a menudo mortal, cuyo único tratamiento para adultos jóvenes incluye el fármaco metotrexato. Cuando el segundo ciclo de tratamiento de Isabella comenzó el 5 de junio, los médicos advirtieron que recibiría menos de la dosis completa debido a la escasez de metotrexato, dijo su padre, Brent.
“No creen que vaya a tener un impacto negativo en su tratamiento, pero por lo que yo sé, no hay ninguna base científica para llegar a esa conclusión”, comentó. “Como puedes imaginar, cuando nos dieron tan pocas probabilidades de que superara este cáncer, queríamos darle todo lo que pudiéramos y no quedarnos cortos”.
Brent McDonald subrayó que no culpaba al personal de Intermountain Health que cuida de Isabella. La familia estaba simplemente atónita ante un fallo tan básico del sistema sanitario. Su otra hija, Cate, grabó un vídeo en TikTok sobre la difícil situación de su hermana.
En la consulta de Moore, en Virginia, los médicos administraron el 60% de la dosis óptima de carboplatino a algunas pacientes con cáncer de útero durante la semana del 16 de mayo, y luego pasaron al 80% después de que llegara un pequeño cargamento la semana siguiente. Los médicos tuvieron que omitir el carboplatino de los tratamientos combinados habituales para las pacientes con enfermedad recurrente, explicó.
El 2 de junio, Moore y sus colegas estaban pegados al sitio web de su distribuidor de fármacos, ansiosos como si fueran adolescentes esperando a que salieran a la venta las entradas para Taylor Swift, sólo que había consecuencias mortales en juego.
Más tarde envió un correo electrónico a บฺมฯณินฯอ๘ News: “Hoy NO ha vuelto a haber existencias de carboplatino. Tampoco de cisplatino”.
Las dosis seguían al 80%, dijo. Las cosas no habían cambiado diez días después.
Los fabricantes de genéricos se retiran
Las causas de la escasez están bien establecidas. Todo el mundo quiere pagar menos, y los intermediarios que adquieren y distribuyen genéricos . El precio neto promedio de los medicamentos genéricos , según una investigación de Anthony Sardella, profesor de negocios de la Universidad de Washington en St. Louis.
Como los fabricantes de genéricos compiten por conseguir contratos de venta con los grandes negociadores de esas compras, como Vizient y Premier, sus beneficios se hunden. Algunos están quebrando. Akorn, que fabricaba 75 genéricos comunes, . El gigante israelí de los genéricos Teva, que tiene una cartera de 3,600 medicamentos, que se cambiaba a medicamentos de marca y “genéricos de alto valor”. Lannett Co., con unos 120 genéricos, anunció una reorganización en medio de un descenso de los ingresos. Otras empresas también tienen problemas, según David Gaugh, CEO interino de la Asociación de Medicamentos Accesibles, el principal grupo comercial de genéricos.
El sector de los genéricos solía perder dinero con un tercio de los medicamentos que producía, pero ahora es más bien la mitad, dijo Gaugh. Por eso, cuando una empresa deja de fabricar un fármaco, otras no lo sustituyen. Funcionarios de Fresenius Kabi y Pfizer dijeron que han aumentado su producción de carboplatino desde marzo, pero no lo suficiente como para poner fin a la escasez. El 2 de junio, , anunció que la agencia había dado una autorización de emergencia para que el cisplatino fabricado en China entrara en el mercado estadounidense, pero el impacto de la medida no ha sido claro.
El cisplatino y el carboplatino se fabrican en líneas de producción especiales, en condiciones estériles, y su ampliación o modificación requiere la aprobación de la FDA. Los precios de ganga han impulsado la producción en el extranjero, donde a la FDA le resulta más difícil controlar las normas de calidad.
La inspección de la planta de Intas fue un caso poco frecuente en la India, donde, según los informes, la de los centros que fabrican medicamentos para el mercado estadounidense. Sardella, el profesor de la Universidad de Washington, declaró el mes pasado que una cuarta parte de las recetas de medicamentos de Estados Unidos las despachan empresas que recibieron cartas de advertencia de la FDA en los últimos 26 meses. Y las están en su nivel más alto de los últimos 18 años, lo que refleja la fragilidad de la oferta.
Hasta el 13 de junio, la FDA había declarado la escasez de 137 fármacos, entre ellos muchos medicamentos esenciales fabricados por pocas empresas.
Intas cerró voluntariamente su planta de Ahmedabad tras la inspección de la FDA, y la agencia publicó su impactante informe de inspección en enero. Accord Healthcare, filial estadounidense de Intas, declaró a mediados de junio que no tenía fecha para reanudar la producción.
A la pregunta de por qué esperó dos meses después de su inspección para anunciar la escasez de cisplatino, dado que Intas suministraba más de la mitad del mercado estadounidense del fármaco, la FDA respondió por correo electrónico que no incluye un fármaco en la lista de escasez hasta que ha “confirmado que no se satisface la demanda global del mercado.”
Los precios del carboplatino, el cisplatino y otros fármacos se han disparado en el llamado mercado gris, donde los especuladores venden medicamentos que adquirieron anticipándose a la escasez. Un frasco de 600 miligramos de carboplatino, normalmente disponible por $30, se vendía a $185 a principios de mayo y a $345 una semana después, aseguró Richard Scanlon, farmacéutico de la clínica de Moore.
“Es difícil mantener estas conversaciones con los pacientes: ‘Tengo su dosis para este ciclo, pero no estoy seguro de la del próximo'”, dijo Mark Einstein, jefe del Departamento de Obstetricia, Ginecología y Salud Reproductiva de la Facultad de Medicina de Rutgers New Jersey.
ยฟDebe intervenir el gobierno?
A pesar de la existencia de un y de numerosas audiencias en el Congreso, los avances han sido, en el mejor de los casos, lentos. La 2020 facultó a la FDA para exigir a las empresas planes de contingencia que les permitan responder a la escasez, pero la agencia aún para hacer cumplir las disposiciones.
Como consecuencia, ni Accord ni otros fabricantes de cisplatino tenían un plan de respuesta cuando se cerró la planta de Intas, explicó Soumi Saha, vicepresidente de asuntos gubernamentales de Premier, que organiza las compras de medicamentos al por mayor para más de 4,400 hospitales y sistemas de salud.
Premier comprendió en diciembre que el cierre ponía en peligro el suministro estadounidense de cisplatino y carboplatino, pero tampoco emitió una alarma inmediata. “Es un delicado equilibrio”, añadió. “No se quiere crear pánico ni acaparamiento”.
Ahora se debaten soluciones más duraderas. Sardella y otros han propuesto subvenciones públicas para que las plantas de genéricos estadounidenses funcionen a tiempo completo. Su capacidad está a medio gas. Si agencias federales como los Centros de Servicios de Medicare y Medicaid pagaran más por medicamentos producidos de forma más segura y eficiente, se promovería una cadena de suministro más estable, indicó Saha.
“El sistema tiene que reconocer que hay un alto precio a pagar por los medicamentos de bajo costo”, afirmó Allan Coukell, vicepresidente de políticas públicas de Civica Rx, una organización sin fines de lucro financiada por sistemas sanitarios, fundaciones y el gobierno federal que suministra unos 80 medicamentos a los hospitales de su red. Civica está construyendo una fábrica de $140 millones cerca de Petersburg, Virginia, que producirá docenas de medicamentos más, según Coukell.
Ratain y su colega de la Universidad de Chicago, Satyajit Kosuri, estratégica de medicamentos genéricos, algo así como la Reserva Estratégica de Petróleo, creada en 1975 en respuesta a la crisis del petróleo de la OPEP.
De hecho, Ratain considera que la venta de un cuarto de millón de barriles de petróleo probablemente generaría suficiente dinero para fabricar y almacenar carboplatino y cisplatino para dos años.
“Sería casi literalmente una gota en el cubo”.
บฺมฯณินฯอ๘ News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFโan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/health-industry/farmaceuticas-abandonan-los-genericos-baratos-y-ahora-los-pacientes-de-cancer-en-ee-uu-no-pueden-conseguir-medicamentos/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1718163&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Algunos médicos e investigadores que están interesados en un enfoque más individualizado para encontrar tumores problemáticos se muestran escépticos y plantean preguntas sobre los datos y el razonamiento detrás del cambio radical del Grupo de Trabajo de Servicios Preventivos de Estados Unidos con respecto a sus .
“La evidencia para que todas comiencen a los 40 no es convincente”, dijo Jeffrey Tice, profesor de medicina en la Universidad de California-San Francisco.
Tice es parte del equipo de investigación del , que tiene como objetivo, en palabras de Laura Esserman, cirujana de cáncer de seno y líder del equipo, “hacer pruebas de manera más inteligente, no probar más”. Esserman lanzó el estudio en curso en 2016 con el objetivo de adaptar las pruebas de detección al riesgo de una mujer, y poner fin al debate sobre cuándo iniciar las mamografías.
Los defensores de un enfoque personalizado enfatizan los costos de la detección universal a los 40, no en dólares, sino en resultados falsos positivos, biopsias innecesarias, sobretratamiento y ansiedad.
Las pautas provienen del , parte del Departamento de Salud y Servicios Humanos (HHS) federal, un panel independiente de 16 expertos médicos voluntarios que se encargan de ayudar a guiar a los médicos, aseguradoras de salud y legisladores.
En 2009, y de nuevo en 2016, el grupo presentó el , que elevó la edad para comenzar la mamografía de rutina de 40 a 50 años e instó a las mujeres de 50 a 74 a hacérselas cada dos años.
Las mujeres de 40 a 49 años que “le otorgan un mayor valor al beneficio potencial que a los daños potenciales” también deberían someterse al procedimiento de detección, dijo el grupo de trabajo.
Ahora, el grupo ha publicado un borrador de una actualización de sus directrices, recomendando la a partir de los 40 años.
“Esta nueva recomendación ayudará a salvar vidas y evitará que más mujeres mueran debido al cáncer de mama”, dijo Carol Mangione, profesora de medicina y salud pública en UCLA, quien presidió el panel.
Pero la evidencia no es clara. Karla Kerlikowske, profesora de la UCSF que ha estado investigando la mamografía desde la década de 1990, dijo que no vio una diferencia en los datos que justificara el cambio. Dijo que la única forma en que podía explicar las nuevas pautas era un cambio en el panel.
“Son diferentes miembros del grupo de trabajo”, dijo. “Interpretaron los beneficios y los daños de manera diferente”.
Sin embargo, Mangione citó dos puntos de datos como impulsores cruciales de las nuevas recomendaciones: el aumento de la incidencia de cáncer de mama en mujeres más jóvenes, y modelos que muestran la cantidad de vidas que podrían salvar las pruebas de detección, especialmente entre las mujeres negras.
No hay evidencia directa de que evaluar a mujeres de 40 años salve vidas, dijo. La cantidad de mujeres que murieron de cáncer de mama desde 1992 hasta 2020, debido en parte a una detección más temprana y a mejores tratamientos.
Pero los modelos predictivos que construyó el grupo de trabajo, basados en varias suposiciones en lugar de datos reales, encontraron que expandir la mamografía a mujeres de 40 años podría evitar 1.3 muertes adicionales por cada 1,000 en esa cohorte, dijo Mangione. Lo más crítico, agregó, es que un nuevo modelo que incluye solo mujeres negras mostró que se podría salvar 1.8 por 1,000.
Un aumento anual del 2% en la cantidad de personas de 40 a 49 años diagnosticadas con cáncer de mama en el país entre 2016 y 2019 alertó al grupo de trabajo sobre una tendencia preocupante, dijo.
Mangione lo llamó un “salto realmente considerable”. Pero Kerlikowske lo llamó “bastante pequeño” y Tice lo llamó “muy modesto”: percepciones contradictorias que subrayan cuánta subjetividad está involucrada en la ciencia de las pautas de salud preventiva.
A los miembros del grupo de trabajo los designa la Agencia para la Investigación y la Calidad de la Atención Médica del HHS, y cumplen mandatos de cuatro años. El nuevo borrador de las pautas está abierto para . Después de incorporar los comentarios, el grupo de trabajo planea publicar su recomendación final en JAMA, la revista de la Asociación Médica Estadounidense.
Cerca de 300,000 mujeres serán diagnosticadas con cáncer de mama en el país este año, y morirán más de 43,000 por este mal, según proyecciones del . Muchos consideran que expandir la detección para incluir a mujeres más jóvenes es una forma obvia de detectar el cáncer antes y salvar vidas.
Pero los críticos de las nuevas pautas argumentan que hay verdaderas concesiones.
“ยฟPor qué no empezar al nacer?”, ironizó Steven Woloshin, profesor del Instituto de Políticas de Salud y Práctica Clínica de Dartmouth. “ยฟPor qué no todos los días?”.
“Si no hubiera inconvenientes, eso podría ser razonable”, dijo. “El problema son los falsos positivos, que dan mucho miedo. El otro problema es el sobrediagnóstico”. Algunos tumores de mama son inofensivos y el tratamiento puede ser peor que la enfermedad, enfatizó.
Tice estuvo de acuerdo en que el sobretratamiento es un problema subestimado.
“Estos cánceres nunca causarían síntomas”, dijo, refiriéndose a ciertos tipos de tumores. “Algunos simplemente retroceden, se encogen y desaparecen, son de crecimiento tan lento que una mujer muere de otra cosa antes de que causen problemas”.
Las pruebas de detección tienden a encontrar cánceres de crecimiento lento que tienen menos probabilidades de causar síntomas, dijo. Por el contrario, las mujeres a veces descubren cánceres letales de crecimiento rápido poco después de haberse realizado mamografías que salieron normales.
“Nuestro fuerte sentimiento es que una sola talla no sirve para todos y que debe personalizarse”, dijo Tice.
WISDOM, que significa “Mujeres informadas para evaluar según las medidas de riesgo”, evalúa el riesgo de las participantes a los 40 mediante la revisión de los antecedentes familiares y la secuenciación de nueve genes. La idea es comenzar con mamografías periódicas de inmediato para las mujeres de alto riesgo mientras que esperar para las de menos.
Las mujeres negras no hispanas tienen más probabilidades de hacerse mamografías de detección que las mujeres blancas no hispanas. Sin embargo, tienen un 40% más de probabilidades de morir de cáncer de seno y de que les diagnostiquen cánceres mortales a edades más tempranas.
El grupo de trabajo espera que las mujeres negras se beneficien más de la detección temprana, dijo Mangione.
No está claro por qué las mujeres negras tienen más probabilidades de sufrir cánceres de mama más letales, pero las investigaciones apuntan a disparidades en el tratamiento.
“Las mujeres negras no obtienen un seguimiento de las mamografías tan rápido ni un tratamiento adecuado tan rápido”, dijo Tice. “Eso es lo que realmente impulsa las discrepancias en la mortalidad”.
También continúa el debate sobre la detección en mujeres de 75 a 79 años. El grupo de trabajo optó por no pedir pruebas de detección de rutina en el grupo de mayor edad porque un estudio observacional no mostró ningún beneficio, dijo Mangione. Pero el panel emitió un llamado urgente para investigar si las mujeres de 75 años o más deberían hacerse una mamografía de rutina.
Los modelos sugieren que evaluar a las mujeres mayores podría evitar 2,5 muertes por cada 1,000 mujeres en ese grupo de edad, más de las que se salvarían al expandir la evaluación a las mujeres más jóvenes, apuntó Kerlikowske.
“Siempre decimos que las mujeres mayores de 75 años deberían decidir junto con sus médicos si se hacen mamografías, según sus preferencias, valores, historial familiar y de salud”, dijo Mangione.
Tice, Kerlikowske y Woloshin argumentan que lo mismo es cierto para las mujeres de 40 años.
Esta historia fue producida por บฺมฯณินฯอ๘ News, que publica , un servicio editorialmente independiente de la .
บฺมฯณินฯอ๘ News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFโan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/aging/mamografias-a-los-40-nueva-pauta-para-la-deteccion-del-cancer-de-seno-genera-debate/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1697743&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>