‚Äî Matthew Hurley, 30 años, de Berkeley, California
Hace un par de años, Matthew Hurley recibió el tipo de mensaje de texto que muchas personas temen: “¬øCuándo fue la última vez que te hiciste una prueba de ETS (enfermedades de transmisión sexual)?”
Una persona con la que Hurley había tenido sexo sin protección recientemente acababa de recibir un diagnóstico positivo de VIH.
Hurley fue a una clínica para hacerse la prueba. “Por suerte no tenía VIH, pero fue una llamada de atención”, dijo.
Esa experiencia impulsó a Hurley a buscar información sobre PrEP, sigla para la profilaxis preexposición. Este medicamento antirretroviral reduce considerablemente la probabilidad de adquirir VIH, el virus que causa el sida. Cuando se toma tal cual se indica, la terapia es para prevenir la transmisión sexual.
Hurley comenzó a tomar PrEP y todo marchaba bien durante los primeros nueve meses, hasta que cambió su seguro médico y tuvo que ver a un nuevo doctor. “Cuando le mencioné PrEP, me dijo: ‚Äò¬øQué es eso?’ Y yo pensé: esto no pinta bien”.
Hurley, quien es bibliotecario, asumió el rol de docente. Le explicó al doctor que el régimen de PrEP que seguía implicaba tomar una pastilla diaria y hacerse análisis de laboratorio cada tres meses para detectar posibles infecciones o complicaciones de salud.
Hurley se sorprendió de saber más sobre PrEP que su propio médico.
La Administración de Alimentos y Medicamentos (FDA, por sus siglas en inglés) aprobó el primer fármaco, . Además, Hurley vive en el área de la bahía de San Francisco, una de las zonas con en el país y de activismo en salud y VIH.
Amistades mayores que él y conocidos que sobrevivieron a la epidemia de sida le compartieron lo duro que fue vivir en una época sin tratamientos eficaces ni opciones preventivas. Para él, decidir tomar PrEP fue una forma de proteger su salud y también la de su comunidad.
Así que insistió, y el doctor, tras investigar por su cuenta, aceptó recetarle el medicamento.
Hurley recibió la atención necesaria, pero tuvo que asumir el papel de experto en la consulta médica.
“Es una gran carga”, señaló Beth Oller, doctora en medicina familiar y miembro de la junta de GLMA, una organización nacional de profesionales de salud LGBTQ+ y aliados centrada en la equidad en salud. “Una quiere poder ir al médico a hablar sobre su salud sin tener que estar educando ni abogando por sí misma en cada paso”.
Oller agregó que muchas personas queer han tenido en consultas. “Tengo muchos pacientes que no recibieron atención preventiva durante años debido al estigma médico”, afirmó.
Problemas con la facturación
Superar los obstáculos iniciales para acceder a medicamentos preventivos contra el VIH fue solo el comienzo. Hurley empezó a recibir una serie de facturas relacionadas con la PrEP: análisis de sangre: $271,80. Visita médica: $263.
Se sorprendió. Sabía ‚Äîaunque en la oficina de facturación parecían no saberlo‚Äî que, según la (ACA, por sus siglas en inglés), la mayoría de los seguros privados y programas de Medicaid ampliado y los servicios relacionados, , se cubren como atención preventiva sin costo para el paciente.
Las facturas por las visitas médicas y los análisis se acumularon.
Hurley reclamaba por las facturas y, casi siempre, recibía una negativa. Pero volvía a protestar.
Compartió una serie de cartas de reclamos por un servicio específico, en las que la oficina de facturación admitía que el análisis de sangre había sido mal codificado inicialmente como diagnóstico. Una vez corregido el error, según Hurley, el seguro cubrió el servicio.
Puede parecer que se resolvió rápido y fácilmente, pero Hurley dijo que el proceso fue eterno. Tuvo que lidiar con al menos seis facturas erróneas durante varios meses. Calcula que invirtió más de 60 horas en resolver los cobros.
Durante ese tiempo, contó, el departamento de facturación “seguía mandándome correos y facturas diciendo: estás en mora, estás en mora, estás en mora”.
Cansado de tantas complicaciones, Hurley decidió buscar un proveedor de salud (y una oficina de facturación) con más conocimiento sobre PrEP. Eligió a AIDS Healthcare Foundation. Allí, el equipo médico pudo explicarle los pros y contras de los distintos tratamientos preventivos disponibles. Sabían cómo manejar el formulario del seguro de Hurley.
Desde entonces, no ha recibido más facturas inesperadas.
Pero tener que separar la atención en salud sexual y PrEP del cuidado médico general no es lo ideal.
“Tengo que tratar con varias organizaciones distintas para que me atiendan de manera integral”, señaló.
Un proveedor no tiene que ser especialista en VIH, en enfermedades infecciosas ni siquiera un doctor para recetar PrEP. Los Centros para el Control y la Prevención de Enfermedades (CDC, por sus siglas en inglés) alientan a los proveedores de atención primaria a tratar PrEP como cualquier otro .
Cómo evitar algunos de los dolores de cabeza que enfrentó Hurley:
1. Infórmate para saber si PrEP es para tí
Los CDC calculan que en Estados Unidos podrían beneficiarse del uso de medicamentos preventivos contra el VIH, pero solo poco más de una cuarta parte los recibe.

“No todo el mundo conoce la existencia de PrEP, y hay muchas personas que sí han oído hablar del medicamento pero no saben que puede beneficiarles”, explicó Jeremiah Johnson, director ejecutivo de PrEP4All, una organización dedicada al acceso universal a medicamentos y prevención del VIH.
Según las guías clínicas de los CDC, cualquier persona sexualmente activa puede considerar incluir PrEP como parte de su plan de atención preventiva.
Se recomienda especialmente para quienes no usan condones con regularidad, personas que se inyectan drogas y comparten agujas, hombres que tienen sexo con hombres y personas con parejas que viven con VIH o cuyo estado serológico es incierto.
La gran mayoría de quienes usan PrEP son hombres. Existen grandes tanto en la distribución de los casos de VIH como en el acceso a la medicina preventiva.
Por ejemplo, según los patrones de nuevas infecciones en Estados Unidos, un grupo que podría beneficiarse del medicamento son las mujeres negras cisgénero, cuya identidad de género coincide con su sexo asignado al nacer.
2. No asumas que tu doctor sabe qué es PrEP
Si tu doctor no está bien informado, . También puedes llevarle guías clínicas e información relevante. Muchas agencias estatales o locales de salud pública tienen guías específicas para profesionales. Por ejemplo, el Instituto del SIDA del Departamento de Salud del estado de Nueva York tiene materiales .
Los , pero muchos de los sitios web de esa agencia relacionados con salud LGBTQ+ están en revisión. Durante la administración Trump, algunos recursos sobre VIH/sida fueron retirados de los portales federales. Otros ahora : “Esta página no refleja la realidad biológica y por lo tanto esta administración y este Departamento la rechazan”.
3. Hazte los análisis en laboratorios dentro de la red
Johnson señaló que los errores de facturación como los de Hurley son muy comunes. “Los costos de los análisis de laboratorio en particular pueden ser complicados”, dijo.

Por ejemplo, en el consultorio podrían codificar mal el análisis requerido para PrEP como si fuera y no atención preventiva. Como resultado, pacientes como Hurley terminan con facturas que no deberían pagar.
Si el personal médico comete este tipo de errores, puedes hacerles llegar la de NASTAD, una asociación de autoridades de salud pública que administran programas de VIH y hepatitis.
Hazte los exámenes de laboratorio dentro de la red de tu seguro. Si los haces fuera de la red, advirtió Johnson, puede ser más difícil apelar.
Si las facturas siguen llegando, apela. Y si no logras resolver la disputa, Johnson recomienda presentar una queja ante la agencia reguladora del plan de salud.
4. Busca maneras de ahorrar
Hay varios tipos de PrEP. Existen versiones genéricas más económicas de Truvada, como la combinación de emtricitabina/tenofovir disoproxil fumarato, que suele abreviarse como FTC/TDF. Las versiones más nuevas como tienen precios de lista en los miles de dólares. Revisa el formulario de tu seguro y pídele a tu doctor que recete el medicamento que esté cubierto.
Con el aumento previsto de las primas de salud y millones de personas en riesgo de perder la cobertura de Medicaid, muchas podrían quedar sin seguro médico en 2026. Empresas farmacéuticas como y ofrecen programas de asistencia para pacientes que califican. Si tienes que pagar de tu bolsillo, sitios como GoodRx pueden ayudarte a encontrar las farmacias con precios más bajos.
5. Considera la telemedicina
La telemedicina se ha convertido en , especialmente para personas que no viven cerca de proveedores inclusivos o buscan una forma más privada de acceder a PrEP.

En 2024, aproximadamente 1 de cada 5 personas que tomaban PrEP lo hacían por esta vía. Farmacias en línea como y ofrecen PrEP sin necesidad de una consulta presencial, y los análisis se pueden hacer en casa.
Algunas plataformas ofrecen opciones para si no tienes seguro.
La telemedicina también amplía la cantidad de profesionales dispuestos a recetar PrEP. Y para muchos pacientes, hablar con un proveedor de manera remota puede hacerles sentir más seguros. “Están en la comodidad de su dormitorio o sala, pero pueden interactuar virtualmente con un proveedor. Eso abre muchas puertas a la honestidad y la confianza”, explicó Alex Sheldon, director ejecutivo de GLMA.
6. Busca atención inclusiva
GLMA creó el , una base de datos de profesionales de salud en todo el país que se identifican como amigables con la comunidad queer. Como descubrió Hurley, vivir en una gran ciudad no garantiza que tu doctor esté al día en temas de salud LGBTQ+.
Pregunta a personas de confianza en tu comunidad. Puede que haya buenas opciones cerca de ti.
La Línea de Ayuda sobre Atención Médica (Health Care Helpline) te ayuda a navegar los obstáculos del sistema de salud para que puedas acceder a una buena atención. Envíanos tu pregunta más compleja y podríamos asignar una persona para investigar. Comparte tu historia y tu pregunta aquí. Este proyecto colaborativo es una producción conjunta de NPR y ∫⁄¡œ≥‘πœÕ¯ News.
∫⁄¡œ≥‘πœÕ¯ News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF‚Äîan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/noticias-en-espanol/seis-tips-para-obtener-farmacos-que-previenen-el-vih-superando-obstaculos-del-sistema-de-salud/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=2139048&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Sin embargo, el daño a sus proyectos podría ser permanente, y las restricciones continuas a sus investigaciones perjudicarán vidas, dijeron científicos de los CDC que trabajan en el área de VIH a ∫⁄¡œ≥‘πœÕ¯ News. Lo hicieron de manera anónima por temor a represalias.
Estos investigadores fueron despedidos a principios de abril, justo antes de finalizar las encuestas nacionales exhaustivas sobre el VIH. Oficiales de salud de todo el país entrevistaron a decenas de miles de personas en riesgo de contraer el VIH o que viven con el virus, y recopilaron información de montañas de historiales médicos.
Los estados y ciudades estaban preparados para enviar la información recopilada a los CDC en abril para que los expertos en estadísticas de la agencia pudieran preparar la enorma cantidad de datos para su análisis.
Oficiales de salud y legisladores utilizan estos datos para diseñar programas contra el VIH que frenen la propagación de infecciones y salven vidas de manera más eficiente.
Por ejemplo, reveló que aproximadamente la mitad de los adultos menores de 30 años que vivían con VIH no recibían tratamiento de forma regular para poder mantenerse sanos y evitar transmitir el virus a otras personas. Las tasas de tratamiento eran mucho más altas para los mayores de 50 años. Como resultado, las autoridades sanitarias redoblaron sus esfuerzos para llegar a las generaciones más jóvenes.
Sin embargo, en abril, luego de los despidos, se cortaron los vínculos entre las autoridades sanitarias estatales y locales y sus homólogos de los CDC. Correos electrónicos del Departamento de Salud y Servicios Humanos (HHS) indicaron al personal que sus funciones eran “innecesarias o prácticamente idénticas a las que se desempeñaban en otras partes de la agencia”.
Marti Merritt, coordinadora de proyectos del Departamento de Salud de Illinois, se quedó atónita al ver que ella y otros empleados estatales habían invertido más de un año en las encuestas, solo para que estas se esfumaran en la fase final. “Es como si los datos se hubieran ido a un agujero negro”, dijo. “¬øCómo se establecen prioridades si no se tienen datos?”.
A Merritt le preocupa que, si no se reanudan las encuestas, se malgasten los presupuestos limitados y aumenten los casos. Los datos permiten a los departamentos de salud adaptar sus esfuerzos a las poblaciones con mayor riesgo de infección o progresión de la enfermedad.
La evidencia demuestra que prevenir el VIH es mucho más económico que tratar a las personas una vez infectadas.
Prevenir una sola infección por VIH supone . Merritt también se mostró consternado por haber desperdiciado el tiempo de miles de personas que se sinceraron sobre detalles íntimos de sus vidas con la esperanza de luchar contra la epidemia de VIH.
Un médico y experto en VIH reincorporado a los CDC la semana del 9 de junio afirmó que finalizar las encuestas más tarde supondría un desperdicio de millones de dólares de los contribuyentes que ya se han gastado en la recopilación de datos. Dos grandes iniciativas de larga data, el Medical Monitoring Project, y el National HIV Behavioral Surveillance System, costaron alrededor de $72 millones, afirmó.
“Dos años de datos de 30.000 participantes serán inutilizables y, por lo tanto, se desperdiciarán” si los proyectos no se pueden finalizar, agregó.
Para reanudar las encuestas, él y otros investigadores de los CDC necesitarían luz verde de las máximas autoridades, ya que las subvenciones que cubrían estas encuestas finalizaron mientras estaban de baja administrativa en mayo.
Las autoridades sanitarias estatales afirmaron no haber recibido las notificaciones de los CDC que suelen renovar las encuestas cada junio. Merritt dijo que ha realizado entrevistas para el Medical Monitoring Project por unos 20 años, pero el Departamento de Salud de Illinois lo ha asignado a otras tareas. Otros departamentos de salud también o reasignado a empleados dedicados a la vigilancia del VIH.
Si el HHS permite que los investigadores reincorporados reanuden los proyectos, podrían intentar compensar el lapso de diez semanas en sus análisis. Sin embargo, esto llevaría tiempo, lo que retrasaría aún más la siguiente ronda de encuestas, si es que llegan a comenzar.
“Estas encuestas no son luces que se encienden y se apagan”, dijo John Brooks, investigador que se jubiló de la División de Prevención del VIH de los CDC el año pasado. Si las encuestas se reanudan, “podemos obtener algún valor de todo el dinero gastado”, expresó.
Sin embargo, las encuestas se verían aún más perjudicadas por las acciones relacionadas con las órdenes ejecutivas de Trump que se centran en palabras como “género”, que los investigadores utilizan para saber quién tiene VIH, quién está en riesgo y por qué.
Expertos de los CDC afirmaron que ya han tenido que revisar encuestas anteriores y recalcular los resultados para que no hagan referencia al género. Esto ha implicado alterar datos de dos poblaciones desproporcionadamente afectadas por el VIH: las personas transgénero y los hombres que tienen sexo con hombres.
“Borrar personas de nuestros datos les perjudica”, declaró el investigador y médico, ahora reincorporado a los CDC. “Me preocupan los pacientes transgénero que atiendo, y es muy doloroso ver que el gobierno los trate así”.
El médico afirmó que ha tratado a pacientes con VIH desde el comienzo de la epidemia en la década de 1980, y el dolor que siente ahora es peor que durante la presidencia de Ronald Reagan, quien nunca mencionó públicamente el VIH durante su primer mandato.
“Había falta de financiación, pero no censuraron la ciencia ni intentaron controlarla como lo hacen ahora”, dijo.
Desde los despidos de abril, muchos investigadores del VIH han aceptado trabajos fuera del gobierno o se han mudado. Algunos que volverán a la agencia definieron a las reincorporaciones como desconcertantes, ya que los avisos no especifican qué harán a su regreso ni por cuánto tiempo.
Un breve correo electrónico dirigido a los empleados de los CDC de Tom Nagy, director de capital humano del HHS, que ∫⁄¡œ≥‘πœÕ¯ News revisó, simplemente se refiere al anuncio sobre la reducción de personal y dice: “Por la presente, se revoca dicho aviso”.
En respuesta a consultas por correo electrónico, Andrew Nixon, director de comunicaciones del HHS, escribió: “El HHS está optimizando sus operaciones sin comprometer su labor esencial. Mejorar la salud y el bienestar de todos los estadounidenses sigue siendo nuestra principal prioridad”.
“Hemos estado cobrando todo este tiempo a pesar de no tener permiso para trabajar, y eso no es agradable para un funcionario dedicado”, dijo un empleado reincorporado.
∫⁄¡œ≥‘πœÕ¯ News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF‚Äîan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/health-industry/inestabilidad-de-la-planta-profesional-en-los-cdc-altera-proyectos-de-vih-y-desperdicia-dinero-dicen-investigadores/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=2050610&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Estos programas están diseñados para entrenar a una nueva generación de líderes de salud pública, muchos de los cuales han pasado a trabajar en los CDC. Funcionarios locales y estatales dijeron que perderlos amenaza con socavar el esfuerzo constante del país para identificar y controlar los brotes de enfermedades infecciosas.
Los empleados despedidos de los CDC ayudaron a prevenir y responder a brotes como el de dengue y de gripe. Trabajaron con los funcionarios locales para realizar pruebas rápidas de virus y garantizar que las pruebas en los laboratorios de salud pública cumplieran con las regulaciones federales. Otros monitorearon posibles casos de tuberculosis o brindaron educación de salud a adolescentes para prevenir infecciones de transmisión sexual, según entrevistas con trabajadores despedidos y funcionarios de salud pública locales.
Como asesor de salud pública de los CDC, Gaël Cruanes había estado trabajando en el Departamento de Salud e Higiene Mental de la ciudad de Nueva York para detectar casos de tuberculosis, una enfermedad grave que se propaga por el aire y ataca a los pulmones.
El Public Health Associate Program asigna estos puestos a recién graduados universitarios, y a otros trabajadores que están comenzando su carrera, durante dos años. Cruanes contó que, después de comenzar su trabajo en octubre, se puso en contacto con inmigrantes y refugiados recién llegados que potencialmente corrían el riesgo de propagar la tuberculosis con la esperanza de que fueran a las clínicas de la ciudad para que les hicieran exámenes.
“Al final es básicamente por la seguridad del público”, dijo Cruanes. Él y otros aprendices fueron despedidos a mediados de febrero.
“Es inconcebible”, agregó.
Andrew Nixon, vocero del Departamento de Salud y Servicios Humanos (HHS) se negó a hacer comentarios. La Casa Blanca y los CDC no respondieron a las solicitudes también.
Las rápidas reducciones de personal que llevó a cabo la administración Trump en febrero se centraron en los empleados en período de prueba, muchos de ellos contratados en los últimos dos años, que no tienen las protecciones del servicio civil contra los despidos. El 26 de febrero, la administración que presentaran planes a mediados de marzo para despidos a gran escala, una medida que podría abarcar una franja mucho más amplia de trabajadores.
Después que CNN publicara este artículo, al menos algunos trabajadores despedidos de los CDC en los programas de capacitación fueron notificados el 4 de marzo de que sus despidos habían sido rescindidos.
Los empleados afectados recibieron autorización para trabajar el 5 de marzo, según los correos electrónicos vistos por ∫⁄¡œ≥‘πœÕ¯ News. “Deben volver a trabajar con su horario de trabajo anterior. Pedimos disculpas por cualquier interrupción que esto pueda haber causado”, decían los mensajes, que no estaban firmados y se enviaron desde una dirección de correo electrónico interna de los CDC.
La revocación se produjo menos de una semana después de que un juez federal dictaminara que los despidos generalizados de empleados en período de prueba probablemente fueran ilegales.
Siete empleados de los CDC, incluidos los del programa de asociados, asignados al Departamento de Salud de la ciudad de Nueva York fueron despedidos originalmente, testificó Michelle Morse, comisionada interina de la agencia, durante una audiencia del Ayuntamiento el 19 de febrero.
En una entrevista, Morse dijo que el departamento estaba explorando cómo retenerlos.
“Estamos estudiando lo que podrían hacer los CDC”, dijo, “pero en realidad solo estamos tratando de usar nuestras propias herramientas que tenemos dentro del departamento de salud para ver qué es posible para ese personal”.
Desde su creación en 2007, el Public Health Associate Program ha colocado a 1.800 personas en casi todos los estados y territorios, además del Distrito de Columbia, según los CDC.
Los despidos repentinos significaron que “no hubo tiempo para tratar de averiguar qué vamos a hacer”, dijo Anissa Davis, funcionaria de salud de la ciudad en el Departamento de Salud y Servicios Humanos de Long Beach en California.
Tres participantes del programa de asociados trabajaron en el departamento de Long Beach, dijo Davis. Un asesor de salud pública de los CDC era uno de los cuatro empleados que trabajaban en la vigilancia de las infecciones de transmisión sexual y el VIH. Otros dos formaban parte del equipo de control de enfermedades transmisibles de 13 personas, que incluye personal que responde a los brotes en hogares de ancianos, hospitales, restaurantes y escuelas, dijo Davis.
“Son invaluables”, dijo Davis. “La salud pública siempre tiene pocos recursos, por lo que contar con estas personas realmente nos ayuda”.
El sistema de salud pública del país ya estaba bajo una gran presión al inicio de la pandemia de covid-19: decenas de miles de empleos desaparecieron después de la recesión de 2007-09, y el gasto también se redujo significativamente para los departamentos de salud estatales y locales, según .
La reacción contra las restricciones de la era de la pandemia llevó a muchos más funcionarios a renunciar o jubilarse. Otros fueron despedidos. Aún así, los funcionarios dijeron que la pandemia también inspiró a algunos a buscar atención médica pública.
En febrero también fueron despedidos los científicos del programa de Servicio de Liderazgo de Laboratorio de los CDC. En 2015, los CDC iniciaron la beca de capacitación de dos años para mejorar la seguridad y la calidad de los laboratorios tras una serie de fracasos, incluido el de 2014, cuando el personal de los CDC en Atlanta estuvo potencialmente expuesto al ántrax.
El programa recluta cada año a un pequeño número de científicos con doctorados; varios trabajan en departamentos de salud estatales o locales.
Al menos 16 de los 24 becarios del programa fueron despedidos a mediados de febrero, según dos científicos despedidos que hablaron bajo condición de anonimato por temor a represalias profesionales. “Ahora ya no podemos ser un recurso para estos laboratorios”, dijo uno de ellos.
Los laboratorios de salud pública necesitan a los científicos de los CDC “porque no cuentan con fondos suficientes y con personal suficiente”, dijo el otro. “Ya están al límite de su capacidad”.
Las responsabilidades de los becarios de laboratorio incluían ayudar con las investigaciones y respuestas a los brotes, incluso capacitando al personal local sobre cómo realizar pruebas de forma segura o analizar muestras para identificar la causa de una enfermedad.
Recientemente, los becarios participaron en la creación de una nueva prueba en Florida para detectar , una enfermedad transmitida por insectos relativamente desconocida que no tiene vacuna ni tratamiento efectivo. La Organización Mundial de la Salud (OMS) dijo en diciembre que se habían notificado más de en América del Sur, el Caribe, Estados Unidos, Europa, Canadá y Panamá. El Departamento de Salud de Florida no respondió a una solicitud de comentarios.
Los becarios también ayudaron a desarrollar la capacidad para realizar pruebas de dengue en Samoa Americana, dijo uno de ellos.
“Cuando suceden cosas nuevas que son urgentes, casi siempre somos los que actuamos”, dijo la persona.
Los participantes en diferentes programas de capacitación recibieron la misma carta modelo en la que se les notificaba su despido, según los documentos vistos por ∫⁄¡œ≥‘πœÕ¯ News.
Las cartas decían que las personas despedidas habían mostrado un desempeño deficiente: “Desafortunadamente, la Agencia considera que no son aptos para un empleo continuo porque su capacidad, conocimiento y habilidades no se ajustan a las necesidades actuales de la Agencia, y su desempeño no ha sido adecuado para justificar un empleo adicional en la Agencia”.
Sin embargo, los supervisores de los becarios habían escrito memorandos y correos electrónicos diciendo que estaban en regla, según los documentos vistos por ∫⁄¡œ≥‘πœÕ¯ News. Cruanes dijo que no había tenido una evaluación de desempeño cuando fue despedido; su primera se suponía que sería el 18 de febrero, tres días después de recibir su notificación. Estuvo entre el personal de los CDC reincorporado el 4 de marzo.
En Minneapolis, un asesor de salud pública de los CDC había estado brindando educación sobre salud sexual y reproductiva en dos escuelas secundarias, y trabajando en toda la ciudad con pruebas de ETS, dijo Barbara Kyle, la gerente de la clínica escolar de la ciudad. El departamento estaba tratando de trasladar esas responsabilidades al personal restante. “En este momento estamos luchando”, dijo.
La ciudad ha dependido de los aprendices a través del programa de los CDC durante más de una década, dijo Kyle.
“Estos dos años de aprendizaje en salud pública, experiencia en el terreno, han sido realmente una decisión muy positiva para nuestro país”, dijo. “Por eso me preocupa que perdamos esa vía”.
La periodista de Healthbeat Eliza Fawcett contribuyócona este informe desde la ciudad de Nueva York.
∫⁄¡œ≥‘πœÕ¯ News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF‚Äîan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/health-industry/por-que-los-despidos-en-salud-publica-ponen-en-peligro-a-todos/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1999626&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>El número de latinos que dieron positivo para la prueba de VIH cayó un 46% de 2022 a 2023, según un publicado en julio por el Departamento de Salud Pública de San Francisco.
Esta disminución podría marcar la primera vez en cinco años que los latinos no constituyen el mayor número de nuevos casos.
La noticia genera un prudente optimismo mostrando que tal vez están funcionando los millones de dólares que la ciudad ha invertido para remediar esta preocupante disparidad. Sin embargo, trabajadores comunitarios que promueven la prevención y proveedores de atención médica dicen que aún queda mucho por hacer para evitar y detectar el VIH, especialmente entre los nuevos inmigrantes.
“Tengo muchas esperanzas, pero eso no significa que vayamos a relajar nuestros esfuerzos de ninguna manera”, dijo , que supervisa el programa de VIH de la ciudad.
Expertos en salud pública coincidieron en que el último informe del Departamento de Salud Pública podría ser alentador, pero que se necesita más información para saber si San Francisco ha tenido en cuenta las desigualdades en sus servicios de VIH.
Por ejemplo, aún no está claro a cuántos latinos se les hizo la prueba, ni si también disminuyó el número de latinos expuestos al virus, indicadores clave que el departamento no proporcionó a ∫⁄¡œ≥‘πœÕ¯ News. Según datos oficiales, las tasas de pruebas también continúan por debajo de los niveles anteriores a la pandemia.
“Si los esfuerzos para hacerse la prueba llegan a menos latinos, a pesar de que existe una necesidad, eso indica un serio desafío para abordar el VIH”, dijo Lindsey Dawson, directora asociada de Políticas de VIH y directora de Políticas de Salud LGBTQ en KFF, una organización sin fines de lucro de información sobre salud que incluye a ∫⁄¡œ≥‘πœÕ¯ News.
San Francisco, al igual que el resto del país, sufre grandes disparidades en las tasas de diagnóstico para latinos y personas de color. Los trabajadores comunitarios afirman que los nuevos inmigrantes son más vulnerables a las enfermedades infecciosas porque no saben dónde deben ir para hacerse las pruebas, o les resulta difícil navegar el sistema de salud.
En 2022, los latinos representaron el 44% de los nuevos casos de VIH en San Francisco, aunque sólo constituían el 15% de la población. La proporción de nuevos casos entre latinos cayó al 30% el año pasado, mientras que, según el informe preliminar, los blancos no hispanos representaron la mayor proporción de nuevos casos con un 36%.



Cohen reconoció que una disminución observada en un solo año no es suficiente para establecer una tendencia, pero dijo que la financiación dirigida a organizaciones comunitarias puede haber ayudado a reducir los casos de VIH entre latinos. Se espera un informe final en el otoño.
La mayoría de las ciudades dependen principalmente de fondos federales para pagar la atención del VIH, pero San Francisco tiene un objetivo ambicioso: ser la primera ciudad del país en eliminar al virus. Por esa razón, aproximadamente la mitad de su presupuesto de $44 millones para el VIH/SIDA el año pasado provino de las arcas de la propia ciudad.
En comparación, según su departamento de salud, Nueva Orleans, que tiene tasas de VIH similares, sólo aportó $22,000 de su presupuesto total de $13 millones para el VIH/SIDA.
Como parte de un esfuerzo por abordar las disparidades de VIH entre las comunidades LGBTQ+ y personas de color, el año pasado San Francisco otorgó $2.1 millones a tres organizaciones sin fines de lucro ‚ÄîInstituto Familiar de la Raza, Mission Neighborhood Health Center y San Francisco AIDS Foundation‚Äî para reforzar el alcance, las pruebas y el tratamiento entre latinos, según el presupuesto de la ciudad de 2023.
En el Instituto Familiar de la Raza, que administra el proyecto, la financiación ha ayudado a pagar las pruebas de VIH, la prevención, el tratamiento, las campañas de sensibilización, los asesoramientos y los servicios legales de inmigración, dijo Claudia Cabrera-Lara, directora del programa de VIH en Sí a la Vida. Pero la financiación continua no está garantizada.
“Vivimos con la ansiedad de no saber qué va a pasar”, dijo Cabrera-Lara.
El Departamento de Salud Pública le ha encargado un proyecto de $150,000 al Instituto Familiar de la Raza. El objetivo es determinar cómo están contrayendo el VIH los latinos en la actualidad, cuáles son los sectores que se encuentran en mayor riesgo y qué deficiencias sanitarias persisten. Se espera tener los resultados en septiembre.
“El estudio podría ayudarnos a moldear, ajustar y expandir nuestros programas de manera que sean lo más efectivos posibles”, explicó Cohen.


San Francisco, que fue el centro de la epidemia de VIH a mediados de la década de 1980, estableció un de respuesta a la enfermedad. Lo hizo al construir una red de servicios de VIH para que los residentes pudieran acceder a pruebas gratuitas o de bajo costo, así como al tratamiento, independientemente de su seguro de salud o estatus migratorio.
Aunque los datos que surgen de los testeos realizados en la ciudad mostraron que los nuevos casos entre latinos disminuyeron el año pasado, los trabajadores de los servicios de prevención comunitaria están viendo lo contrario. Contaron que se están encontrando con más latinos diagnosticados con VIH, al tiempo que luchan por difundir información sobre las pruebas y la prevención ‚Äîpor ejemplo, utilizar medicamentos preventivos como la PrEP‚Äî, especialmente entre los jóvenes y las comunidades de inmigrantes homosexuales.
Los revelaron que 95 de las 213 personas diagnosticadas en una etapa avanzada del virus nacieron en el extranjero. Y la tasa de diagnóstico entre los hombres latinos fue cuatro veces mayor que la tasa para los hombres blancos no hispanos, y 1.2 veces mayor que la de los hombres negros no hispanos.
“Es una tragedia”, dijo Carina Marquez, profesora asociada de medicina en la División de VIH, Enfermedades Infecciosas y Medicina Global en el Hospital General Zuckerberg de San Francisco, el mayor proveedor de atención para el VIH en la ciudad. “Tenemos herramientas excelentes para prevenir y tratar el VIH, pero estamos observando esta gran disparidad”.
Debido a que los latinos son la etnia con menos probabilidades de recibir atención en San Francisco, los trabajadores de prevención comunitaria quieren que la ciudad aumente la financiación para continuar reduciendo las desigualdades del VIH.
Por ejemplo, la San Francisco AIDS Foundation quisiera contar con más promotores bilingües de salud sexual, en este momento tienen sólo cuatro, para cubrir las áreas donde los latinos se han mudado recientemente, comentó Jorge Zepeda, su director de Latine Health Services.
En Mission Neighborhood Health Center, que gestiona la Clínica Esperanza, uno de los mayores proveedores de atención de VIH para latinos e inmigrantes, el número de pacientes que buscan tratamiento ha aumentado de aproximadamente dos a alrededor de 16 por mes.
Entre los desafíos está conectar a los pacientes con servicios bilingües de salud mental y adicciones, cruciales para retenerlos en la atención del VIH, aseguró Luis Carlos Ruiz Perez, gerente de casos médicos de VIH de la Clínica Esperanza. La clínica quiere difundir mejor sus servicios de pruebas y tratamiento, pero no tiene el dinero suficiente.
“Mucha gente no sabe sobre los recursos que están disponibles. Punto”, dijo Liz Oates, orientadora de sistemas de salud de Glide Foundation, quien trabaja en la prevención y pruebas de VIH. “Entonces, ¬øpor dónde empiezas cuando nadie te contacta?”.
Esta historia fue producida por ∫⁄¡œ≥‘πœÕ¯ News, que publica , un servicio editorialmente independiente de la .
This <a target="_blank" href="/es/noticias-en-espanol/san-francisco-cauteloso-optimismo-mientras-bajan-nuevos-casos-de-vih-entre-latinos/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1905353&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>El día de Año Nuevo de 2022, a los 31 años, supo que tenía VIH.
“Pensé que me iba a morir”, dijo, recordando el escalofrío que le recorrió el cuerpo cuando revisaba sus resultados. Luchó por navegar un nuevo y complicado sistema de atención médica. A través de una organización de VIH que encontró en internet, recibió una lista de proveedores médicos en Washington, DC, donde estaba en ese momento. Pero no le devolvieron las llamadas durante semanas.
Hermida, que solo habla español, no sabía a dónde ir.
Para cuando Hermida recibió su diagnóstico, el Departamento de Salud y Servicios Humanos de Estados Unidos (HHS) llevaba adelante desde hacía unos tres años para acabar con la epidemia de VIH en la nación, invirtiendo cada año cientos de millones de dólares en ciertos estados, condados y territorios con las tasas de infección más altas.
El objetivo era llegar a las aproximadamente que viven con VIH, incluidas algunas que ni siquiera lo saben.
En general, las tasas estimadas de nuevas infecciones por VIH han disminuido un 23% desde 2012 hasta 2022. Pero un análisis de ∫⁄¡œ≥‘πœÕ¯ News y Associated Press comprobó que la tasa no ha bajado para los latinos (que pueden ser de cualquier raza) tanto como para otros grupos raciales y étnicos.
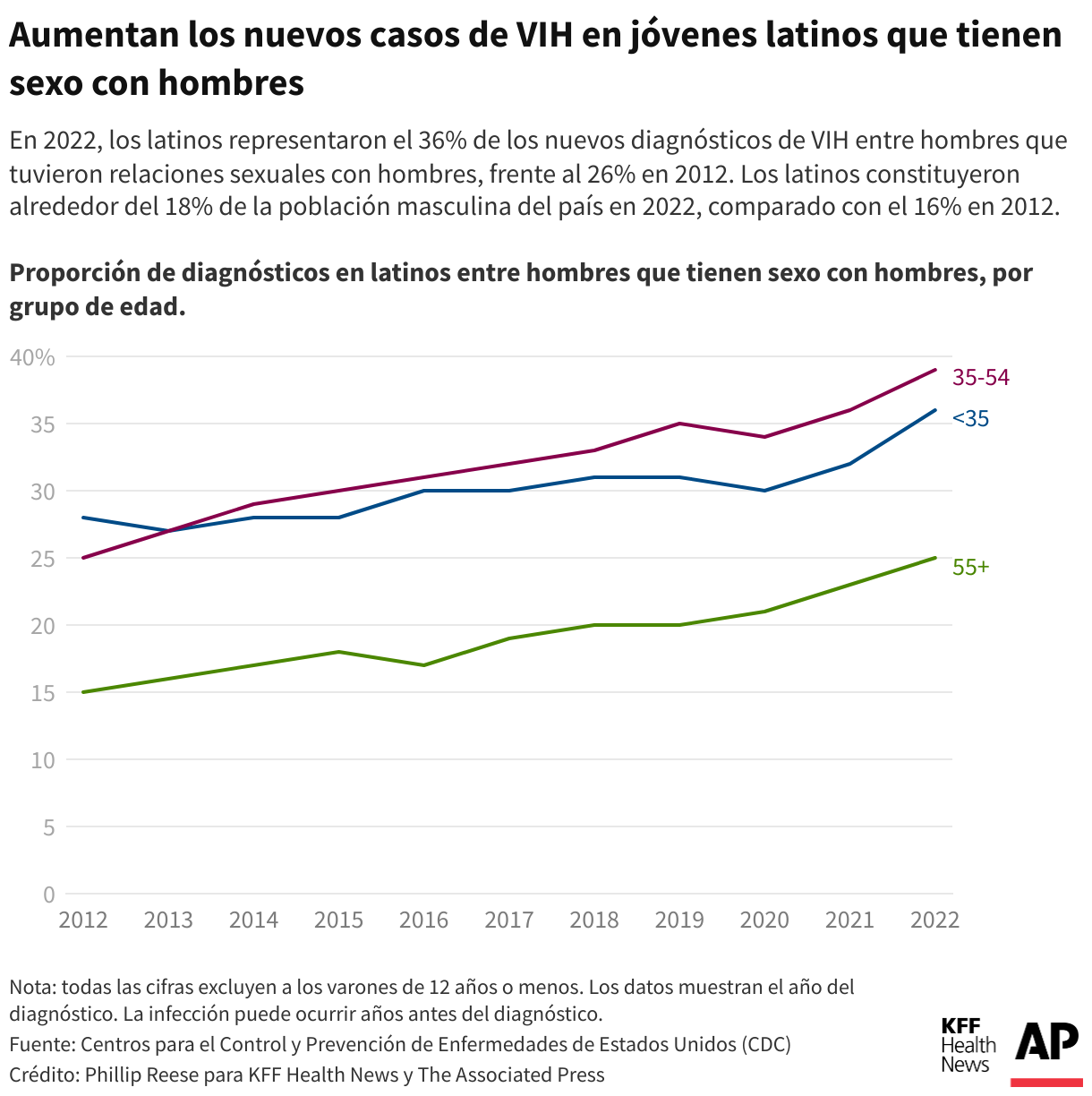
Si bien en general los afroamericanos continúan teniendo las tasas más altas de VIH en el país, los latinos representaron la mayor parte de los nuevos diagnósticos e infecciones de VIH entre hombres gays y bisexuales en 2022, según los datos disponibles más recientes, en comparación con otros grupos raciales y étnicos.
Los latinos, que constituyen aproximadamente el 19% de la población de Estados Unidos, representaron alrededor del 33% de las nuevas infecciones por VIH, según los Centros para el Control y Prevención de Enfermedades (CDC). El análisis halló que los latinos están experimentando un número desproporcionado de nuevas infecciones y diagnósticos en todo el país, con las tasas de diagnóstico más altas en el sureste.
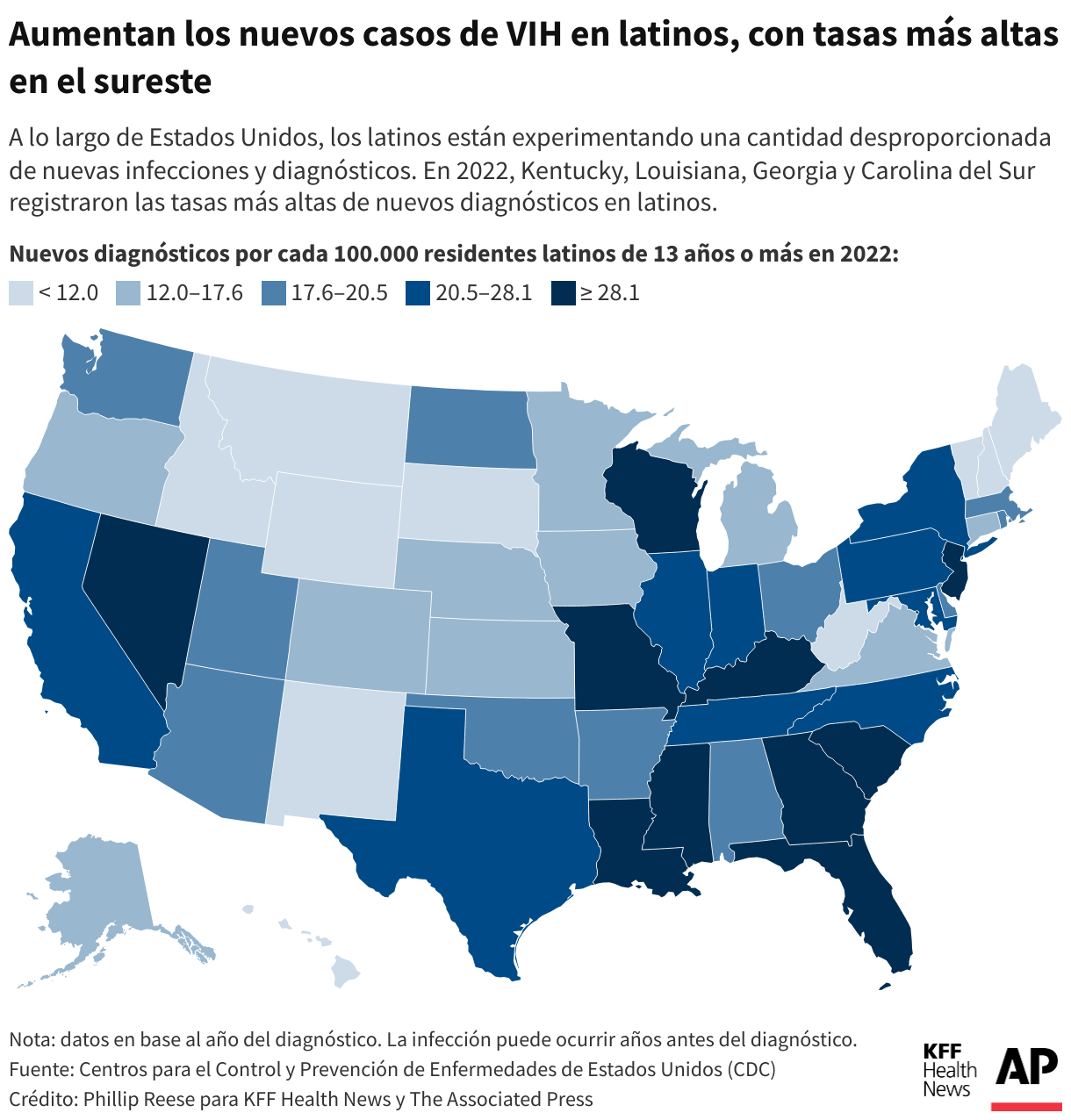
Oficiales de salud pública en el condado de Mecklenburg, en Carolina del Norte, y el condado de Shelby, en Tennessee, donde los datos muestran que las tasas de diagnóstico han aumentado entre los latinos, dijeron a ∫⁄¡œ≥‘πœÕ¯ News y AP que no tienen planes específicos para abordar el problema del VIH en esta población, o que éstos aún no se han finalizado.
Incluso en lugares con buena cantidad de recursos como San Francisco, en California, las tasas de diagnóstico de VIH aumentaron entre los latinos en los últimos años mientras disminuían entre otros grupos raciales y étnicos, a pesar de los objetivos del condado de reducir las infecciones entre los latinos.
“Las disparidades de VIH no son inevitables”, dijo en un comunicado Robyn Neblett Fanfair, directora de la División de Prevención del VIH de los CDC. Señaló las inequidades sistémicas, culturales y económicas, como el racismo, las diferencias de idioma y la desconfianza en los médicos.
Y aunque los CDC proporcionan algunos fondos para grupos minoritarios, defensores de las políticas de salud para los latinos quieren que el HHS declare una emergencia de salud pública con la esperanza de dirigir más dinero a las comunidades latinas, argumentando que los esfuerzos actuales no son suficientes.
“Nuestra invisibilidad ya no es tolerable”, dijo Vincent Guilamo-Ramos, del Consejo Asesor Presidencial sobre VIH/SIDA.


Perdido sin un intérprete
Hermida sospecha que contrajo el virus mientras estaba en una relación abierta con un compañero masculino antes de llegar a Estados Unidos. A fines de enero de 2022, meses después que comenzaran sus síntomas, fue a una clínica en la ciudad de Nueva York que un amigo lo ayudó a encontrar para finalmente recibir tratamiento para el VIH.
Demasiado enfermo para cuidarse solo, Hermida finalmente se mudó a Charlotte, Carolina del Norte, para estar más cerca de su familia y con la esperanza de recibir atención médica más constante. Se inscribió en una clínica de que recibe fondos del Programa Ryan White de VIH/SIDA, un plan de la red de seguridad federal que atiende a más de la mitad de los diagnosticados con VIH en la nación, independientemente de su estatus migratorio.
Después que se conectó con gestores de casos, su VIH se volvió indetectable. Pero dijo que, con el tiempo, la comunicación con la clínica se volvió menos frecuente y no recibía ayuda regular de un intérprete durante las visitas con su médico, que hablaba inglés.
Un representante de Amity confirmó que Hermida fue cliente, pero no respondió preguntas sobre su experiencia en la clínica.
Hermida dijo que tuvo dificultades para completar el papeleo para mantenerse inscrito en el programa Ryan White, y cuando su elegibilidad expiró, en septiembre de 2023, no pudo obtener su medicación.
Dejó la clínica y se inscribió en un plan de salud a través del mercado de seguros de la Ley de Cuidado de Salud a Bajo Precio (ACA). Pero Hermida no se dio cuenta que la aseguradora le exigía pagar una parte de su tratamiento para el VIH.
En enero, el conductor de Lyft recibió una factura de $1,275 por su antirretroviral, el equivalente a 120 viajes, dijo. Pagó la factura con un cupón que encontró en línea. En abril, recibió una segunda cuenta que no pudo pagar. Durante dos semanas, dejó de tomar la medicación que mantiene al virus indetectable, y por ende no transmisible.
“Estoy que colapso”, dijo. “Tengo que vivir para pagar la medicación”. Una forma de prevenir el VIH es la profilaxis previa a la exposición, o PrEP, que se toma regularmente para reducir el riesgo de contraer el VIH a través del sexo o el uso de drogas intravenosas. Fue , pero la adopción no ha sido uniforme entre los diferentes grupos raciales y étnicos: los datos de los CDC muestran tasas de cobertura de PrEP mucho más bajas entre los latinos que entre los estadounidenses blancos no hispanos.
Los epidemiólogos dicen que el buen uso de PrEP y el acceso constante al tratamiento son necesarios para construir resistencia a nivel comunitario.
Carlos Saldana, especialista en enfermedades infecciosas y ex asesor médico del Departamento de Salud de Georgia, cinco grupos de transmisión rápida de VIH que involucró a unos 40 latinos gay y hombres que tienen sexo con hombres desde febrero de 2021 hasta junio de 2022. Muchas personas en el grupo dijeron a los investigadores que no habían tomado PrEP y que les resultaba difícil entender el sistema de salud.
Saldana dijo que también experimentaron otras barreras, incluida la falta de transporte y el miedo a la deportación si buscaban tratamiento.
Defensores de políticas de salud para los latinos quieren que el gobierno federal redistribuya los fondos para la prevención del VIH, incluyendo pruebas y acceso a PrEP. De los en dinero federal que se destinaron a servicios de atención médica para el VIH, tratamiento y prevención en 2022, solo el 4% se dirigió a la prevención, según .
Los defensores sugieren que más dinero podría ayudar a llegar a las comunidades latinas a través de esfuerzos como la divulgación basada en la fe en iglesias, pruebas en clubes durante fiestas latinas, y en capacitar a personal bilingüe para que realice las pruebas.

Aumentan las tasas latinas
El Congreso ha asignado a lo largo de cinco años para la iniciativa Ending the HIV Epidemic, y las jurisdicciones que reciben el dinero deben en organizaciones comunitarias.
Pero esta iniciativa no requiere dirigirse a determinados grupos, incluidos los latinos: delega en las ciudades, condados y estados la tarea de idear estrategias específicas.
En 34 de las 57 áreas que reciben dinero, los casos van en la dirección equivocada: las tasas de diagnóstico entre los latinos aumentaron de 2019 a 2022 mientras que disminuían en otros grupos raciales y étnicos, halló el análisis de ∫⁄¡œ≥‘πœÕ¯ News-AP.
A partir del 1 de agosto, los departamentos de salud estatales y locales deberán presentar informes anuales de gastos sobre el financiamiento en lugares que representan el 30% o más de los diagnósticos de VIH, dijeron los CDC. Antes, solo se requería esto en un pequeño número de estados.
En algunos estados y condados, el financiamiento de la iniciativa no ha sido suficiente para cubrir las necesidades de los latinos. Carolina del Sur, que vio las tasas entre latinos casi duplicarse de 2012 a 2022, no ha expandido las pruebas móviles de VIH en áreas rurales, donde la necesidad es alta entre los latinos, dijo Tony Price, gerente del programa de VIH en el departamento de salud del estado.
Carolina del Sur solo puede pagar a cuatro trabajadores comunitarios de salud enfocados en la divulgación sobre el VIH, y no todos son bilingües.
En el condado de Shelby, Tennessee, hogar de Memphis, la tasa de diagnóstico de VIH entre los latinos aumentó un 86% de 2012 a 2022. El Departamento de Salud dijo que recibió $2 millones en financiamiento de la iniciativa en 2023 y, aunque el reconoce que los latinos son un grupo objeto, la directora del departamento, Michelle Taylor, dijo: “No hay campañas específicas solo entre los latinos”.



Hasta ahora, el condado de Mecklenburg, en Carolina del Norte, no incluyó objetivos específicos para abordar el VIH en la población latina, donde las tasas de nuevos diagnósticos se han más que duplicado en una década, pero disminuyeron ligeramente entre otros grupos raciales y étnicos.
El departamento de salud ha utilizado fondos para campañas de marketing bilingües y concientización sobre la PrEP.
Mudarse por la medicina
Cuando llegó el momento para Hermida de empacar y mudarse a la tercera ciudad en dos años, su prometido, que está tomando PrEP, sugirió buscar atención en Orlando, Florida.
La pareja, que eran amigos en la escuela secundaria en Venezuela, tenía algunos familiares y amigos en Florida, y habían escuchado sobre Pineapple Healthcare, una clínica de atención primaria sin fines de lucro dedicada a apoyar a los latinos que viven con VIH.
La clínica está en un consultorio al sur del centro de Orlando. El personal, mayoritariamente latino, viste camisetas turquesa con estampado de piñas, y se escucha con más frecuencia español que inglés en los cuartos de atención y en los pasillos.
“En su esencia, si la organización no es dirigida por y para personas de color, entonces solo somos una idea de último momento”, dijo , director de divulgación comunitaria en Pineapple Healthcare, quien fue diagnosticado con VIH en 2013.
“¿Te mudaste reciente [mente], ya por fin?”, preguntó la enfermera Eliza Otero, quien comenzó a tratar a Hermida cuando todavía vivía en Charlotte. “Hace un mes desde la última vez que nos vimos”.
Todavía necesitan trabajar en bajar su colesterol y presión arterial, le dijo. Aunque su carga viral sigue siendo alta, Otero dijo que debería mejorar con atención regular y constante.
Pineapple Healthcare, que no recibe dinero de la iniciativa federal, ofrece atención primaria completa principalmente a hombres latinos. Allí, Hermida obtiene su medicación para el VIH sin costo porque la clínica es parte de un programa federal de descuento de medicamentos.
En muchos sentidos, la clínica es un oasis. La tasa de nuevos diagnósticos para los latinos en el condado de Orange, Florida, que incluye Orlando, aumentó alrededor de un tercio desde 2012 hasta 2022, mientras que disminuyó un tercio para otros. Florida tiene la tercera población latina más grande de Estados Unidos y tuvo la séptima tasa más alta de nuevos diagnósticos de VIH entre latinos en la nación en 2022.
Hermida, que tiene pendiente su caso de asilo, nunca imaginó que obtener medicación sería tan difícil, dijo durante el viaje de 500 millas de Carolina del Norte a Florida. Después de habitaciones de hotel, trabajos perdidos y despedidas familiares, espera que su búsqueda de tratamiento consistente para el VIH, que ha definido su vida en los últimos dos años, finalmente pueda llegar a su fin.
“Soy un nómade a la fuerza, pero bueno, como dicen mi prometido y mis familiares, yo tengo que estar donde me den buenos servicios médicos”, dijo.
Esa es la prioridad ahora, agregó.

∫⁄¡œ≥‘πœÕ¯ News y The Associated Press analizaron datos de los Centros para el Control y Prevención de Enfermedades de Estado Unidos sobre el número de nuevos diagnósticos e infecciones de VIH entre estadounidenses de 13 años y más a nivel local, estatal y nacional.
Esta historia utiliza principalmente datos de tasas de incidencia —estimaciones de nuevas infecciones— a nivel nacional y datos de tasas de diagnóstico a nivel estatal y de condados.
Bose produjo esta historia desde Orlando, Florida. Reese, desde Sacramento, California. La periodista de video Laura Bargfeld colaboró con este informe.
The Associated Press Health and Science Department recibe apoyo de la Fundación Robert Wood Johnson. AP es responsable de todo el contenido.
Esta historia fue producida por ∫⁄¡œ≥‘πœÕ¯ News, que publica , un servicio editorialmente independiente de la .
Un proyecto de ∫⁄¡œ≥‘πœÕ¯ News y The Associated Press
Co-publicado por Univisión Noticias
CRÉDITOS
Reporteros:
Vanessa G. Sánchez
Devna Bose
Phillip Reese
Cinematografía:
Laura Bargfeld
Fotografía:
Laura Bargfeld
Phelan M. Ebenhack
Edición de video:
Federica Narancio
Kathy Young
Esther Poveda
Video adicional:
Federica Narancio
Esther Poveda
Producción de video:
Eric Harkleroad
Lydia Zuraw
Un agradecimiento especial a:
Lindsey Dawson
Editores:
Judy Lin
Erica Hunzinger
Editor de datos:
Holly Hacker
Redes sociales:
Patricia Vélez
Federica Narancio
Esther Poveda
Carolina Astuya
Natalia Bravo
Juan Pablo Vargas
Kyle Viterbo
Sophia Eppolito
Hannah Norman
Chaseedaw Giles
Tarena Lofton
Traducción:
Paula Andalo
Corrección:
Gabe Brison-Trezise

This <a target="_blank" href="/es/noticias-en-espanol/jovenes-latinos-gay-ven-un-porcentaje-cada-vez-mayor-de-nuevos-casos-de-vih-piden-financiacion-especifica/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1871762&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Pero las limitaciones que impone la Administración de Drogas y Alimentos (FDA) sobre la donación de tejidos, un término general que abarca desde los ojos hasta la piel y los ligamentos, siguen vigentes.
Defensores, legisladores y grupos enfocados en eliminar estas barreras, en particular la de la donación de córneas, dijeron sentirse frustrados porque la FDA no ha escuchado sus pedidos.
Lo que piden es que las pautas para los tejidos donados por hombres gays y bisexuales sean las mismas que aplican al resto del cuerpo humano.
Por años, estos grupos han estado pidiendo a la FDA que reduzca el período de aplazamiento de cinco años a 90 días, lo que significaría que un hombre que ha tenido relaciones sexuales con otro hombre podría donar tejidos siempre que dichas relaciones no hayan ocurrido dentro de los tres meses previos a su muerte.
Una de las voces que pide con más fuerza la reducción de estas restricciones es Sheryl J. Moore, quien ha sido una defensora desde la muerte de su hijo de 16 años, en 2013. Los órganos internos de Alexander “AJ” Betts Jr. se donaron exitosamente a siete personas, pero sus ojos fueron rechazados debido a una única pregunta realizada por la red de donantes: “¬øAJ es gay?”.
Moore y un médico de Colorado llamado Michael Puente Jr. iniciaron que captó la atención de grupos nacionales de oftalmología y legisladores.
Puente, oftalmólogo pediátrico de la Escuela de Medicina de la Universidad de Colorado y del Hospital de Niños de Colorado, dijo que el actual mosaico de directrices para donantes no tiene sentido considerando los avances en la capacidad de examinar a los donantes potenciales para detectar el VIH.
“Un hombre gay puede donar todo su corazón para un trasplante, pero no puede donar solo la válvula del corazón”, dijo Puente, quien es gay. “Es esencialmente una prohibición categórica”.
La justificación de estas políticas, como un medio para prevenir la transmisión del VIH, ha sido socavada por el conocimiento adquirido a través del progreso científico.
Los que abogan por cambiar estas políticas dicen que ahora son innecesarias y discriminatorias porque se enfocan en grupos específicos de personas en lugar de en comportamientos particulares conocidos por aumentar el riesgo de VIH.

Desde 2022, el Centro de Evaluación e Investigación Biológica de la FDA ha incluido en su agenda de donación de tejidos, pero aún no ha tomado acciones concretas al respecto.
“Es simplemente inaceptable”, dijo el representante Joe Neguse (demócrata de Colorado) en un comunicado. Fue uno de los muchos miembros del Congreso que, en 2021, diciendo que las actuales políticas de diferimiento perpetúan el estigma contra los hombres gays y deberían basarse en evaluaciones de riesgo individualizadas
“La política de la FDA debe derivarse de la mejor ciencia disponible, no de sesgos y prejuicios históricos”, decía la carta.
La FDA dijo a ∫⁄¡œ≥‘πœÕ¯ News en un mensaje que, “aunque el riesgo absoluto de transmisión del VIH debido a procedimientos quirúrgicos oftalmológicos parece ser remoto, aún existen riesgos relativos”.
La agencia federal revisa rutinariamente el cribado y las pruebas de donantes “para determinar qué cambios, si los hay, son apropiados basados en el conocimiento científico y tecnológico en evolución”, dijo el comunicado. La FDA proporcionó a Neguse en 2022.
En 2015, la FDA denominada “prohibición de sangre” (blood ban), que impedía a los hombres gays y bisexuales donar sangre, antes de por una política que trata a todos los donantes potenciales de la misma manera.
Cualquiera que, en los últimos tres meses, haya tenido sexo anal y un nuevo compañero sexual o más de un compañero sexual no puede donar. Un estudio de la FDA encontró que, aunque los hombres que tienen sexo con hombres constituyen la mayoría de los nuevos diagnósticos de VIH en el país, un cuestionario era suficiente para a los donantes de bajo riesgo frente a los de alto riesgo.
El Servicio de Salud Pública de EE.UU. modificó las pautas para la donación de órganos . Nada impide a los hombres gays sexualmente activos donar sus órganos, aunque si han tenido sexo con otro hombre en los últimos 30 días (antes era ) el paciente que va a recibir el órgano puede decidir si aceptarlo o no.

Pero Puente dijo que hombres gays como él no pueden donar sus córneas a menos que hayan sido célibes durante los cinco años previos a su muerte.
Descubrió que, en un solo año, al menos 360 personas como donantes de córneas porque eran hombres que habían tenido sexo con otro hombre en los últimos cinco años, o en el último año en el caso de los donantes canadienses.
Las córneas son las pátinas transparentes que protegen los ojos del mundo exterior. Tienen el aspecto y la consistencia de una medusa transparente, y si un paciente recibe una puede significar que vuelva a ver. No contienen sangre ni ningún otro fluido corporal .
Los científicos que no hay casos conocidos de un paciente que haya contraído VIH por un trasplante de córnea, incluso en casos en que esas córneas provenían de donantes de órganos que infectaron a recipientes.
Actualmente, a todos los donantes, ya sean de sangre, órganos o tejidos, se los examina para detectar VIH y dos tipos de hepatitis. Estas pruebas no son perfectas: aún existe lo que los científicos llaman un “período de ventana” posterior a la infección durante el cual el cuerpo del donante aún no ha producido una cantidad detectable del virus.
Pero tales ventanas ahora son bastante estrechas. Investigadores de los Centros para el Control y Prevención de Enfermedades (CDC) encontraron que las , que se utilizan comúnmente para examinar a los donantes, tienen poca probabilidad de fallar en detectar a alguien con VIH a menos que lo haya adquirido en las dos semanas anteriores a la donación.
estimó que, incluso si alguien tuvo sexo con una persona VIH positiva un par de semanas a un mes antes de donar, las probabilidades de que una prueba de ácido nucleico no detectara esa infección son menores a 1 en un millón.

“Muy bajas, pero no nulas”, dijo Sridhar Basavaraju, quien fue uno de los investigadores en ese estudio y dirige la Oficina de Seguridad de Sangre, Órganos y Otros Tejidos de los CDC. Dijo que el riesgo de hepatitis B no detectada es ligeramente mayor “pero aún bajo”.
Al menos un alto funcionario de la FDA ha estado de acuerdo indirectamente. Peter Marks, quien dirige el Centro de Evaluación e Investigación Biológica de la FDA, fue el año pasado que decía que “tres meses cubren ampliamente” el período de ventana en el que alguien podría tener el virus, pero a niveles demasiado bajos para ser detectados por las pruebas.
Scott Haber, director de defensa de la salud pública en la Academia Americana de Oftalmología, dijo que es que la pauta de donación de tejidos “debería estar al menos más alineada” con la de las donaciones de sangre.
Kevin Corcoran, quien lidera la Eye Bank Association of America, dijo que los cinco años de abstinencia requeridos para los donantes de córneas que son gays o bisexuales no solo están “desactualizados”, sino que también son poco prácticos: obliga a familiares en duelo a recordar cinco años de historia sexual de un ser querido.
Esa es la situación en la que Moore se encontró en un día de julio de 2013.
Su hijo amaba el anime y los musicales. Era malo contando chistes pero bueno ayudando a las personas: Betts Jr. una vez reemplazó el dinero de cumpleaños perdido de su hermana pequeña con sus propios ahorros, contó ella, y eligió entusiastamente ser donante de órganos cuando obtuvo su licencia de conducir. Moore recordó haberle dicho a su hijo que ignorara el acoso de los intolerantes antigay en la escuela.
“Los niños del coro le habían dicho que iba a ir al infierno por ser gay, y que mejor se suicidara para ahorrarse el tiempo”, recordó.
Ese verano, lo hizo. En el hospital, mientras el personal médico buscaba señales de actividad cerebral en el niño antes de que muriera, Moore se encontró respondiendo una lista de preguntas de la Red de Donantes de Iowa, incluyendo: “¬øAJ es gay?”
“Recuerdo muy vividamente decirles, ‘Bueno, ¬øqué quieren decir con, “¬øEra gay?” Quiero decir, él nunca tuvo sexo penetrativo,'” dijo ella. “Pero ellos dijeron, ‘Solo necesitamos saber si él era gay.’ Y yo dije, ‘Sí, él se identificaba como gay'”.
La Red de Donantes de Iowa dijo en un comunicado que la organización no puede comentar sobre el caso de Moore, pero agregó, “Esperamos sinceramente un cambio en la política de la FDA para alinearse con el enfoque más inclusivo visto en las pautas de donación de sangre, permitiéndonos honrar la decisión de todas las personas que desean salvar vidas a través de la donación de órganos y tejidos”.
Moore dijo que los órganos de su hijo ayudaron a salvar o prolongar la vida de otras siete personas, incluyendo a un niño que recibió su corazón y una mujer de mediana edad que recibió su hígado. Moore a veces intercambia mensajes con ella en Facebook.
Se enteró un año después que las córneas de su hijo fueron rechazadas como tejido donante debido a esa charla con la Red de Donantes de Iowa sobre la sexualidad de su hijo.
“Sentí que desperdiciaron partes del cuerpo de mi hijo”, dijo Moore. “Sentí profundamente que AJ seguía siendo acosado más allá de la tumba”.
∫⁄¡œ≥‘πœÕ¯ News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF‚Äîan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/health-industry/reclaman-revisar-viejas-restricciones-que-previenen-que-hombres-gay-y-bisexuales-donen-tejidos/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1857136&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Según el plan de la administración Biden, Medicare cubriría el de los medicamentos de profilaxis previa a la exposición, que previenen la transmisión del VIH. Los medicamentos, conocidos como “PrEP”, serían gratuitos en forma de píldoras y, por primera vez, como inyectables de acción prolongada a través del programa de seguro gubernamental para personas de 65 años en adelante.
Las personas de 50 años o más representan en el país.
El cambio de política propuesto representa un gran giro porque significa que incluso las nuevas versiones inyectables de acción prolongada de los medicamentos PrEP, que en Estados Unidos, estarían completamente cubiertas, sin necesidad de que los pacientes aporten copagos.
Sin embargo, todavía no está claro qué significaría el plan para los contribuyentes, ya sea en el pago de los medicamentos o en la compensación de los costos de atender a menos pacientes de Medicare con VIH en el futuro.
Se esperaba que el nuevo plan tuviera luz verde el 10 de octubre, pero los Centros de Servicios de Medicare y Medicaid (CMS) anunciaron que todavía estaban trabajando en los detalles de cómo hacer la transición de la cobertura para los pacientes que ya toman los medicamentos.
Estados Unidos está décadas por detrás de las naciones de Europa y África que están en camino de poner fin a las nuevas infecciones por VIH para 2030.
Pero si bien la propuesta debería reducir las infecciones entre los estadounidenses de mayor edad, pone de relieve las desigualdades que persisten: muchas personas menores de 65 años todavía tendrán dificultades para pagar por PrEP.
Al mismo tiempo, los líderes republicanos del Congreso han amenazado con recortar los fondos para un esfuerzo federal de prevención del VIH liderado por la administración Trump y cuyo objetivo es ayudar a todos los que están en riesgo.
“Hemos hecho un muy pobre trabajo en Estados Unidos por asegurar que las personas que más podrían beneficiarse de la PrEP tengan acceso”, dijo Justin Smith, quien dirige la Campaign to End AIDS para los en el área de Atlanta.
Aunque la PrEP ha sido adoptada por estadounidenses homosexuales y trans, se receta con menos frecuencia a heterosexuales mayores de 50 años o a mujeres de cualquier edad.
En los primeros tres meses de este año, de las más de 300,000 personas que recibieron PrEP en Estados Unidos fueron mujeres, según los Centros para el Control y Prevención de Enfermedades (CDC).
La brecha racial también es grande: mientras que el 66% de los blancos no hispanos elegibles para PrEP obtuvieron recetas en ese período, solo el 8% de los negros no hispanos elegibles y el 17% de los hispanos elegibles las obtuvieron.
Ampliar el acceso para hombres de color homosexuales y bisexuales, así como para mujeres de color heterosexuales y cisgénero, ‚Äîen particular las mujeres negras, que de las mujeres con VIH en el país así como la mayoría de las nuevas infecciones entre las mujeres‚Äî es fundamental para que la nación esté al mismo nivel que el resto del mundo, dijo Smith.
Leisha McKinley-Beach, consultora nacional sobre VIH y directora ejecutiva de la , que entrena a los empleados negros del departamento de salud para puestos de liderazgo, señaló que la propuesta de Medicare para cubrir el costo de la PrEP inyectable podría ayudar a muchas mujeres: una inyección cada dos meses puede ser más fácil de manejar que una pastilla diaria.
Pero es sólo un comienzo. McKinley-Beach y otros están presionando a favor de un plan nacional de PrEP que aprovecharía el impulso de la reciente propuesta de Medicare para ampliar el acceso gratuito a otros grupos de edad, de forma muy parecida a lo que ocurre con las vacunas contra covid-19.
McKinley-Beach también quiere que el gobierno de Estados Unidos amplíe el mensaje de que cualquiera puede contraer el VIH, aliente a las compañías farmacéuticas a hacer más publicidad en televisión dirigida a las mujeres de color, y financie actividades de divulgación para disipar la desconfianza médica en las comunidades de color.
“Los hombres blancos homosexuales han tenido una narrativa de dignidad y respeto con respecto al tratamiento del VIH, y nunca quisiera cambiar esa narrativa”, dijo. “Pero es necesario ampliar el mensaje. Cuarenta y dos años después del comienzo de la epidemia del VIH, el modelo actual de prevención es perjudicial para las mujeres negras que podrían beneficiarse de la PrEP”.
Aunque Estados Unidos fue en aprobar la PrEP, en 2012, ahora está a la zaga del resto del mundo en acceso equitativo.
Esto se debe principalmente al costo de las pruebas de laboratorio y las visitas médicas. Si bien en Estados Unidos el costo del genérico de Truvada, una forma oral de PrEP, puede ser tan bajo como alrededor de $30 por mes, un estudio realizado por investigadores de la Universidad de Virginia reveló que el costo de comenzar con la PrEP suele ser de alrededor de $2,670 para pacientes sin seguro, incluyendo alrededor de $1,000 para pruebas de laboratorio y visitas médicas.
La nueva propuesta de Medicare cubriría hasta siete visitas de asesoramiento cada 12 meses para la evaluación y reducción del riesgo de VIH.
Mientras tanto, las píldoras PrEP son gratuitas en el Reino Unido y en los países de la , incluidos Francia, Alemania, Suecia y Dinamarca. Estas naciones aún no cubren las inyecciones más caras, aunque el Reino Unido está liderando una pequeña prueba de PrEP inyectable en personas que no pueden tomarla en forma de tabletas.
Estados Unidos también está a la zaga de Europa occidental y de algunas naciones de África en el tratamiento y la prevención general del VIH.
Por ejemplo, sólo el 57% de los estadounidenses VIH positivos han logrado la supresión viral, según el sitio web del gobierno estadounidense , lo que significa que toman medicamentos regularmente por lo que no transmiten el virus. Eso hace que la PrEP, que es para personas que no tienen el virus, sea aún más importante para que los estadounidenses sigan siendo negativos, según los expertos en VIH.
En África, por el contrario, Botswana, Eswatini (anteriormente Suazilandia), Ruanda, Tanzania y Zimbabwe ya han alcanzado los de las Naciones Unidas fijados para 2025: el 95% de las personas con VIH conocen su estatus. El 95% de las personas a las que se les diagnostica una infección por VIH reciben terapia antirretroviral consistente; y el 95% de los que reciben terapia antirretroviral han logrado la supresión viral (cuando el virus es indetectable la sangre), según la (ONU).
En el Reino Unido, el VIH positivas han alcanzado el estado “indetectable” gracias a los medicamentos antirretrovirales gratuitos y al tratamiento disponible a través del programa de atención sanitaria universal del país, el (NHS).
Además, casi cualquier persona en el Reino Unido que sea VIH negativa y quiera tomar PrEP puede obtenerla sin costo alguno. La nación dice que ahora está en camino de reducir las nuevas infecciones por VIH en un 80% para 2025.
El Reino Unido cambió su enfoque de PrEP después de 2015, cuando Greg Owen fundó “”, un sitio de internet que inició un movimiento de PrEP al ayudar a las personas en el Reino Unido y Europa a autoabastecerse de formas genéricas de bajo precio de Truvada, el primer medicamento. aprobado como PrEP, en farmacias de India y Hong Kong.
“Se volvió más asequible”, dijo Owen, ahora líder de PrEP en una de las principales organizaciones benéficas de salud sexual y VIH del Reino Unido, . “Pronto la gente lo exigió de forma gratuita en el NHS”.
Smith dijo que, en Estados Unidos, la falta de un programa nacional de PrEP que hiciera que los medicamentos y los análisis de sangre asociados fueran gratuitos, y un clima político acalorado en torno a la atención médica, han obstaculizado la divulgación del VIH.
“En las zonas rurales del sur, especialmente en lugares como Georgia o Tennessee, ha habido una abierta hostilidad hacia la aceptación de dinero de los CDC y la para tratar y prevenir el VIH”, expresó Smith. “La gente piensa que es sólo política, pero esto está teniendo un impacto en la salud pública, en la vida de las personas”.
El sentimiento anti-queer en muchos sectores también crea un ambiente de hostilidad en torno a la salud sexual en general, dijo , director de investigación clínica del Washington Health Institute y profesor de la Facultad de Medicina y Ciencias de la Salud de la Universidad George Washington. “Hay un efecto paralizante para todos, no sólo para los estadounidenses queer”, dijo.
Elion dijo que la vergüenza que rodea al sexo y el sentimiento de vulnerabilidad que algunas personas sienten al tomar cualquier medicamento también pueden reducir el consumo de PrEP entre los estadounidenses mayores. “Tomar PrEP es realmente muy empoderante, y ese debe ser el mensaje”, dijo.
∫⁄¡œ≥‘πœÕ¯ News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF‚Äîan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/health-care-costs/prevencion-del-vih-proponen-que-medicare-cubra-prep-para-adultos-mayores/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1774773&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>“Pensé que era una sentencia de muerte, cuando tienes llagas y te deterioras”, dijo.
Ferraro se enteró de su estatus de VIH a través de una iniciativa de la Facultad de Medicina Miller de la Universidad de Miami llamada , que enviaba médicos y estudiantes de medicina a la esquina donde pedía limosna.
Se hizo la prueba y se inscribió en el programa, que también proporciona jeringas limpias, medicamentos para revertir las sobredosis, y fármacos para la prevención y el tratamiento del VIH.
En circunstancias normales, podría haber pasado meses antes de que Ferraro comenzara con la medicación de supresión viral, si es que lo lograba. Pero el mismo día que se enteró de su estatus, un médico de IDEA Exchange comenzó a recetarle medicamentos.
Ahora, su VIH está bajo control y está recuperándose del consumo de drogas. “Salvan vidas”, dijo Ferraro, ahora de 55 años, y agregó que lo trataron con amabilidad y respeto, y no se sintió estigmatizado, lo que lo alentó a iniciar el tratamiento.
Lanzado en 2016, IDEA Exchange practica para tratar y prevenir las infecciones por VIH que combina la telemedicina con la divulgación directa, ayudado por más de $400,000 en subvenciones de los Centros para el Control y la Prevención de Enfermedades (CDC) y otras agencias federales.
La financiación forma parte de un esfuerzo nacional lanzado por la Casa Blanca en 2019, bajo el ex presidente Donald Trump, llamado . La iniciativa federal tiene como objetivo reducir el número de nuevas infecciones por VIH en todo el país en un 75% para 2025, y en un 90% para 2030.
Los funcionarios esperan lograr estos hitos financiando nuevas estrategias enfocadas en cada comunidad para brindar atención a grupos difíciles de alcanzar, como las personas que se inyectan drogas y otras que viven con VIH, o están en riesgo de contraerlo.
Las agencias federales de salud a las ciudades, estados y territorios más afectados por la epidemia, muchos en el sur. Georgia, Louisiana y Florida estuvieron entre los estados con las tasas más altas de en 2020, según los CDC.
Sin embargo, las personas que viven con VIH, médicos, expertos en enfermedades infecciosas, grupos comunitarios y dicen que la iniciativa podría no cumplir con su principal objetivo para 2030.
“¬øCreo que todo el país va a alcanzar esa meta? No lo creo”, dijo , jefe de la Oficina Nacional de Política del SIDA de la Casa Blanca.

La pandemia de covid-19, la escasez de personal y la burocracia han frenado los esfuerzos de respuesta al VIH. Y los programas locales han sido obstaculizados en lugares donde el estigma y la discriminación son fomentados por mensajes anti-LGBTQ+ de los funcionarios electos, especialmente en estados donde los legisladores en la atención médica, la educación y los espectáculos de drag queens.
“No estamos todos en el mismo punto de partida”, dijo Phillips.
Debido a las interrupciones de la pandemia, los funcionarios federales no han tenido estimaciones sólidas de nuevas infecciones o el número de personas que viven con VIH desde finales de 2019, dijo Phillips.
Los sugieren que el objetivo de reducir drásticamente las nuevas infecciones está muy lejos. Las pruebas de VIH y la aceptación de medicamentos preventivos, como la profilaxis previa a la exposición o PrEP, y los medicamentos para la supresión viral también se están quedando cortos.
La Casa Blanca espera tener datos más precisos este año que permitan a los funcionarios ajustar los esfuerzos de respuesta al VIH para recuperar el terreno perdido, dijo Phillips.
Desde 2019, el Congreso el gasto en los esfuerzos del programa para prevenir el VIH (son $573 millones para el año fiscal actual), pero ha proporcionado repetidamente menos de lo que Trump o, más tarde, el presidente Joe Biden, solicitaron.
Ahora, con los republicanos buscando fuertes recortes presupuestarios, la solicitud actual de Biden de se encuentra en terreno inestable.
Pero incluso cuando la administración busca más dinero, los funcionarios de salud pública estatales y locales no han podido gastar todos los cientos de millones que se les han otorgado.
∫⁄¡œ≥‘πœÕ¯ News se puso en contacto con varios condados y estados en febrero para preguntarles cómo gastaban el dinero del Departamento de Salud y Servicios Humanos (HHS) destinado a poner fin a la epidemia del VIH.
Kentucky, Carolina del Sur y Arkansas habían gastado menos de la mitad de sus asignaciones. Y funcionarios en los condados de DeKalb, Georgia; Harris, Texas; y Mecklenburg, Carolina del Norte, dijeron que aún tenían que gastar todos sus fondos.

Esos dólares deben utilizarse dentro de los límites del condado, lo que reduce su impacto en las partes periféricas del área metropolitana, dijo , director de la división de VIH/ETS de Salud Pública del Condado de Mecklenburg, en Charlotte.
Y los requisitos de que los contratos de más de $100,000 pasen por un proceso de licitación intenso, y que las decisiones finales de gastos reciban la aprobación del estado también actúan como obstáculos, dijo Jenkins.
Estos procesos administrativos pueden dificultar que el dinero federal llegue a los proveedores locales de servicios para el VIH que se dirigen a comunidades a las que antes no se llegaba. En cambio, dijo Jenkins, la financiación tiende a fluir hacia grupos bien establecidos que pueden llenar una comunidad con el mismo tipo de servicio, como más lugares para realizar pruebas.
“¬øEs eso nuevo e innovador? No”, dijo.
Mientras funcionarios como Jenkins se enfrentan a problemas burocráticos y logísticos, algunos programas de VIH también enfrentan obstáculos políticos e ideológicos desde hace décadas.
Este es el caso en el condado de Tarrant, Texas, dijo , gerente del programa local “Terminar con la Pandemia de VIH”. Los líderes allí dudan en reconocer que el VIH afecta de manera desproporcionada a grupos marginados como hombres negros e hispanos homosexuales y bisexuales, mujeres negras heterosexuales y personas transgénero.
“Si niega que existe una discriminación sistémica, entonces no se querrá financiar programas que digan: ‚ÄòOye, debemos centrarnos en las poblaciones desfavorecidas’”, dijo.
Esa mentalidad también limita la forma en que su agencia puede llegar a las personas, dijo Adams. Le gustaría promocionar servicios en aplicaciones de citas como Grindr y Tinder, pero dijo que solo puede usar las “seguras”: Facebook, Instagram y Twitter.
“Nuestro mensaje tiene que ser conservador. Tiene que estar redactado con mucha delicadeza. No puedes tener una imagen de un condón, por ejemplo”, dijo. “Nos afecta en términos de transmitir nuestro mensaje de una manera que se conecte con las personas y con la audiencia adecuada”.
Reconocer los problemas estructurales puede hacer que los funcionarios sean etiquetados , inyectando política en la salud pública y “socavando” el progreso, a pesar de los avances científicos logrados en el tratamiento y la prevención del VIH.
Al igual que la pandemia de covid, la epidemia de VIH ha puesto de relieve las desigualdades sociales y económicas de larga data, que reducen el acceso a la atención.
Aunque la mayoría de las personas con seguro privado la PrEP, y las visitas al médico y las pruebas de laboratorio relacionadas, eso puede cambiar, en espera del resultado final de una impugnación legal a un mandato de la Ley de Cuidado de Salud a Bajo Precio (ACA) de que la mayoría de los planes de seguro privados cubran los servicios preventivos recomendados. Derogar el requisito podría hacer que la atención preventiva del VIH fuera inasequible para muchas personas.
Mitchell Warren, director ejecutivo de , señaló también otros desafíos sociales, como los legisladores en distintas partes de Estados Unidos atacando la , espectáculos de drag y programas de diversidad, equidad e inclusión. La política, y la presión de los activistas conservadores, llevaron recientemente al estado de Tennessee a en fondos federales para combatir el VIH.
“A menudo pensamos que el VIH tiene que ver con los condones, la terapia antirretroviral y la PrEP”, dijo Warren. “Es así. Pero esos productos solo ayudan a las personas si pueden ingresar a un centro donde las traten con respeto, con atención de alta calidad, donde no les preocupe que la clínica sea bombardeada o cerrada por la controversia”.
Phillips, de la Casa Blanca, un hombre abiertamente homosexual que vive con VIH, reconoció el “entorno difícil” actual y dijo que recordaba “los días en que el VIH tenía apoyo bipartidista”.
Esperaba que los funcionarios electos pudieran volver a encontrar ese terreno común, reconocer el valor de la prevención del VIH y continuar invirtiendo en ella, incluso más allá de la fecha límite de 2030.
Poner fin a la epidemia requerirá una financiación sostenida y voluntad política, que pueden verse amenazadas independientemente de si un programa falla en su objetivo o muestra signos de éxito, dijo Bernard Davis, presidente de , una clínica en Charlotte.
“Cuando comienzas a ver que los resultados se ven mejor que antes, entonces eliminas esos dólares”, dijo. “Y bien, la comunidad vuelve a donde estaba al principio, porque esos recursos ya no están”.
∫⁄¡œ≥‘πœÕ¯ News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF‚Äîan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/noticias-en-espanol/se-podra-cumplir-con-la-meta-de-terminar-con-la-epidemia-de-vih-para-2030/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1682743&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>La decisión del Tribunal de Distrito de Estados Unidos para el Distrito Norte de Texas podría abrir la puerta para que las aseguradoras o los empleadores restablezcan los copagos para algunos de esos servicios preventivos, aunque muchos pueden mostrarse reacios o no podrían hacerlo, al menos de inmediato.
El fallo del se basa en otro previo, de septiembre, en el que también dijo que el requisito de ACA de que los empleadores cubran el tratamiento PrEP (profilaxis previa a la exposición) para prevenir el VIH viola la Ley de Restauración de la Libertad Religiosa (Religious Freedom Restoration Act).
Su fallo es la última de muchas batallas legales por ACA. “Casos anteriores amenazaron la existencia misma de la ley y las protecciones fundamentales. Esta decisión no hace eso”, dijo Larry Levitt, vicepresidente ejecutivo de políticas de salud de KFF. Pero “anula una parte de la ley, aunque muy popular, que utiliza mucha gente”.
Es casi seguro que este fallo será apelado, posiblemente por ambas partes: los grupos conservadores que presentaron el caso y esperaban que la decisión fuera más amplia, y la administración Biden, que apoya ACA.
“Hay mucho en juego”, porque la decisión final podría afectar a millones de estadounidenses, dijo , director asociado de política de salud e iniciativa legal en el Instituto O’Neill de la Universidad de Georgetown.
“Los estadounidenses deben tener la tranquilidad de que no habrá una interrupción inmediata en la cobertura de atención”, dijo , presidente y director ejecutivo de AHIP, el principal grupo de cabildeo de la industria de seguros de salud.
Ahora, el Departamento de Justicia debe decidir si busca una orden de emergencia que suspenda el fallo durante el proceso de apelación.
La decisión podría afectar los exámenes de detección sin copago y servicios preventivos similares que la mayoría de los estadounidenses con seguro tienen como parte de sus planes de salud. Pero al principio, los consumidores pueden sentir poco impacto.
“La palabra prevención aparece un par de cientos de veces en ACA”, dijo , profesor de derecho emérito de la Facultad de Derecho de la Universidad Washington and Lee, quien sigue de cerca a ACA. “Parte de la idea de ACA fue que pensamos en tratar de prevenir la enfermedad, o al menos identificarla antes, cuando es más curable”.
Hacer que esta atención sea gratuita para los afiliados fue una forma de fomentar la detección de enfermedades.
Pero el fallo de O’Connor dijo que una de las formas en que se seleccionan esos servicios sin costo, tarea que realiza el Grupo de Trabajo de Servicios Preventivos de EE.UU., un grupo asesor no gubernamental, es inconstitucional.
En su opinión de septiembre, O’Connor escribió que los miembros del grupo de trabajo, que es convocado por una agencia federal de salud, son en realidad “funcionarios de los Estados Unidos” y, por lo tanto, deben ser designados por el presidente y confirmados por el Senado.
El juez agregó que su decisión no se aplica específicamente a los anticonceptivos o vacunas sin copago, que son seleccionados por otras agencias, aunque los grupos conservadores que presentaron el caso también habían buscado su inclusión.
Las mamografías se encuentran entre esos servicios preventivos que pueden estar en una categoría especial porque también son recomendadas por una de esas otras agencias, por lo que los expertos de KFF dicen que probablemente seguirán cubiertas sin costo compartido para el paciente, incluso con esta decisión.
O’Connor emitió en el caso en septiembre. En ese momento, la decisión se aplicaba únicamente a los empleadores que presentaron el caso.
El fallo del jueves amplía eso a todos los empleadores y aseguradoras en todo el país.
Por ahora, es probable que los consumidores, especialmente aquellos que compran su propia cobertura a través del mercado de seguros establecido por ACA, continúen recibiendo atención preventiva sin costo en muchos planes, dijeron expertos.
Eso se debe a que la mayoría de estos planes se ejecutan en el año calendario y los afiliados esencialmente han firmado contratos “que cubrirán esos servicios hasta fin de año”, explicó Jost.
Aún así, dependiendo del resultado de las apelaciones, con el tiempo cada aseguradora probablemente sopesará los pros y los contras de restablecer los copagos para el paciente.
Comenzarán a tomar “decisiones comerciales para continuar cubriendo sin costo o imponer costos compartidos”, dijo Twinamatsiko.
En los planes basados en el trabajo, a través de los cuales la mayoría de los estadounidenses asegurados obtienen su cobertura, el impacto inicial también puede no sentirse.
El 80% de los directores de recursos humanos dijeron que no restaurarían los costos compartidos para la atención preventiva, según una encuesta no científica reciente de 25 directores de recursos humanos en empresas con un total de alrededor de 600,000 trabajadores.
Hacerlo podría molestar a los empleados, señaló , director de investigación de beneficios de salud en el Employee Benefit Research Institute, que realizó la encuesta. Y cubrir completamente la atención preventiva de los afiliados, sin requerir copagos, es relativamente económico.
En , descubrió que incluso uno de los tratamientos de atención preventiva más costosos, la PrEP, de casi $14,000 al año, para prevenir el VIH, agrega solo un 0.4% al gasto anual del empleador en atención médica. Incluso si un empleador agregara un copago del 20% para el trabajador, reduciría el gasto general en menos de una décima parte del 1%, según el estudio.
Aparte de unos pocos empleadores que podrían querer restringir la cobertura sin costo por motivos religiosos para tratamientos como PrEP, dijo que dudaba que muchas compañías fueran a restablecer los copagos. Gelfand es presidente del , que representa a grandes empleadores autoasegurados.
Los servicios respaldados por el Grupo de Trabajo de Servicios Preventivos de EE.UU. fueron seleccionados porque funcionan y “pueden prevenir condiciones más agudas más adelante”, que son mucho más costosas, dijo Gelfand.
Si bien la mayoría de las recomendaciones del grupo de trabajo no son controversiales, algunas han provocado la protesta de algunos empleadores, incluidas las partes en la demanda, quienes argumentan que no deberían verse obligados a pagar por servicios o tratamientos con los que no están de acuerdo, como medicamentos para la prevención del VIH. .
El fallo de O’Connor confirmó la afirmación del demandante Braidwood Management, una corporación cristiana con fines de lucro propiedad de , que se opone a proporcionar la PrEP gratuita a sus 70 empleados, diciendo que, al hacerlo, entra en conflicto con sus creencias religiosas.
El juez estuvo de acuerdo y dijo que obligar a Braidwood a brindar tal atención gratuita en su plan autoasegurado viola la Ley de Restauración de la Libertad Religiosa.
El fallo que elimina la cobertura preventiva sin costos compartidos para la PrEP por motivos religiosos muestra un “claro sesgo”, dijo Carl Schmid, director ejecutivo del .
Algunos estados han aprobado leyes que seguirán exigiendo la cobertura de los servicios preventivos exigidos por ACA incluso si se eliminan las protecciones federales.
tienen leyes que exigen que las aseguradoras que venden planes individuales cubran los servicios preventivos que requiere ACA, según un análisis realizado por investigadores del Centro de Reformas de Seguros Médicos de Georgetown.
Al igual que ACA, esas leyes estatales exigen la cobertura sin costo para los consumidores.
En algunos de los estados, los trabajadores en planes de seguro grupales regulados por el estado, llamados planes “totalmente asegurados”, también reciben esas protecciones, encontró el análisis.
Esas leyes estatales cubiertos en todo el país cuyos empleadores pagan sus reclamos de atención médica directamente, en lugar de comprar un seguro para ese fin.
En general, los servicios preventivos pueden conducir a mejores resultados, dijo Lisa Lacasse, presidenta de la Red de Acción contra el Cáncer de la Sociedad Americana del Cáncer.
Agregó que millones de personas se someten a pruebas de detección de cáncer de mama, colorrectal, de pulmón o de cuello uterino cada año, y que hay evidencia que muestra que cualquier tipo de copago o deducible disuade a las personas de realizarse las pruebas.
Lacasse dijo que espera que las aseguradoras continúen sin cobrar copagos porque un cambio tan drástico a mitad de año sería destructivo, y que los afiliados deberían seguir recibiendo atención preventiva.
“Si tiene una evaluación, debe seguir adelante con eso”, dijo.
∫⁄¡œ≥‘πœÕ¯ News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF‚Äîan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/courts/decision-de-un-juez-haria-que-algunas-pruebas-de-deteccion-de-cancer-sin-costo-fueran-cosa-del-pasado/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1652072&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>El régimen requiere pruebas de laboratorio cada tres meses para garantizar que la poderosa droga no dañe los riñones y que la persona permanezca libre de VIH.
Pero después que su aseguradora, Blue Cross and Blue Shield of Texas, le facturó cientos de dólares por su prueba de laboratorio de PrEP y una visita médica relacionada, Cantu entró en pánico, imaginando una avalancha de facturas frecuentes en el futuro.
“Trabajo en servicios sociales. No soy rico. Le dije a mi médico que no puedo continuar con PrEP”, dijo Cantú, quien es gay. “Es aterrador recibir facturas tan altas”.
Un panel nacional de expertos en salud concluyó en junio de 2019 que los medicamentos para la prevención del VIH, que han demostrado reducir el riesgo de infección por vía sexual en más del 90 %, son un arma fundamental para dominar la epidemia de sida.
Según las disposiciones de la Ley de Cuidado de Salud a Bajo Precio (ACA), la decisión de calificar la PrEP como un servicio preventivo eficaz derivó en reglas que exigen que las aseguradoras de salud cubran los costos. Estas compañías tenían hasta enero de 2021 para adherir a la regla.
Ante el rechazo de la industria de seguros, el clarificó las reglas en julio de 2021: la atención médica asociada con una receta de PrEP, incluidas las citas con el médico y las pruebas de laboratorio, debe cubrirse sin costo para los pacientes.
Más de medio año después, esa campaña federal no ha funcionado.
En California, Washington, Texas, Ohio, Georgia y Florida, los defensores del VIH y los trabajadores de las clínicas dicen que los pacientes están confundidos por los formularios sobre los costos de los medicamentos y por las facturas erróneas por servicios médicos auxiliares.
Los costos pueden ser abrumadores: un suministro mensual de PrEP cuesta $60 para un genérico y hasta $2,000 para medicamentos de marca como Truvada y Descovy. Eso no incluye pruebas de laboratorio trimestrales ni visitas al médico, que pueden sumar $15,000 al año.
“Las aseguradoras son bastante inteligentes y tienen mucho personal”, dijo Carl Schmid, director ejecutivo del . Están configurando “formularios de una manera que parece que voy a tener que pagar, y esa es una de las barreras. No están mostrando que esto es gratis para las personas de una manera simple”.
Schmid ha encontrado violaciones constantes: formularios de medicamentos desconcertantes que asignan copagos de manera incorrecta; medicamentos de PrEP listados en el nivel incorrecto. Algunos planes ofrecen acceso sin costo solo a , un fármaco que patentó Gilead Sciences probado solo en hombres y mujeres transgénero que no está autorizado por la FDA para uso en mujeres que tienen sexo vaginal.
Más de 700,000 estadounidenses han muerto a causa de enfermedades relacionadas con el VIH desde que comenzó la epidemia de SIDA en 1981. Pero en comparación con sus devastadores impactos en las décadas de 1980 y 1990, el VIH es ahora en gran medida una enfermedad crónica en el país, manejada con terapia antirretroviral que puede suprimir el virus a niveles indetectables y no transmisibles.
Los funcionarios de salud pública ahora promueven las pruebas de rutina, el uso de condones y la profilaxis previa a la exposición para prevenir infecciones.
“Contraer el VIH o el SIDA no es un temor para mí”, dijo Dan Waits, un hombre gay de 30 años que vive en San Francisco. “Tomo PrEP como una idea tardía. Ese es un gran cambio con respecto a la generación anterior”.
Aún así, cada año ocurren 35,000 nuevas infecciones en el país, . De ellas, el 66% se producen a través de relaciones sexuales entre hombres; 23% por sexo heterosexual; y el 11% por el uso de drogas inyectables ilegales. Las personas de raza negra representan casi el 40 % de los 1,2 millones de los que viven con VIH en los Estados Unidos.
Los medicamentos para la prevención del VIH, incluido un inyectable de larga duración aprobado por la FDA en diciembre pasado, son fundamentales para reducir la tasa de nuevas infecciones entre los grupos de alto riesgo.
Pero la aceptación ha sido lenta. Se estima que 1,2 millones de estadounidenses por VIH deberían tomar las píldoras, según los Centros para el Control y la Prevención de Enfermedades (CDC), pero solo el 25 % lo hace, y el uso entre los pacientes negros e hispanos (que pueden ser de cualquier raza)es especialmente bajo.
“Hasta que podamos aumentar la aceptación de la PrEP en estas comunidades, no lograremos poner fin a la epidemia del VIH”, dijo Justin Smith, director de la Campaign to End AIDS en la Positive Impact Clinic, en Atlanta, Georgia. Atlanta tiene la segunda tasa más alta de nuevas infecciones por el VIH, después de Washington, DC.
Las mujeres siguen siendo un grupo desatendido en lo que respecta a la educación sobre PrEP y el tratamiento. En algunas áreas urbanas, como Baltimore, Maryland, las mujeres representan el 30% de las personas que viven con VIH. Pero han sido ignoradas en gran medida por los esfuerzos de mercadeo de la PrEP, dijo la doctora Rachel Scott, directora científica de investigación sobre la salud de la mujer en el Instituto de Investigación de la Salud MedStar en Washington, DC.
Scott dirige una clínica de salud reproductiva que atiende a mujeres con VIH y aquellas en riesgo de infección. Aconseja a las mujeres cuyas parejas sexuales no usan condones o cuyas parejas tienen VIH ya las mujeres que tienen sexo transaccional o comparten agujas que consideren la píldora de prevención del VIH. La mayoría, dijo, desconocen por completo que una pastilla podría ayudar a protegerlas.
En los años transcurridos desde que Truvada, la primera píldora de prevención del VIH autorizada por la FDA, fue aprobada en 2012, han entrado al mercado versiones genéricas más baratas. Mientras que un suministro mensual de Truvada puede costar $1,800, las recetas genéricas están disponibles por $30 a $60 al mes.
A pesar de que los costos de los medicamentos han disminuido, las pruebas de laboratorio y otros servicios complementarios todavía se facturan, dicen los defensores. Muchos pacientes no saben que no tienen que pagar de su bolsillo. Adam Roberts, gerente de proyectos de tecnología en San Francisco, dijo que la aseguradora de su compañía, Aetna, le ha cobrado $1,200 al año durante los últimos tres años por sus pruebas de laboratorio trimestrales.
“Supuse que ese era el costo de tomar el medicamento”, dijo Roberts, quien se enteró del problema por un amigo hace poco.
Hacer cumplir las reglas de cobertura recae en los , que supervisa la mayoría de los planes de salud basados ‚Äã‚Äãen el empleador. Pero la aplicación se basa en gran medida en las quejas de los pacientes, dijo Amy Killelea, abogada con sede en Arlington, Virginia, que se especializa en políticas y cobertura del VIH.
“Son los planes basados ‚Äã‚Äãen el empleador los que son problemáticos en este momento”, dijo Killelea, quien trabaja con clientes para apelar cargos ante las aseguradoras y presentar quejas ante los comisionados estatales de seguros. “El sistema actual no está funcionando. Es necesario que haya sanciones reales por incumplimiento”.
Victoria Godinez, vocera del Departamento de Trabajo, Victoria Godinez, dijo que las personas que tengan inquietudes sobre el cumplimiento de los requisitos de su plan deben comunicarse con la del Departamento de Trabajo.
Incluso mientras presionan por una aplicación más amplia, las organizaciones de VIH están obteniendo una pequeña victoria a la vez.
El 16 de febrero, Anthony Cantu recibió una carta del Departamento de Seguros de Texas informándole que Blue Cross and Blue Shield of Texas había reprocesado sus reclamos por costos de laboratorio relacionados con la PrEP. La compañía aseguró a los funcionarios estatales que los futuros reclamos presentados a través del plan de Cantu “serán revisados para asegurarse de que los servicios preventivos de la Ley de Cuidado de Salud a Bajo Precio no estén sujetos a coseguro, deducible, copagos o máximos en dólares”.
La noticia fue bienvenida, dijo Schmid del HIV+Hepatitis Policy Institute, pero “no debería ser tan difícil”.
∫⁄¡œ≥‘πœÕ¯ News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF‚Äîan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/health-care-costs/la-medicacion-para-prevenir-el-vih-debe-ser-gratis-pero-las-aseguradoras-siguen-cobrandola/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1457485&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>