La fisioterapia, la terapia ocupacional y la terapia del habla se ofrecen en diversos entornos: hospitales, residencias de adultos mayores, clínicas y a domicilio.
Es fundamental encontrar una opción segura y de alta calidad con profesionales con experiencia en el tratamiento de tu afección.
┬┐Qué tipos de terapia de rehabilitación podría necesitar?
La fisioterapia ayuda a los pacientes a mejorar su fuerza, estabilidad y movimiento, y a reducir el dolor, generalmente a través de ejercicios específicos.
Algunos fisioterapeutas se especializan en problemas neurológicos, cardiovasculares u ortopédicos. También hay especialistas en geriatría y pediatría. La terapia ocupacional se centra en actividades específicas (llamadas “ocupaciones”), que suelen requerir habilidades motoras finas, como cepillarse los dientes, cortar alimentos con un cuchillo o vestirse.
La terapia del habla y del lenguaje ayuda a las personas a comunicarse. Algunos pacientes pueden necesitar terapia respiratoria si tienen dificultad para respirar o necesitan que se les retire el respirador.
┬┐Los seguros cubren las sesiones de rehabilitación?
Medicare, las aseguradoras de salud, la compensación laboral y los planes de Medicaid en algunos estados cubren las terapias de rehabilitación, pero los planes pueden negarse a pagar en ciertos entornos y limitar la cantidad de sesiones.
Algunas aseguradoras pueden pedir una preautorización y otras cancelar la cobertura si no se mejora. Las aseguradoras privadas suelen establecer límites anuales para la terapia ambulatoria.
El Medicare tradicional suele ser el menos restrictivo, mientras que los planes privados Medicare Advantage pueden supervisar de cerca el progreso y limitar los lugares en dónde los pacientes pueden recibir terapia.
┬┐Debería buscar rehabilitación hospitalaria?
Los pacientes que aún necesitan atención médica o de enfermería, pero que pueden tolerar tres horas de terapia cinco días a la semana, podrían calificar para ser admitidos en un hospital de rehabilitación especializado o en una unidad que funcione dentro de un hospital general.
Los pacientes suelen necesitar al menos dos de los principales tipos de terapia de rehabilitación: fisioterapia, terapia ocupacional o terapia del habla. Las estadías duran un promedio unos 12 días.

┬┐Cómo elijo?
Busca un centro especializado en el tratamiento de personas con tu diagnóstico; muchos hospitales enumeran las especialidades en sus sitios de internet. Las personas con afecciones médicas complejas o graves podrían preferir un hospital de rehabilitación conectado a un centro médico académico a la vanguardia de los nuevos tratamientos, incluso si está a un vuelo de distancia.
“Verás a pacientes jóvenes con lesiones catastróficas”, como daño de la médula espinal, viajando a otro estado para recibir tratamiento, dijo Cheri Blauwet, directora médica de Spaulding Rehabilitation en Boston, uno de los que el gobierno federal ha elogiado por su trabajo de avanzada.
Sin embargo, elegir un hospital cerca de familiares y amigos que puedan ayudar después del alta tiene sus ventajas. Los terapeutas pueden ayudar a capacitar a los que serán cuidadores en casa.
┬┐Cómo encuentro hospitales de rehabilitación?
El planificador de altas o el trabajador social del hospital de agudos debería ofrecerte opciones. Puedes buscar centros de rehabilitación para pacientes internados por ubicación o nombre en el . Allí puedes ver cuántos pacientes con tu misma afección ha tratado ese hospital; cuantos más, mejor.
Puedes buscar por especialidad a través de la , un grupo comercial que publica una lista de sus miembros.
Averigüa qué tecnologías especializadas tiene un hospital, como simuladores de manejo (un auto o camión que permite al paciente practicar subir y bajar de un vehículo) o una mesa de cocina con utensilios para practicar cocinar.
┬┐Cómo puedo saber si un hospital de rehabilitación es confiable?
No es fácil: Medicare no analiza al personal ni publica en su sitio de internet los resultados de las inspecciones de seguridad como sí lo hace con las residencias de adultos mayores. Puedes pedir a la agencia de salud pública de tu estado o al hospital que te proporcionen informes de inspección de los últimos tres años. Estos informes pueden ser técnicos, pero te ayudarán a comprender lo esencial. Si el informe indica que se declaró un “riesgo inmediato”, significa que los inspectores identificaron problemas de seguridad que ponen en peligro a los pacientes.
La tasa de pacientes readmitidos en un hospital general por una razón potencialmente prevenible es una medida de seguridad clave. En general, los centros de rehabilitación con fines de lucro tienen tasas de readmisión más altas que los que son sin fines de lucro, pero hay algunos con tasas de readmisión más bajas y otros con tasas más altas. Puede que no tengas otra opción cerca: hay menos de 400 hospitales de rehabilitación y la mayoría de los hospitales generales no cuentan con una unidad de rehabilitación.
Puedes encontrar las tasas de readmisión de un hospital en la sección de calidad de Care Compare. Las tasas inferiores al promedio nacional son mejores.

Otra medida de calidad es la frecuencia con la que los pacientes son lo suficientemente funcionales como para irse a casa después de terminar la rehabilitación en lugar de ir a una residencia de adultos mayores, un hospital o una institución médica. Esta medida se denomina “alta a la comunidad” y se encuentra en la sección de calidad de Care Compare. Las tasas superiores al promedio nacional son mejores.
Busca reseñas del hospital en Yelp y otros sitios web. Pregunta si los pacientes ven al mismo terapeuta casi todos los días o no. Y si tienen certificaciones en la especialidad que necesitas.
Si es posible, visita el hospital y observa cómo opera. Si es posible, observa si las enfermeras responden rápido a las luces de llamada, si parecen estar sobrecargadas con demasiados pacientes o están mirando sus celulares. Pregunta a los pacientes actuales y a sus familiares si están satisfechos con la atención.
┬┐Qué pasa si no puedo tolerar tres horas de terapia al día?
Una residencia de personas mayores que ofrece rehabilitación podría ser adecuada para pacientes que no necesitan la supervisión de un médico, pero que no están listos para irse a casa. Las instalaciones generalmente brindan atención de enfermería las 24 horas. La duración de la rehabilitación varía según el paciente. Hay más de 14.500 centros de enfermería especializada en el país, 12 veces más que los hospitales que ofrecen rehabilitación, por lo que una de estas residencias podría ser tu mejor opción.
Puedes buscarlas a través del sitio web Care Compare de Medicare.
┬┐Qué sucede si los pacientes son demasiado frágiles incluso para una residencia de adultos mayores?
Podrían necesitar un hospital de cuidados de largo plazo. Estos se especializan en pacientes en coma, con respiradores y con afecciones médicas agudas que requieren la presencia de un médico. Los pacientes permanecen allí al menos cuatro semanas, y algunos meses. Care Compare te ayuda a buscar. Hay menos de 350 hospitales de este tipo.
Si tengo la fuerza suficiente para ir a casa. ┬┐Cómo recibo terapia?
Muchos hospitales de rehabilitación ofrecen terapia ambulatoria. También puedes ir a una clínica o un terapeuta puede ir a tu domicilio. Puedes contratar una agencia de atención médica a domicilio o encontrar un terapeuta que reciba tu seguro y haga visitas a domicilio.
Tu médico u hospital podría derivarte a otros profesionales. En Care Compare, las agencias de atención médica a domicilio indican si ofrecen fisioterapia, terapia ocupacional o terapia del habla. Puedes buscar terapeutas certificados en el sitio web de la Asociación Americana de Fisioterapia (APTA).
Durante la rehabilitación, los pacientes a veces se trasladan del hospital a un centro de enfermería y luego a su hogar, a menudo por insistencia de sus aseguradoras. Alice Bell, especialista senior de la APTA, señaló que los pacientes deberían intentar limitar el número de traslados, por su propia seguridad.
“Cada vez que un paciente cambia de un entorno a otro se encuentra en una zona de mayor riesgo”, afirmó.
║┌┴╧│╘╣╧═Ї News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFтАФan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/health-care-costs/como-encontrar-el-servicio-de-rehabilitacion-adecuado/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=2063253&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Josephine tiene 16 años y ha sido diagnosticada con , autismo severo, trastorno obsesivo-compulsivo grave y trastorno por déficit de atención con hiperactividad, entre otras afecciones. Todo esto significa que necesitará asistencia y acompañamiento constantes toda su vida.
Ortiz, de 25 años, es la cuidadora de Josephine. Esta inmigrante venezolana la ayuda a comer, bañarse y hacer tareas diarias que la adolescente no puede hacer sola en su casa en West Orange, Nueva Jersey.
Ortiz cuenta que, en los últimos dos años y medio, ha desarrollado un instinto que le permite detectar posibles factores desencadenantes de las crisis antes de que se agudicen. Por ejemplo, cierra las puertas y les quita las etiquetas de códigos de barras a las manzanas para reducir la ansiedad de Josephine.
Sin embargo, la posibilidad de trabajar en Estados Unidos puede estar en peligro para Ortiz. La administración Trump al programa de Estatus de Protección Temporal (TPS) para algunos venezolanos a partir del 7 de abril. El 31 de marzo, un juez federal , dando a la administración una semana para apelar.
Si el programa se suspende, Ortiz tendrá que abandonar el país o arriesgarse a ser detenida y deportada.
“Nuestra familia quedaría devastada más allá de lo imaginable”, afirma Krysta Senek, la madre de Josephine, quien ha estado buscando un indulto para Ortiz.
Los estadounidenses dependen de muchos trabajadores nacidos en el extranjero para cuidar a sus familiares mayores, lesionados o discapacitados que no pueden valerse por sí mismos.
Según un análisis de la , casi 6 millones de personas reciben atención personal en un hogar privado o en una residencia grupal, y alrededor de 2 millones utilizan estos servicios en residencias para personas mayores u otras instituciones de cuidado a largo plazo.
Cada vez con más frecuencia, estos cuidadores son inmigrantes como Ortiz. En los centros de cuidados para adultos mayores, la proporción de trabajadores nacidos en el extranjero aumentó tres puntos porcentuales entre 2007 y 2021, hasta alcanzar aproximadamente el 18%, según un del Instituto Baker de Política Pública de la Universidad Rice, en Houston.
Además, los trabajadores nacidos en el extranjero representan una gran parte de otros proveedores de cuidados directos.
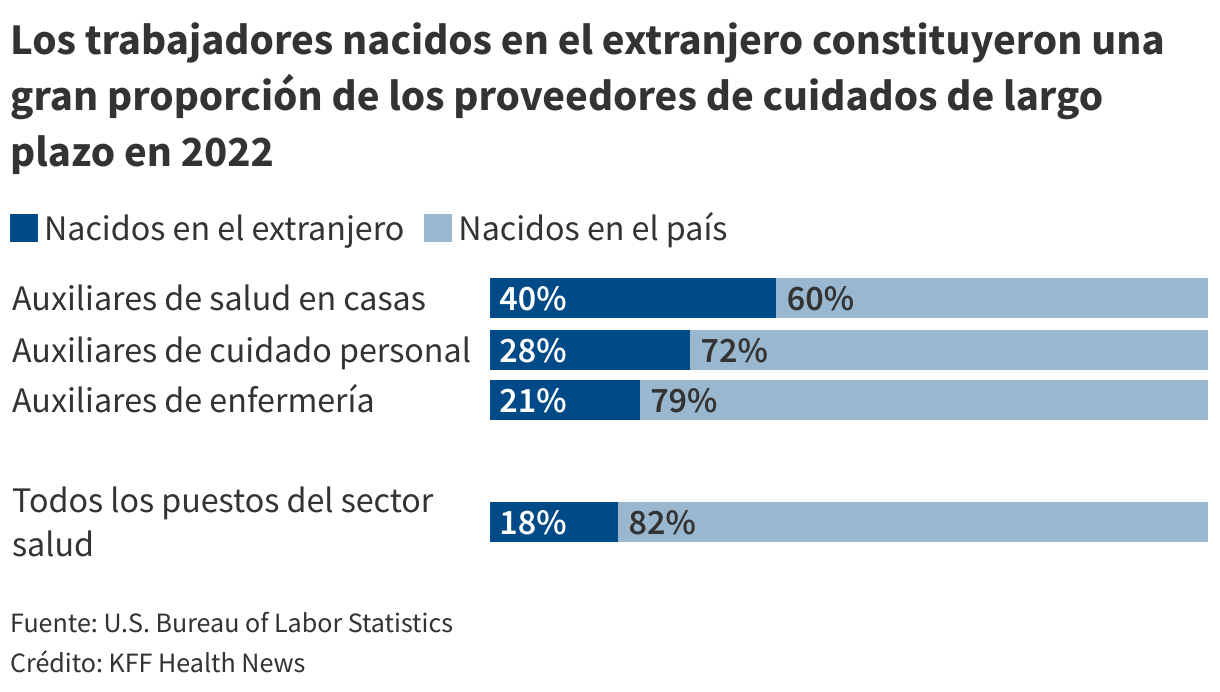
En 2022, más del 40% de los asistentes de salud a domicilio, el 28% de los trabajadores de cuidado personal y el 21% de los asistentes de enfermería habían nacido en el extranjero, un número superior al 18% de extranjeros en el total de la economía ese año, según datos de
Esa fuerza laboral está en riesgo como consecuencia de la ofensiva contra los inmigrantes que Donald Trump lanzó en el primer día de su segunda administración.
El presidente firmó órdenes ejecutivas que en los que se pueden decidir las deportaciones sin audiencia judicial, de los refugiados y, más recientemente, para ciudadanos de Cuba, Haití, Nicaragua y Venezuela.
para deportar a venezolanos e intentando de otros, la administración Trump ha generado temor incluso entre aquellos que han seguido las reglas de inmigración del país.
“Hay una ansiedad general sobre lo que esto podría significar, incluso si alguien está aquí legalmente”, dijo presidenta de LeadingAge, una organización sin fines de lucro que representa a más de 5.000 residencias, hogares de cuidados asistidos y otros servicios para adultos mayores.
“Existe preocupación por la persecución injusta, por acciones que pueden ser traumáticas incluso si finalmente esas personas no terminan siendo deportadas. Pero toda esa situación, ya de por sí, altera el entorno de atención de salud”.
Según explicó Smith Sloan, cerrar las vías legales para que los inmigrantes trabajen en Estados Unidos también implica que muchos optarán por irse a países donde sí son bienvenidos y necesarios.
“Estamos compitiendo por el mismo grupo de trabajadores”, afirmó.




Más demanda, menos trabajadores
Se prevé que la demanda de trabajadores que realizan tareas de cuidado aumente considerablemente en el país, a medida que los baby boomers más jóvenes lleguen a la edad de su jubilación.
Según las proyecciones de la Oficina de Estadísticas Laborales, la necesidad de asistentes de salud y de cuidado personal a domicilio crecerá hasta cerca del en el transcurso de la próxima década.
Esos 820.000 puestos adicionales representan el mayor aumento entre todas las actividades laborales. También se proyecta un de auxiliares de enfermería y camilleros, con un incremento de alrededor de 65.000 puestos.
El trabajo de cuidado suele ser mal remunerado y físicamente exigente, por lo que en general no atrae a suficientes estadounidenses nativos. El salario medio oscila, según la misma Oficina, entre y anuales.
Los hogares para adultos mayores, las residencias geriátricas con asistencia y las agencias de atención domiciliaria han lidiado durante mucho tiempo con altas tasas de rotación de personal y escasez de empleados, señaló Smith Sloan.
Ahora, además, temen que las políticas migratorias de Trump corten una fuente clave de trabajadores, dejando a muchas personas de edad avanzada, o con discapacidades, sin alguien que las ayude a comer, a vestirse y a realizar sus actividades cotidianas.
Con el gobierno de Trump reorganizando la —encargada de los programas que apoyan a adultos mayores y personas con discapacidades— y el Congreso considerando recortes radicales a Medicaid (el mayor financiador de cuidados a largo plazo en el país), las políticas antiinmigración del presidente están generando “la tormenta perfecta” para un sector que aún no se ha recuperado de la pandemia de covid-19, opinó , vicepresidenta ejecutiva del Sindicato Internacional de Empleados de Servicios, que representa a estos trabajadores.
Frane señaló que la relación que los cuidadores construyen con sus pacientes puede tardar años en desarrollarse, y que hoy ya es muy complicado encontrar personas que los reemplacen.


En septiembre, la organización LeadingAge hizo para que ayudara a la industria a cubrir sus necesidades de personal. Le propuso, entre otras recomendaciones, que aumentara los cupos de visas de inmigración relacionadas con estos trabajos, ampliara el estatus de refugiado a más personas y permitiera que los inmigrantes rindieran los exámenes de certificación profesional en su idioma nativo.
Pero, agregó Smith Sloan, “en este momento no hay mucho interés en nuestro mensaje”.
La Casa Blanca no respondió a las preguntas sobre cómo la administración abordaría la necesidad de aumentar el número de trabajadores en el sector de cuidados a largo plazo.
El vocero Kush Desai declaró que el presidente recibió “un mandato contundente del pueblo estadounidense para hacer cumplir nuestras leyes migratorias y poner a los estadounidenses en primer lugar”, al tiempo que -dijo- continúa con “los avances logrados durante la primera presidencia de Trump para fortalecer al personal del sector salud y hacer que la atención médica sea más accesible”.
En Wisconsin, refugiados trabajan con adultos mayores
Hasta que Trump suspendió el programa de reasentamiento de refugiados, en Wisconsin algunas residencias de adultos mayores se habían asociado con iglesias locales y programas de inserción laboral para contratar trabajadores nacidos en el extranjero, explicó Robin Wolzenburg, vicepresidente senior de LeadingAge Wisconsin.
Muchas de estas personas trabajan en el servicio de comidas y en la limpieza, funciones que liberan a las enfermeras y auxiliares de enfermería para que puedan atender directamente a los pacientes.
Sin embargo, Wolzenburg agregó que muchos inmigrantes están interesados en asumir funciones de atención directa, pero que se emplean en funciones auxiliares porque no hablan inglés con fluidez o no tienen una certificación válida estadounidense.

Wolzenburg contó que, a través de una asociación con el departamento de salud de Wisconsin y las escuelas locales, los hogares de adultos mayores han comenzado a ofrecer formación en inglés, español y hmong para que los trabajadores inmigrantes puedan convertirse en profesionales de atención directa.
Dijo también que el grupo planeaba impartir pronto una capacitación en swahili para las mujeres congoleñas que viven en el estado.
En los últimos dos años y medio, esta colaboración ayudó a los centros de cuidados para personas mayores de Wisconsin a cubrir más de una veintena de puestos de trabajo, dijo.
Sin embargo, Wolzenburg explicó que, por la suspensión de las admisiones de refugiados, las agencias de reasentamiento no están incorporando nuevos candidatos y han puesto una pausa a la incorporación de estos trabajadores.
Muchos inmigrantes mayores o que tienen alguna discapacidad, y a la vez son residentes permanentes, dependen de cuidadores nacidos en el extranjero que hablen su idioma y conozcan sus costumbres.
Frane, del sindicato SEIU, señaló que muchos miembros de la numerosa comunidad chino-estadounidense de San Francisco quieren que sus padres mayores reciban atención en casa, preferiblemente de alguien que hable su mismo idioma.
“Solo en California, tenemos miembros del sindicato que hablan 12 lenguas diferentes, dijo Frane. Esa habilidad se traduce en una calidad de atención y una conexión con los usuarios que será muy difícil de replicar si disminuye la cantidad de cuidadores inmigrantes”.
El ecosistema que depende del trabajo de un cuidador
Las tareas de cuidado son el tipo de trabajo que permite que otros trabajos sean posibles, sostuvo Frane. Sin cuidadores externos, la vida de los pacientes y de sus seres queridos se vuelve más difícil desde el punto de vista logístico y económico.
“Es como sacar el pilar que sostiene todo lo demás: el sistema entero tambalea”, agregó.
Gracias a la atención personalizada de Ortiz, Josephine ha aprendido a comunicar cuando tiene hambre o necesita ayuda. Ahora recoge su ropa y está comenzando a peinarse sola. Como su ansiedad está más controlada, las crisis violentas que antes solían repetirse semana tras semana se han vuelto mucho menos frecuentes, dijo Ortiz.
“Vivimos en el mundo de Josephine”, explica Ortiz en español. “Intento ayudarla a encontrar su voz y a expresar sus sentimientos”.
Ortiz llegó a Nueva Jersey desde Venezuela en 2022 a través de un programa de Au Pair para conectar trabajadores nacidos en el extranjero con personas mayores o niños con discapacidades que necesitan cuidados en su hogar.
Temerosa de la inestabilidad política y la inseguridad en su país, cuando su visa expiró obtuvo el TPS el año pasado. Quería seguir trabajando en Estados Unidos, y quedarse con Josephine.

Perder a Ortiz sería un golpe devastador para el progreso de Josephine, aseguró Senek. La adolescente no solo se quedaría sin su cuidadora, sino también sin una hermana y su mejor amiga. El impacto emocional sería enorme.
“Nosotros no tenemos ninguna manera de explicarle a Josephine que Alanys está siendo expulsada del país y que no puede volver'”, dijo Senek.
No se trata solo de Josephine: Senek y su esposo también dependen de Ortiz para poder trabajar a tiempo completo y cuidar de sí mismos y de su matrimonio. “Ella no es solo una Au Pair”, dijo Senek.
La familia ha contactado a sus representantes en el Congreso en busca de ayuda. Incluso un familiar que votó por Trump le envió una carta al presidente pidiéndole que reconsiderara su decisión.
En el fallo judicial del 31 de marzo, el juez federal Edward Chen escribió que cancelar esta protección podría “ocasionar un daño irreparable a cientos de miles de personas cuyas vidas, familias y medios de subsistencia se verán gravemente afectados”.
“Solo estamos haciendo el trabajo que su propia gente no quiere hacer”
Las noticias sobre redadas migratorias que detienen incluso a y las están generando mucho estrés, incluso entre quienes han seguido todas las reglas, comentó Nelly Prieto, de 62 años, quien cuida a un hombre de 88 con Alzheimer y a otro de unos 30 con síndrome de Down en el condado de Yakima, Washington.
Nacida en México, Prieto emigró a Estados Unidos a los 12 años y se convirtió en ciudadana estadounidense en virtud de impulsada por el presidente Ronald Reagan que ofrecía amnistía a cualquier inmigrante que hubiera entrado en el país antes de 1982. Así que ella no está preocupada por sí misma. Pero, dijo, algunos de sus compañeros de trabajo con tienen mucho miedo.
“Me parte el alma verlos cuando me hablan de estas cosas, el miedo en sus rostros”, dijo. “Incluso tienen preparadas cartas firmadas ante un notario diciendo con quién deben quedarse sus hijos, por si algo llega a pasar”.
Los trabajadores de salud a domicilio que nacieron en el extranjero sienten que están contribuyendo con un servicio valioso a la sociedad estadounidense al cuidar de sus miembros más vulnerables, dijo Prieto. Pero sus esfuerzos se ven ensombrecidos por los discursos y las políticas que hacen que los inmigrantes se sientan como si fueran ajenos al país.
“Si no pueden apreciar nuestro trabajo, si no pueden apreciar que cuidemos de sus propios padres, de sus propios abuelos, de sus propios hijos, entonces, ¿qué más quieren?”, dijo. “Solo estamos haciendo el trabajo que su propia gente no quiere hacer”.

En Nueva Jersey, Ortiz contó que su vida no ha sido la misma desde que recibió la noticia de que su permiso bajo el TPS está por terminar. Cada vez que sale a la calle, teme que agentes de inmigración la detengan solo por ser venezolana.
Se ha vuelto mucho más precavida: siempre lleva consigo documentos que prueban que tiene autorización para vivir y trabajar en Estados Unidos.
Ortiz teme terminar en un centro de detención. Aunque Estados Unidos ahora no es un lugar acogedor, consideró que regresar a Venezuela no es una opción segura.
“Puede que yo no signifique nada para alguien que apoya las deportaciones”, dijo Ortiz. “Pero sé que soy importante para tres personas que me necesitan”.
Esta historia fue producida por , que publica , un servicio editorialmente independiente de la .
This <a target="_blank" href="/es/aging/redadas-contra-inmigrantes-afectan-a-la-industria-del-cuidado-las-familias-pagan-el-precio/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=2013145&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>┬┐Usted recibe apoyo en su vida diaria de familiares, amigos, o enfermeras o asistentes pagos? ┬┐O ayuda proporcionando, o pagando, por el cuidado de otra persona?
A los reporteros de The Times y que escriben sobre la carga para las familias y los individuos que lidian con los costos de la atención a largo plazo les gustaría conocer sus experiencias.
Por favor llene el formulario siguiente y un reportero puede contactarlo para hacer un seguimiento. No publicaremos nada de lo que envió sin contactarlo primero.
║┌┴╧│╘╣╧═Ї News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFтАФan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/aging/recibes-pagas-o-brindas-cuidado-a-largo-plazo/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1508895&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Están pidiendo a las autoridades de salud federales que vuelvan más flexibles las restricciones de visitas en estas instituciones, modificando las reglas más duras que rigen desde septiembre. Y quieren que tanto las autoridades federales como estatales otorguen un estatus especial a los “cuidadores esenciales”, familiares o amigos que brindan cuidados prácticos de importancia crítica, para que tengan la oportunidad de atender a familiares necesitados.
Richard Fornili, de 84 años, que vive en un hogar en St. Marys, Georgia, apoya este cambio.
No ha visto a ningún familiar desde el verano pasado, cuando una nieta, su esposo y sus dos hijos se pararon frente a su ventana y lo llamaron por teléfono. “La depresión y la sensación de soledad que afectan a mis compañeros residentes es terrible”, dijo. “Que nuestros familiares vuelvan a vernos es una necesidad absoluta para nuestro bienestar”.
“En este punto, es más probable que los residentes mueran por aislamiento y negligencia que por covid”, dijo Jocelyn Bogdan, especialista en programas y políticas de National Consumer Voice for Quality Long-Term Care, citando nuevos datos que vinculan la vacunación de covid-19 con la baja de muertes relacionadas con la enfermedad.
Su organización ha lanzado una petición para que los hogares vuelvan a abrir de manera segura y para que los cuidadores esenciales tengan acceso, sin restricciones, a sus seres queridos.
Desde finales de diciembre, cuando comenzaron las vacunaciones, los casos de covid entre residentes de hogares se han desplomado un 83%, mientras que las muertes se han reducido en un 66%, según (Kaiser Family Foundation).
Hasta el lunes 1 de marzo, en hogares y otras instalaciones habían recibido al menos una dosis de las vacunas de Pfizer-BioNTech o Moderna, incluidos más de 2 millones que habían recibido la segunda dosis.
Las vacunas han “cambiado todo” y los hogares se encuentran ahora entre “los lugares más seguros en la comunidad en términos de covid”, dijo Ruth Katz, vicepresidente senior de políticas públicas de LeadingAge, una asociación que representa a más de 5,000 hogares de adultos mayores sin fines de lucro , centros de vida asistida y proveedores de vivienda para seniors.
La última semana de febrero, LeadingAge pidió a las autoridades federales que ampliaran las visitas en enviada a los principales funcionarios de la Casa Blanca, los Centros de Servicios de Medicare y Medicaid (CMS) y los Centros para el Control y la Prevención de Enfermedades (CDC).
En un correo electrónico, la Asociación Estadounidense de Atención Médica, que representa a más de 14,000 proveedores de atención a largo plazo, también instó a los CMS y a los CDC a revisar su guía de visitas. AARP, el grupo de abogacía de personas mayores más poderoso del país, intervino con en la que señalaba “una necesidad crítica” de nuevas recomendaciones.
Los directores médicos de los centros de atención a largo plazo también están interviniendo al mismo tiempo que son cautelosos sobre para reanudar las actividades comunales y las visitas en los centros de atención a largo plazo.
Con nuevas variantes de covid circulando y un número significativo de empleados y visitantes potenciales aún sin vacunar, “estamos recomendando un enfoque mesurado y escalonado”, dijo la doctora Swati Gaur, presidenta del comité asesor sobre infecciones de AMDA, la sociedad de cuidados médicos de largo plazo.
Las instalaciones que reabran a los miembros de la familia deben hacerlo “con cuidado”, agregó, programando visitas, examinando a los visitantes para detectar síntomas e idealmente solicitando una prueba de covid negativa antes; limitando el número de visitantes en un mismo momento; y enviándolos a sitios designados para visitantes, no a las habitaciones de los residentes. También, por supuesto, requiriendo el uso de máscaras faciales y guantes, entre otras precauciones.
Nadie quiere que los brotes de covid reaparezcan en los centros de atención a largo plazo, dijo Gaur, los lugares en donde ya se han registrado casi 173,000 muertes relacionadas con covid, aproximadamente el .
Los CMS ordenaron a los hogares que cerraran hace casi un año, el 13 de marzo, cuando la pandemia de coronavirus se aceleró y los CDC dijeron que nadie, excepto los familiares que realizaban visitas al final de la vida, debían ingresar. En septiembre, las permitieron visitas al aire libre, siempre y cuando se implementara el distanciamiento físico, y las visitas en interiores, siempre que una instalación estuviera libre de covid durante 14 días y la tasa de positividad para los casos de covid en la comunidad circundante fuera inferior al 10%.
Las recomendaciones federales aplican a los hogares de adultos mayores. Los estados regulan los centros de vida asistida y otras instalaciones de cuidado colectivo, pero tienden a seguir el ejemplo de los CDC. En la práctica, los centros de atención a largo plazo varían considerablemente en la forma en que implementan las políticas recomendadas.
Además, las autoridades federales recomendaron que los familiares tuvieran visitas de “atención compasiva” cuando un residente está emocionalmente angustiado, sufre la pérdida de amigos o familiares, pierde peso o se adapta mal a la reciente pérdida del apoyo familiar.
Pero muchos hogares continúan negando estas visitas, y la aplicación debe fortalecerse, observó AARP en su carta.
Melody Taylor Stark dijo que su solicitud de una visita de atención compasiva con su esposo, Bill Stark, fue denegada en octubre, cuando su insuficiencia cardíaca congestiva empeoró. Bill, de 84 años, residente de Huntington Drive Health and Rehabilitation en Arcadia, California por cinco años, fue hospitalizado posteriormente con neumonía. Stark dijo que solo se le permitió una visita de 15 minutos con el 17 de noviembre, después que regresó a Huntington, la última vez que vio a Bill antes de su muerte el 22 de noviembre. El administrador de Huntington Drive no respondió a una solicitud de comentarios.
La , de la cual Stark es miembro, solicita que cada residente de atención a largo plazo pueda designar uno o dos cuidadores esenciales que puedan entrar y salir de las instalaciones con regularidad para brindar atención práctica a sus seres queridos, como lo hacían antes de la pandemia.
A medida que se acerca el aniversario de los cierres, la coalición ha organizado envíos masivos de correos electrónicos y campañas de envío de cartas a las autoridades federales y estatales, una campaña itinerante de letreros en el césped en más de una docena de estados, y reuniones en varias capitales estatales. El eslogan de la campaña: El aislamiento también mata.
Mikko Cook, de 49 años, de Ventura, California, es una de las cofundadoras del grupo. Su padre, Ron Von Ronne, de 77 años, tiene Alzheimer en etapa avanzada y vive en un hogar de 200 camas en Albany, Nueva York. Antes de la pandemia, el hermano de Cook lo visitaba casi todos los días.
“El lugar no tenía suficiente personal y cuando familiares iban a cuidarlo, las sábanas de mi padre estaban sucias. No se había duchado. El baño nunca estaba limpio. Pero ellos se encargaban”, dijo Cook.
Desde las cuarentenas, Von Ronne pasó más de tres meses sin ver ni hablar con miembros de la familia. Durante el año pasado, casi dejó de comunicarse, fue agredido por un residente y perdió casi todas sus pertenencias, que fueron extraviadas o robadas, dijo Cook. Desde entonces, Von Ronne ha tenido dos visitas al aire libre con familiares y tres visitas breves a casas de familiares, en Navidad y en enero y febrero.
Mary Daniel, de 58 años, fundó otro grupo activista, , después de conseguir un trabajo de medio tiempo en julio en el centro de vida asistida de su esposo en Jacksonville, Florida, la única forma en que podía verlo. Steve Daniel, de 67 años, tiene Alzheimer de inicio temprano y Mary lo visitaba todas las noches antes de la pandemia.
Después que su historia se volviera viral, Daniel creó grupos de Facebook en todos los estados para los cuidadores que querían más acceso a sus seres queridos. Ahora, los capítulos de Caregivers for Compromise en Connecticut, Florida, Illinois, Kentucky, Carolina del Norte, Nueva York, Pensilvania, Tennessee, Texas y West Virginia están activos en la campaña “El aislamiento también mata”.
“Nos estamos impacientando: la calidad de vida de nuestros seres queridos se deteriora todos los días. Mi marido ha sido vacunado y quiere salir a la calle y sentir la luz del sol en la cara. Es hora de volver a abrir y dejarlo vivir el tiempo que le quede con libertad “, dijo Daniel. “No se puede proteger a personas como él para siempre, de todo”.
║┌┴╧│╘╣╧═Ї News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFтАФan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/aging/por-el-bienestar-de-los-abuelos-buscan-reabrir-hogares-de-adultos-mayores/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1272825&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Pero al anunciar la evacuación sin precedentes de los 83 pacientes restantes de Magnolia, la segunda semana de abril, el doctor Cameron Kaiser, oficial de salud del condado de Riverside, enfocó en el personal del centro porque sólo uno de sus 13 asistentes de enfermería había acudido al trabajo.
Todos los trabajadores de salud en la era del COVID-19 son héroes, expresó Kaiser, pero “parte de ese heroísmo es mantenerse en su puesto”. La junta de licencias del estado puede determinar que el absentismo en Magnolia, donde 34 pacientes y 16 empleados han dado positivo para el virus, “puede ser calificado de abandono”, según dijo a periodistas.
Los empleados de Magnolia enfrentan ahora no sólo la incertidumbre laboral, sino el estigma de que se les relacione con el centro y sus faltas. Pero los problemas que llevaron al absentismo laboral no son exclusivos de Magnolia y reflejan la posición cada vez más ingrata de los trabajadores de estas residencias.
La epidemia de COVID-19 ha resaltado las profundas debilidades de la industria que atiende a las personas mayores y más frágiles de la nación, como la crónica falta de personal, los bajos salarios y la incapacidad de controlar los brotes infecciosos. Para instituciones en dificultades como Magnolia, una pandemia hizo casi imposible un trabajo ya difícil.
El nuevo coronavirus se ha propagado como un incendio por residencias de adultos mayores en estados como , , Nueva Jersey y .╠¤ han sido relacionadas con los brotes de COVID-19 en estas residencias y en centros de cuidados a largo plazo, según informó la agencia de noticias Associated Press.
Las residencias peor calificadas han estado entre las más susceptibles a los efectos del virus. Por ejemplo, de Los Angeles Times encontró que el 89% de las residencias del condado de Los Ángeles que sufrieron brotes de COVID-19 habían sido penalizadas en el pasado por su mal control de infecciones.
Magnolia estaba en de la nación con las peores faltas contra la salud y la seguridad. Cuenta con una calificación de Medicare de dos estrellas (el máximo es cinco) тАФpor debajo del promedioтАФ con de citaciones por faltas de salud.
Sin embargo, los datos de los brotes en todo el país presentan un panorama más complejo. Además de las residencias de adultos mayores con malos antecedentes, el virus ha devastado centros de cinco estrellas, lo que da a entender vulnerabilidades inherentes, independientemente de las calificaciones de calidad.
El condado de Los Ángeles ha publicado una lista de residencias con al menos un caso de COVID-19. De los 68 centros que se pueden buscar a través de la de Medicare, 29 tenían clasificaciones pobres o por debajo de la media, mientras que 15 estaban por encima de la media o eran excelentes.
El riesgo de vivir en una residencia de personas mayores durante la pandemia llevó a la directora de salud pública del condado de Los Ángeles, la doctora Barbara Ferrer, a recomendar que los familiares consideraran de estos centros.
Los residentes son mayores, con sistemas inmunológicos más débiles, y tienden a tener condiciones de salud crónicas que también los hacen más susceptibles a infecciones y complicaciones. El personal se mueve libremente por las instalaciones y regresa a sus casas y vecindarios, aumentando el potencial de contaminación cruzada.
Las residencias de adultos mayores se han esforzado durante décadas para cumplir con los requisitos federales de control de infecciones, que a partir de noviembre les exigía contar con especialistas en prevención de infecciones, explicó Karen Hoffmann, ex presidenta de la Asociación de Profesionales en Control de Infecciones y Epidemiología.
El 16 de abril, el condado de Riverside tenía , con 2,105 casos confirmados, al menos 80 de ellos relacionados con el ╠¤y el cercano╠¤, un centro de alta calificación, que todavía estaba en funcionamiento.
En respuesta a la evacuación, funcionarios del condado de Riverside comenzaron a desplegar equipos de apoyo en toda la región para visitar las residencias y los centros de atención a largo plazo a partir del lunes 20. Los equipos tratan de minimizar temores y rumores entre el personal con apoyo, educación y la distribución de más equipos de protección como mascarillas, anteojos y guantes, para evitar otra evacuación, explicó el condado.
Kaiser dijo que los funcionarios locales habían previsto una oleada de casos en hospitales, no en estas residencias.
“Resulta que los centros de cuidados subagudos que se ocupan de las personas más vulnerables a COVID-19 son los que sufren el mayor impacto”, escribió Kaiser en un correo electrónico. “Y algunas de estas residencias funcionan con tal precariedad, ya sea de personal o de equipo, que tenemos que apuntalarlas a toda prisa”.

Gary Glaser, asistente de enfermería de 69 años y empleado de Magnolia, había estado enfermo la semana en que el personal no se presentó por lo que no figuró entre los empleados que cometieron absentismo laboral. Pero dijo que sus compañeros no tenían la culpa.
Junto a la residencia, el día después de la evacuación, Glaser explicó que los cheques de Magnolia habían rebotado al menos cinco veces este año.
“Es un problema de dinero”, aseguró Glaser, que había hecho un viaje de dos horas en autobús para venir a la residencia en lo que fue un intento fallido por recoger un cheque en el centro que estaba cerrado. “No voy a venir a trabajar todos los días si no me pagan”.
Rechazó la crítica de Kaiser hacia el personal, diciendo que se habría arreglado con mejores salarios. “No puedes ganar $10, $11 ó $12 por hora y luego irte a casa y pagar un apartamento de $900”, señaló Glaser, que gana $13,50 por hora después de haber estado trabajando en el centro por cuatro años. “Eso no va a funcionar”.
Otra empleada, que prefirió no dar su nombre, dijo que conocía a 12 empleados que habían recibido cheques que rebotaron.
“Es un incumplimiento de los deberes del empleador”, señaló Kezia Scales, de PHI, una organización de investigación y abogacía sin fines de lucro de la ciudad de Nueva York. “Esta ya es una fuerza laboral de bajos ingresos, por lo que estos cheques son importantes”.
Los dueños y gerentes de la compañía no respondieron a múltiples llamadas y correos electrónicos. Una mujer que respondió al teléfono que aparece en la página web de la residencia cortó cuando la reportera preguntó sobre los cheques sin fondos con un “no hay comentarios en este momento, y lamento que hable usted por ahí con cualquiera”, y colgó.
Los asistentes de enfermería тАФel colectivo al que Kaiser criticó en sus comentariosтАФ ganan un y un ingreso medio anual de $22,000, según un informe de PHI de 2019, que indica que tienen tres veces más probabilidades de lesionarse en el trabajo que el empleado medio estadounidense.
A las residencias les suele faltar personal, y la pandemia ha reducido aún más esa fuerza laboral debido a la enfermedad, la necesidad de autocuarentena, la falta de cuidado infantil y otras presiones. Los asistentes de enfermería son fáciles de usar como chivos expiatorios cuando las cosas van mal, indicó Scales.
“Están aterrorizados, con razón, de poder infectarse y contagiar a sus residentes y a sus propias familias”, explicó Scales. “Y se enfrentan a la posibilidad de ser los protagonistas en la próxima noticia impactante sobre un brote en una residencia de mayores, algo aterrador”.
Muchos de los trabajadores tienen la vocación de ayudar a los mayores y a los enfermos, pero “es difícil para las madres solteras”, indicó Sherry Martínez, una asistente de enfermería de 37 años, en Salinas, California. Martínez tiene una hija de 7 años, cuya cuidadora tiene más de 70, y le preocupa que Martínez pueda exponerla al virus.
“Nos duele el alma porque nacimos para hacer esto”, expresó Martínez, que es la representante del Sindicato Internacional de Empleados de Servicios (SEIU) en su trabajo.
Asistentes de enfermería, nutricionistas y personal de limpieza que trabajan en residencias están tan expuestos como otros trabajadores de primera línea, dijo , presidenta de SEIU Local 2015, que representa a 20,000 trabajadores de residencias en California. “A diferencia de otros trabajadores de la salud como doctores o enfermeras, este segmento de la fuerza laboral está muy mal pago”.
Esta historia de╠¤╠¤se publicó primero en╠¤, un servicio de la╠¤.
║┌┴╧│╘╣╧═Ї News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFтАФan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/health-industry/duele-el-alma-la-lucha-de-los-trabajadores-en-residencias-de-adultos-mayores/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1090265&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Los votantes se han quejado con frecuencia que el debate ha sido confuso y difícil de seguir. El foco de atención hasta ahora se ha centrado en si el país debe hacer la transición a un programa de Medicare para Todos que garantizaría la cobertura a todos los residentes de los Estados Unidos, y resultaría en impuestos más altos para la mayoría. Pero el debate sobre la salud es más que eso.
La campaña ya está viviendo momentos clave: las asambleas electorales en Iowa el 3 de febrero, las primarias en New Hampshire el 11, la votación en Nevada y Carolina del Sur a finales de mes. Para el 3 de marzo, el Súper Martes, los demócratas habrán elegido un tercio de todos los delegados.
Lo que sigue son seis cosas a tener en cuenta en la frenética carrera de las primarias:
Cobertura o sistema universal, Medicare para Todos y el pago único no son lo mismo.
╠¤La cobertura universal es cualquier método que proporcione seguro médico a los residentes de un país. Se puede establecer de diferentes maneras: a través de programas públicos, privados o una combinación de ambos.
En el sistema de pagador único una entidad, generalmente, pero no siempre, el gobierno, paga por los servicios de salud. El pago único no es lo mismo que la medicina socializada. Esta última generalmente se refiere a un sistema en el que el gobierno paga todas las facturas, es dueño de las instalaciones y emplea a los profesionales de salud. En un sistema de pago único, como Medicare en los Estados Unidos, a las facturas las paga el gobierno, pero el servicio sigue estando mayormente en manos privadas.
Medicare para Todos es una propuesta desarrollada a finales de los años 80. Basándose en la popularidad del programa Medicare para las personas mayores, la idea era extenderlo a toda la población. Sin embargo, dado que los son inferiores a los de muchos seguros privados, las últimas versiones de Medicare para Todos crearían un programa completamente nuevo, y muy generoso, para todos los estadounidenses.
Los votantes están más preocupados por los costos de salud que por la cobertura en sí.
Mientras los demócratas luchan por la mejor manera de asegurar a más personas, la mayoría de los estadounidenses ya tienen cobertura y están mucho más preocupados por el costo. Una entre votantes de tres estados con elecciones tempranas тАФIowa, Carolina del Sur y New HampshireтАФ encontró que les preocupa más el dinero que tienen que pagar de su bolsillo que la cobertura en sí.
Son los precios, estúpido.
Hay una buena razón para que los votantes se preocupen cuando se les pide pagar por servicios médicos. El gasto en salud de los Estados Unidos es dramáticamente más alto que el de otras naciones industrializadas. En 2016, el país que el siguiente país con mayores gastos, Suiza. El gasto general en salud del país es de otras naciones occidentales.
Pero eso no se debe a que los estadounidenses usen más servicios de salud que los ciudadanos de otras naciones desarrolladas. Simplemente pagamos más por los servicios que usamos. En otras palabras, como bromeó en su día el economista Uwe Reinhardt en el título de un artículo académico publicado en 2003, Una investigación posterior confirmó que
Las compañías farmacéuticas y las aseguradoras no son las únicas responsables de los precios altos.
Al escuchar muchos de los mensajes de los candidatos, puede parecer que las farmacéuticas y las aseguradoras son responsables de la mayoría, o de todos los altos gastos de salud en los Estados Unidos
“Los gigantescos grupos de presión de las farmacéuticas y las aseguradoras han gastado miles de millones de dólares en las últimas décadas para asegurar que sus beneficios se antepongan a la salud del pueblo estadounidense”, asegura el senador Bernie Sanders en su “Debemos derrotarlos, unidos”.
Sin embargo, la mayor parte del gasto de las aseguradoras es en Y algunas de sus prácticas son mucho más duras para los pacientes que los altos precios que cobran las farmacéuticas, o los costos administrativos añadidos por las aseguradoras.
Las empresas de Wall Street que han comprado grupos médicos están ayudando a bloquear una solución legislativa a las “facturas sorpresa”; el pago, a menudo enorme, que enfrentan los pacientes que, sin querer, reciben atención fuera de la red de proveedores de su plan. Y aparecen en los medios de comunicación al demandar a sus pacientes por facturas que casi nadie puede pagar.
Los demócratas y los republicanos tienen puntos de vista muy diferentes sobre cómo reparar el tema de salud.
Cuando el tema de salud en la elección presidencial recibe cobertura periodística, la historia se centra en los desacuerdos entre los demócratas. Algunos quieren Medicare para Todos, mientras otros presionan por un cambio menos radical, a menudo descrito como “opción pública” que permitiría, pero no requeriría, que las personas compraran un plan de salud del gobierno.
Sin embargo, hay divisiones mucho más profundas entre demócratas y republicanos. Entre los demócratas, casi todos apoyan que el gobierno juegue un papel más importante en la atención médica; aunque no se ponen de acuerdo sobre lo grande que debe ser ese papel. Los republicanos, en general, quieren ver menos gobierno y más fuerzas de mercado. La administración Trump ya ha implementado o para disminuir la regulación de los seguros privados y se plantea permitir que los estados limiten sus gastos en programas de Medicaid.
Y la mayor diferencia de todas en la próxima campaña es que la administración Trump y un grupo de estados liderados por el Partido Republicano desafían en corte, una vez más, la totalidad de la Ley de Cuidado de Salud a Bajo Precio (ACA), argumentando que es inconstitucional ya que la ley fiscal de 2017 derogó la obligatoriedad de pagar una multa por no tener cobertura de salud.
La Corte Suprema ha optado por no decidir el caso a tiempo para las elecciones de 2020, pero es probable que siga siendo un tema crucial en la campaña.
Hay importantes cuestiones de salud más allá de la cobertura y los costos del seguro.
Si bien Medicare para Todos y los precios de los medicamentos han dominado el debate político del año pasado, otras críticas cuestiones de salud han recibido mucha menos atención.
Algunos candidatos han hablado de la , que se convertirá en una necesidad cada vez mayor a medida que los “baby boomers” (los nacidos después de la Segunda Guerra Mundial) engrosen las filas de los “más mayores”. Algunos han abordado temas de , una crisis permanente de salud pública. Y unos pocos han esbozado planes para las necesidades de los estadounidenses en y de los .
║┌┴╧│╘╣╧═Ї News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFтАФan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/aging/elecciones-2020-guia-para-seguir-el-debate-de-salud/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1048375&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>El cirujano de un hospital universitario de Boston resaltó las posibles complicaciones. Karen McHenry, la hija de Bob, recuerda haber sentido que no había más remedio que decir “adelante”.
Con pesar, es una escena que, desde entonces, ha reproducido en su mente cientos de veces.
En la mesa de operaciones, Bob McHenry tuvo un derrame cerebral. Durante varios días estuvo en coma. Cuando se despertó, no podía tragar ni hablar y tenía un deterioro cognitivo significativo. La demencia vascular y un mayor deterioro físico siguieron, hasta la muerte del paciente cinco años después.
Antes de la cirugía de su padre, en octubre de 2012, “no hubo una discusión amplia sobre cómo sería su vida si las cosas no salían bien”, dijo Karen McHenry, de 49 años, quien escribe sobre el cuidado de los padres mayores. “Ni siquiera pudimos imaginar lo que terminó pasando”.
Es una queja común: los cirujanos no ayudan a los mayores y a sus familias a comprender el impacto de la cirugía en términos que las personas puedan entender; a pesar que los pacientes mayores enfrentan un mayor riesgo de complicaciones posteriores. Tampoco se involucran rutinariamente en una “toma de decisiones compartida”, que implica descubrir qué es lo más importante para los pacientes, y discutir el posible efecto de la operación en sus vidas antes de establecer una guía para el tratamiento.
Resulta que los pacientes mayores a menudo tienen prioridades diferentes que los más jóvenes. Más que la longevidad, en muchos casos, valoran su capacidad de vivir de manera independiente, y pasar tiempo de calidad con sus seres queridos explica el doctor Clifford Ko, profesor de cirugía en la Escuela de Medicina David Geffen de la Universidad de California, Los Angeles (UCLA).
Ahora, el American College of Surgeons ha aprobado destinados a mejorar la atención quirúrgica de los adultos mayores. Todos los pacientes de edad avanzada deben tener la oportunidad de discutir sus objetivos de salud y las metas de la cirugía, así como sus expectativas para su recuperación y su calidad de vida después.
Los cirujanos deben revisar con anticipación las instrucciones del paciente (la atención que desean en caso que una crisis médica ponga en peligro la vida) u ofrecer a los pacientes sin estos documentos la oportunidad de completarlos. Los que están autorizados para tomar decisiones y actuar en nombre de un paciente deben figurar en el registro médico.
Si se espera una estadía en cuidados intensivos después de la cirugía, debe aclararse, junto con las instrucciones del paciente, si se utilizarán, por ejemplo, sondas de alimentación, diálisis, transfusiones de sangre, reanimación cardiopulmonar o ventilación mecánica.
Esto está muy lejos de cómo suele funcionar el “consentimiento informado”. En general, los cirujanos explican a un paciente mayor el problema físico, cómo la cirugía lo puede corregir y qué complicaciones son posibles, respaldándose en estudios científicos.
“Lo que no preguntamos es: ┬┐Qué significa vivir bien para ti? ┬┐Qué esperas poder hacer el próximo año? ┬┐Y qué debo saber sobre yo, como médica, para brindarte una buena atención?”, señaló la doctora Ronnie Rosenthal, profesora de Cirugía y Geriatría en la Escuela de Medicina de Yale y colíder de la Coalition for Quality in Geriatric Surgery Project.

Rosenthal comenta sobre un paciente de 82 años con cáncer rectal en etapa inicial. El hombre había sufrido un derrame cerebral 18 meses antes, y tenía dificultades para caminar y tragar. Vivía con su esposa, quien tenía insuficiencia cardíaca congestiva, y había sido hospitalizado con neumonía tres veces desde su accidente cerebrovascular.
Rosenthal le explicó a este paciente que, si ella lo operaba para extirpar el cáncer, podría pasar a la unidad de cuidados intensivos con una máquina de respiración y luego terminar en un centro de rehabilitación.
“No, no quiero eso; quiero estar en casa con mi esposa”, recordó Rosenthal.
El hombre rechazó la cirugía. Su esposa murió 18 meses después, y él vivió otros seis meses antes de sufrir un derrame cerebral fatal.
Los cirujanos pueden ayudar a guiar las discusiones que requieren una toma de decisiones compleja haciendo cinco preguntas, según la doctora Zara Cooper, profesora asociada de Cirugía en la Facultad de Medicina de Harvard:
┬┐Cómo afecta tu salud a tu vida cotidiana? Cuando piensas en tu salud, ┬┐qué es lo más importante para ti? ┬┐qué esperas obtener de esta operación? ┬┐qué condiciones o tratamientos de salud te preocupan más? y ┬┐qué habilidades o capacidades son tan importantes para ti que no te imagines vivir sin ellas?
Cooper recuerda a un hombre de 88 años gravemente herido en un accidente automovilístico que llegó a la sala de emergencias hace varios años.
“Cuando comenzamos a explicarle a su familia cómo sería su vida, que sería con una alta dependencia funcional y que ya no podría vivir de forma independiente, su esposa dijo que sería absolutamente devastador, especialmente si no podía esquiar. Ni siquiera imaginamos que esto estaba en el ámbito de lo que alguien de esta edad podría querer hacer”, comentó Cooper.
La familia decidió no buscar tratamiento y el paciente falleció.
A veces, los cirujanos tienen la percepción equivocada de que los pacientes mayores quieren seguir las recomendaciones, en lugar de participar en las decisiones médicas, dijo el doctor Clarence Braddock, profesor de medicina en la UCLA. En grupos focales, el 97% de las personas mayores dijeron: “Prefiero que mi médico me ofrezca opciones y me pida mi opinión”, según la que Braddock publicó en 2012.
Sin embargo, en otro en el que participaron adultos mayores, Braddock descubrió que los cirujanos ortopedistas casi nunca tomaron en cuenta el papel del paciente en la toma de decisiones (solo el 15% del tiempo) o evaluaban la comprensión del paciente sobre lo que implicaría la cirugía (12% del tiempo).
En la Universidad de Wisconsin-Madison, la doctora Margaret Schwarze, profesora asociada de cirugía vascular, ha desarrollado una herramienta llamada “” para ayudar a los cirujanos a comunicarse de manera más efectiva con pacientes mayores.
“La idea es contarle al paciente una historia en términos que puedan entender”, dijo Schwarze.
Por ejemplo, en lugar de citar estadísticas sobre el riesgo de neumonía o infección, un cirujano explica los dos escenarios: qué podría pasar si las cosas salen bien o mal. ┬┐Tendría dolor el paciente? ┬┐necesitaría cuidados de enfermería? ┬┐sería capaz de regresar a casa y volver a hacer las cosas que le gustaban? ┬┐ese paciente que acabará en la unidad de cuidados intensivos, sería capaz de caminar solo?
Se presenta una gama similar de posibilidades para una alternativa de tratamiento. Luego, el cirujano identifica los resultados más probables para la cirugía y la alternativa, según las circunstancias del paciente.
“Pasar por una operación importante cuando eres una persona mayor va a cambiar tu vida”, dijo Schwarze. “Nuestro objetivo es ayudar a esos pacientes mayores a imaginar cómo serían estos cambios”.
Debido a la experiencia de su padre, Karen McHenry fue cautelosa cuando su madre, Marjorie McHenry, se cayó y se rompió cinco costillas en el otoño de 2017. En el hospital, los médicos diagnosticaron un sangrado interno significativo, un pulmón colapsado, y recomendaron una cirugía pulmonar complicada.
“Esta vez, sabía qué preguntas hacer, pero aún era difícil obtener una respuesta útil de los cirujanos”, dijo Karen. “Tengo un recuerdo vívido del médico diciendo: тАШBueno, soy un cirujano increíble”. Y pensé: “Estoy segura que sí, pero mi madre tiene 88 años y es frágil. Y no veo cómo esto pueda terminar bien”.
Después de consultar con el equipo de cuidados paliativos del hospital y de una conversación sincera con su hija, Marjorie McHenry decidió no someterse a la cirugía. Casi tres años después, ella es mentalmente lúcida, se mueve con un andador y realiza muchas actividades en su residencia para adultos mayores.
“Nos arriesgamos a que mamá pudiera tener una vida más corta, pero con una mejor calidad de vida sin cirugía”, dijo Karen. “Y ganamos esa apuesta, después de haberla perdido con mi papá”.
║┌┴╧│╘╣╧═Ї News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFтАФan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/aging/la-charla-que-tienen-que-tener-los-adultos-mayores-con-sus-medicos-antes-de-una-cirugia/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=986106&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Estas personas, que viven en apartamentos independientes en una comunidad de alto nivel adquisitivo para adultos mayores cerca de Filadelfia, no mostraron síntomas de depresión. Tienen entre 70 y 80 años, y aseguran no tener la intención de acabar con sus vidas. Pero dicen que quieren poder tomar una “acción preventiva” antes que su salud decaiga debido, sobre todo, a la demencia.
Según expertos, cada vez más personas mayores piensan en la posibilidad del suicidio, a medida que la generación de baby boomers тАФlos nacidos después de la Segunda Guerra Mundial, conocidos por valorar la independencia y la autonomíaтАФ llega a una edad más avanzada, en un momento en que la medicina moderna puede prolongar la vida mucho más tiempo que antes.
El grupo se reunió hace unos meses con Dena Davis, profesora de bioética de Lehigh University, que defiende el “suicidio racional”: la idea de que el suicidio puede ser una decisión razonada, y no el resultado de problemas emocionales o psicológicos. Davis, de 72 años, ha dejado claro su deseo de poner fin a su vida en lugar de experimentar el lento declive de la demencia, como le ocurrió a su madre.
El concepto del suicidio racional es muy controversial. Va en contra de muchas normas sociales, convicciones religiosas y morales, y de los esfuerzos de los trabajadores de prevención del suicidio que sostienen que vale la pena salvar una vida.
“Mi preocupación a nivel social es que, si todos estamos de acuerdo en que suicidarse es una forma aceptable y apropiada de proceder, entonces se convierte en una norma social y se vuelve más fácil de realizar, más común”, dijo la doctora Yeates Conwell, psiquiatra especializada en geriatría de la Universidad de Rochester y una de las principales expertas en el suicidio de personas mayores. Según Conwell, esto es particularmente peligroso en el caso de los adultos mayores debido a las actitudes discriminatorias por la edad.
Como sociedad, tenemos la responsabilidad de cuidar a las personas a medida que envejecen, argumentó Conwell. Promover el suicidio racional “crea el riesgo de que las personas mayores se sientan obligadas a usar ese método en lugar de abogar por una mejor atención que aborde sus preocupaciones de otras maneras”.
Una investigación de Kaiser Health News en abril encontró que los estadounidenses mayores тАФal menos unos centenares por añoтАФ se suicidan mientras viven en centros de cuidado de largo plazo o al comenzar esa transición. Muchos de los casos reportados por KHN tuvieron que ver con depresión o enfermedad mental. Lo que no está claro es cuántos de estos suicidios son de personas que ejecutan lo que Davis llamaría una elección racional.
Los expertos en prevención del suicidio sostienen que, aunque es normal pensar en la muerte a medida que envejecemos, la idea del suicidio es señal de que las personas necesitan ayuda. Argumentan que todos los suicidios deben evitarse por la vía de la salud mental, y ayudando a las personas mayores a llevar una vida rica y satisfactoria.
Pero para Lois тАФla mujer de 86 años que organizó la reunión en FiladelfiaтАФ no todos los suicidios de estadounidenses mayores son tragedias. Viuda, sin hijos, Lois dijo que prefería acabar con su vida antes de deteriorarse lentamente, como le ocurrió a su madre después de romperse la cadera a los 90 años. (Lois pidió ser identificada sólo por su segundo nombre, dado lo delicado del tema). En los ocho años que lleva en su comunidad de retiro, Lois dijo haber conocido a otros residentes que piensan lo mismo sobre el suicidio. Pero debido al estigma, las conversaciones generalmente se mantienen en secreto.
Lois insistió en que el grupo se reuniera fuera de la comunidad, en Wegmans, justamente por la naturaleza “subversiva” del tema. Apoyar el suicidio racional, dijo, choca con el espíritu de su comunidad de retiro, donde los adultos mayores hacen la transición de apartamentos independientes a la vida asistida, y a un asilo, a medida que envejecen.
Los adultos mayores pagan mucho dinero para mudarse a esta bucólica comunidad, que incluye una piscina cubierta climatizada, una sala de conciertos y muchos acres de senderos. Se les garantiza vivienda, atención médica, compañía y comodidad por el resto de sus vidas.
“Estamos saboteando eso”, comentó Lois sobre su grupo. “Les decimos muchas gracias, pero eso no es lo que buscamos”.
Carolyn, miembro del grupo de 72 años que pidió que no se revelara su apellido, dijo que viven en un “lugar fabuloso” donde los residentes disfrutan de “mucha independencia”. Pero ella y su esposo, de 88 años, también quieren la libertad de determinar cómo morir. Ella es una enfermera jubilada cuyas ideas se moldearon durante la epidemia del VIH/SIDA. En la década de 1990, creó un programa que enviaba voluntarios a hospicios para trabajar con personas con SIDA, que en ese momento era una sentencia de muerte.
Contó que muchos pacientes guardaban drogas letales en un tocador o mesita de noche. Y le decían: “Cuando esté listo, eso es lo que voy a hacer”. Pero al empeorar su condición, les era imposible llevar a cabo su decisión.
“Vi a demasiada gente que planeaba tener ese final tranquilo y en paz que nunca les llegó. Las pastillas se perdieron y se les pasó el momento en que tenían los medios para acabar con sus propias vidas”, explicó.
Carolyn enfatizó que ella y su esposo no se sienten suicidas, ni tienen un plan específico para morir en una fecha determinada. Pero dijo que mientras su salud se lo permita, quiere conseguir un medicamento letal que le ofrezca la opción de un final en paz.
“Lo ideal sería tener a mano la píldora, el líquido o la inyección”, dijo y añadió que, como ex enfermera, le avergüenza no saber qué medicamento usar o cómo conseguirlo.
Recientemente, Maine se convirtió en el noveno estado en permitir la ayuda médica para morir, lo que permite a algunos pacientes obtener una receta para medicamentos letales. Sin embargo, ese método es solo para personas con una enfermedad terminal, mentalmente competentes, y cuya muerte se espera en un plazo de seis meses.
Los pacientes no elegibles tendrían que acceder a una “consulta clandestina” para obtener medicamentos letales, explicó el doctor Timothy Quill, médico de cuidados paliativos de la Escuela de medicina de la Universidad de Rochester. Quill se hizo famoso en los 90 por que le dio a una paciente de 45 años con leucemia somníferos para que pudiera poner fin a su vida. Dijo haber hecho lo mismo solo con otro paciente más.
Quill considera el suicidio como una opción para él mismo a medida que envejece. “Probablemente sería un caso clásico. Estoy acostumbrado a controlar mi vida”. Dijo que podría adaptarse a una situación en la que se volviera totalmente dependiente del cuidado de los demás, “pero me gustaría que esa fuera una elección, no una necesidad”.
El suicidio podría ser una opción tan racional como la decisión de terminar con una diálisis, después de lo cual el paciente muere normalmente en un plazo de dos semanas, señaló Quill. Pero añadió que cuando los pacientes mencionan el suicidio, se debería iniciar una conversación seria sobre lo que daría sentido a sus vidas y sus preferencias por la atención médica al final de la vida.
Los médicos no están capacitados para manejar las conversaciones sobre el suicidio racional, señaló la doctora Meera Balasubramaniam, psiquiatra geriátrica de la Escuela de Medicina de la Universidad de Nueva York quien . Dijo que sus ideas están “evolucionando” respecto a si el suicidio de adultos mayores, que no son enfermos terminales, puede ser una opción racional.
“Una escuela de pensamiento es que incluso mencionar la idea de que esto podría ser racional es discriminar por la edad”, dijo. “Es algo a considerar. Pero ignorarlo y no hablar de ello tampoco favorece a nuestros pacientes, que ya lo están hablando y debatiendo entre ellos”.
Balasubramaniam explicó que, en sus conversaciones con los pacientes, explora sus temores sobre el envejecimiento y la muerte, y trata de ofrecer esperanza y afirmar el valor de sus vidas.
Estas conversaciones son importantes porque “el equilibrio entre el deseo de morir y el deseo de vivir es dinámico y cambia frecuentemente, de un momento a otro, de una semana a otra”, dijo Conwell, el experto en prevención del suicidio.
Carolyn, quien tiene tres hijos y cuatro nietos, dijo que las conversaciones sobre el suicidio a menudo se mantienen en secreto por temor a involucrar a un miembro de la familia en un acto que podría ser criminal. Los adultos mayores tampoco quieren meter en problemas a su comunidad de jubilados.
En algunos de los casos reportados por KHN, los centros para adultos mayores han enfrentado multas federales de hasta decenas de miles de dólares por no prevenir los suicidios.
También hay “una atmósfera de silencio en nuestra cultura”, indicó Carolyn. “No querer lidiar con el juicio de los demás, o no querer ofender a alguien por sus creencias, hace que sea difícil tener conversaciones abiertas”.
Carolyn dijo que cuando ella y sus vecinos se conocieron en el café, se sintió reconfortada al romper el tabú.
“Lo más maravilloso de todo fue estar alrededor de una mesa con gente con la que podía hablar del tema, y darme cuenta de que no estamos solos”, apuntó Carolyn. “Compartir nuestros miedos sobre si decidimos usar algo, y no funciona, y te quedas en coma o incapacitada”.
Las personas que intentan suicidarse y sobreviven podrían terminar en un hospital psiquiátrico “con gente vigilándote todo el tiempo, todo lo contrario de lo que estás tratando de lograr”, anotó Quill.
En la reunión, muchas preguntas tenían un sentido práctico, contó Lois.
“Sólo tenemos una oportunidad”, dijo. “Y todos quieren saber qué hacer”.
Davis dijo que no tenía respuestas prácticas. Ella es experta en ética, no en cómo suicidarse.
Investigaciones de opinión pública han mostrado cambios de opinión entre los médicos y el público en general sobre la aceleración de la muerte. A nivel nacional, el 72% de los estadounidenses cree que la ley debería permitir a los médicos poner fin a la vida de un paciente terminal si el paciente y su familia lo solicitan, según una .
Lois dijo que las actitudes sociales comienzan a cambiar con respecto al suicidio racional, algo que ve como el resultado de un movimiento hacia la autonomía del paciente. Davis dijo que le gustaría ver encuestas sobre cuánta gente comparte esa opinión en todo el país.
“Me parece que debe haber un montón de personas en los Estados Unidos que piensa como yo”, señaló Davis. “Nuestras creencias no se respetan. Nadie dice: “Bien, ┬┐cómo respetamos y facilitamos las creencias de alguien que quiere suicidarse antes de sufrir demencia?”.
Si tu o alguien que tú conoces habla sobre la posibilidad de suicidarse, llama a la National Suicide Prevention Lifeline al 1-888-628-9454, o utiliza el , ambos disponibles las 24 horas del día, los siete días de la semana.
╠¤Las personas de 60 años y mayores pueden llamar a ╠¤ las 24 horas al 800-971-0016. El IOA también hace llamadas a los adultos mayores que viven solos.
║┌┴╧│╘╣╧═Ї News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFтАФan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/aging/en-secreto-adultos-mayores-hablan-del-suicidio-racional/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=974629&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Investigadores utilizaron datos demográficos y de ingresos para proyectar estimaciones de una parte de la población de personas mayores, aquellas que tendrán 75 años o más en 2029, con foco en la franja de ingresos medios: actualmente de $25,001 a $ 74,298 por año para personas de 75 a 84.
El pronóstico no es bueno para ese grupo debido a los costos crecientes de la vivienda y la atención médica. Los analistas estimaron que la cantidad de adultos mayores con ingresos medios en el país casi se duplicará: de 7,9 millones hoy, a 14,4 millones en 2029. Constituirán la mayor proporción de adultos mayores, con un 43%.
Para 2029, más de la mitad de las personas mayores de ingresos medios tendrán recursos financieros anuales de $60,000 o menos, incluso si se incluye el valor agregado que tengan sus propiedades. Las proyecciones estiman que, en 10 años, el costo promedio anual de la vida asistida y los gastos médicos será de $62,000, lo que significa que la mayoría de los adultos mayores de ingresos medios no podrán afrontar este gasto.
Según Beth Burnham Mace, una de las autoras del estudio, los adultos mayores de ingresos medios son un grupo que a menudo se pasa por alto cuando los legisladores piensan sobre la vivienda y el cuidado de los estadounidenses de edad avanzada.
“Han cuidado al grupo de bajos ingresos con subsidios fiscales, y el de ingresos altos es en gran medida autosuficiente. Pero los adultos mayores de ingresos medios han sido ignorados”, dijo Mace, quien es economista jefe del National Investment Center for Seniors Housing and Care, un grupo de investigación sin fines de lucro.
Los autores del estudio dijeron que probablemente están subestimando la magnitud del problema que se avecina. Proyectaron gastos médicos de bolsillo de solo $5,000 al año para las personas mayores.
Deborah Carr, presidenta del Departamento de Sociología de la Universidad de Boston y experta en envejecimiento, señaló que hoy en día los estadounidenses “pueden vivir más que en el pasado debido a la tecnología médica”. Pero Carr, quien no participó del estudio, agregó que la desventaja es que “si viven por años con demencia o problemas de movilidad, entonces tienen que pagar por la atención médica por más tiempo, por los años adicionales que viven”.
De hecho, los investigadores proyectaron que el 60% de los adultos mayores de ingresos medios tendrán limitaciones de movilidad, mientras que el 20% se considerará como de “grandes necesidades”, lo que significa que tendrán tres o más enfermedades crónicas y una o más limitaciones en las actividades de la vida diaria, como bañarse o vestirse. El 8% tendrá alguna forma de deterioro cognitivo.
Las personas mayores que viven con limitaciones de movilidad, condiciones crónicas o deterioro cognitivo tienen más probabilidades de necesitar atención y apoyo, como la que ofrece un centro de vida asistida.
Pero eso no es una realidad para muchos.
En su al estudio de Health Affairs, Jennifer Molinsky, investigadora principal en el Joint Center for Housing Studies de la Universidad de Harvard, abordó las necesidades de las personas mayores que deciden quedarse en casa a medida que envejecen en lugar de ir a un hogar. Molinsky dijo que estos estadounidenses mayores enfrentan un conjunto diferente de desafíos.
“Uno de los desafíos es que la mayoría de las personas no viven en ciudades”, dijo Molinsky en una entrevista. “Y la mayoría de las casas en estas áreas son casas unifamiliares separadas. La infraestructura no está preparada para una caminata segura, por lo que tiene que conducir. Las personas a menudo dejan de conducir a medida que envejecen. Así que es difícil que se pueda proveer servicios a estas personas en esas áreas”.
Molinsky apuntó que otros temas a considerar son hacer que los hogares sean más accesibles al agregar rampas para sillas de ruedas o apoyabrazos en la ducha, y el costo de estas remodelaciones.
La otra advertencia del estudio: si bien los cónyuges y las hijas de mediana edad han proporcionado históricamente la mayor parte de la atención a las personas mayores, es una opción menos probable en el futuro debido a los cambios en los patrones de matrimonio, las tasas de natalidad más bajas y el número creciente de hijos adultos que viven lejos de sus padres. Algunas personas mayores necesitarán buscar cuidado pago.
El estudio sugiere que los legisladores podrían ampliar los beneficios de Medicare para incluir el acceso a una gama más amplia de servicios de apoyo, o crear un nuevo beneficio, “Medicare Parte E”, que financie la atención a largo plazo. Sin embargo, otros intentos de establecer un programa de este tipo han encontrado resistencia entre los legisladores debido al costo.
Si bien Medicaid es el principal pagador de la atención a largo plazo en hogares de adultos mayores, en este momento el programa está disponible solo para personas mayores de bajos ingresos. Los adultos mayores pueden ser elegibles si se empobrecen, es decir reducen sus ingresos. Sin embargo, los legisladores también podrían ampliar los requisitos de elegibilidad de ingresos de Medicaid o las opciones para incluir la atención domiciliaria para las personas con ingresos más altos.
Algunas personas mayores ya están recurriendo a soluciones creativas para hacer frente a su creciente necesidad de viviendas asequibles.
Carr dijo que una de las opciones innovadoras que ha visto es , un programa comunitario que permite a las personas mayores quedarse en sus hogares, pero tener acceso a servicios de apoyo generales, como reparaciones, transporte, atención médica e incluso actividades sociales.
La vivienda compartida, donde las personas mayores comparten una residencia, como en el clásico programa de televisión, “Golden Girls”, es otra solución, dijo Carr.
Mace dijo que espera que el estudio genere más conversaciones entre los sectores público y privado para obtener ideas creativas que aborden el problema de albergar al creciente número de estadounidenses que cumplirán 75 años o más en la próxima década.
Su consejo tanto para los adultos mayores como para sus hijos es que discutan abiertamente el tema.
“Es una buena idea sentarse y hablar sobre los planes que tengan”, dijo Mace. “Conversar sobre qué son los activos financieros y las opciones de vivienda. Es un tema duro pero digno de abordar porque ayuda a evitar que tanto los hijos como los padres se encuentren en situaciones difíciles en el futuro”.
║┌┴╧│╘╣╧═Ї News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFтАФan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/aging/en-10-anos-adultos-mayores-de-clase-media-no-podran-pagar-por-atencion-medica-y-vivienda/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=949362&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Por eso, al día siguiente, Gloria, de 73, le pidió a una amiga que fuera a pasear con Arthur por unas horas para poder tomar una siesta. Por suerte no necesitó llamar al asistente de salud en el hogar que viene a su casa dos veces por semana.
El precio de esa ayuda no es barato: la tarifa actual en el área de la bahía de San Francisco oscila entre $25 y $35 la hora. Gloria Brown estima que se ha gastado unos $72,000 en asistentes de salud, medicamentos y suministros médicos desde que su esposo fue diagnosticado hace cuatro años.
“El costo puede ser abrumador”, dijo el legislador estatal Jim Patterson, (republicano de Fresno), autor de un que daría a los familiares que cuidan seres queridos en California un crédito fiscal de hasta $5,000 anuales para ayudar con los gastos.
de AARP de 2016 encontró que el cuidador promedio gasta $6,954 al año para cuidar a un familiar. Los gastos van desde $7 por toallitas médicas hasta decenas de miles de dólares para reacondicionar una casa modificando el baño o las escaleras para que sean más accesibles, o para contratar ayuda externa.
AARP, una organización de cabildeo para personas mayores de 50 años, está apoyando proyectos de ley similares este año en al menos otras siete legislaturas estatales, dijo Elaine Ryan, vicepresidenta del grupo. Arizona, Illinois, Nebraska, Nueva Jersey, Nueva York, Rhode Island y Wisconsin están considerando algún tipo de legislación, y AARP espera que también se presenten medidas en Florida, Massachusetts y Ohio.
En Wisconsin, dos republicanos y dos demócratas son los patrocinadores de la medida de crédito fiscal de ese estado.
“Necesitamos hablar sobre cuál es la mejor manera de ayudar a las personas en su hogar y satisfacer sus necesidades”, expresó la representante estatal Debra Kolste, demócrata, quien explicó que todo el mundo conoce a alguien que está al cuidado de un miembro de su familia. Kolste espera que la medida sea aprobada por la legislatura republicana para que el gobernador demócrata de Wisconsin la convierta en ley.
aprobó un crédito fiscal estatal en 2017 específicamente para los cuidadores de veteranos de guerra heridos. Sin embargo, medidas similares en otros estados han fracasado, incluyendo el año pasado y Mississippi y Virginia este año.
A nivel federal, los que habrían creado un crédito fiscal de hasta $3,000 nunca consiguieron salir de los comités del Congreso el año pasado.
“Cuando voy a Billings, Montana, o a Mississippi, la gente me habla del crédito fiscal para el cuidador como algo necesario”, dijo Ryan. “Todo lo que piden es un poco de ayuda financiera para sufragar estos gastos”.
Brown y otros cuidadores afirmaron que un crédito fiscal sería un alivio enorme para los aproximadamente de familiares cuidadores en California que ayudan a un ser querido con una afección de salud crónica, incapacitante o grave. A nivel nacional, AARP estima que hay alrededor de 40 millones de personas que cuidan a un miembro de su familia.
Los Brown, que han estado casados 51 años y viven en San Mateo, California, cuentan con una buena cobertura médica, pero, como gran parte de los adultos mayores, viven de un ingreso fijo.
A medida que la enfermedad de su esposo avance, Gloria Brown sabe que los gastos aumentarán. Por ejemplo, quiere instalar barras de apoyo en el baño para evitar que su esposo se caiga, y anticipa que necesitará más ayuda profesional.
“Creo que estamos entrando en esa etapa en la que voy a ver cómo se gasta el dinero para ayudarle a que las cosas le resulten más fáciles en casa y más cómodas”, explicó Brown. “Es un gasto que no había previsto”.
El cuidado a largo plazo ha surgido como uno de los temas de importancia en el Capitolio de California este año, con propuestas que van desde nombrar a un “Zar de los Mayores” hasta financiar un nuevo en efectivo para servicios de cuidados de larga duración. En su discurso sobre la situación en el estado, en febrero, el gobernador Gavin Newsom pidió .
“Este tema me ha hecho vivir una experiencia personal, y dolorosa, recientemente”, dijo Newsom en la sesión conjunta de la legislatura.
Newsom, cuyo padre padecía de demencia y murió el año pasado, también ha pedido a la ex primera dama María Shriver que dirija un Grupo de Trabajo de Prevención y Preparación para el Alzheimer, y ha solicitado a los legisladores la aprobación de $3 millones en fondos estatales para la investigación de la enfermedad.
El proyecto de ley de Patterson proporcionaría un crédito fiscal estatal de hasta $5,000 para familiares cuidadores durante cinco años, a partir del año fiscal 2020. Se les reembolsaría el 50% de los gastos elegibles, como el reacondicionamiento de una casa, la contratación de un ayudante y la renta o compra de equipo especializado. El crédito estaría disponible para individuos que ganan hasta $170,000 al año, o para contribuyentes que hacen su declaración conjunta y que ganan hasta $250,000
Patterson, miembro de la minoría republicana, espera convencer a sus colegas de que conceder créditos fiscales es lo correcto desde un punto de vista económico, ya que permitiría a los cuidadores mantener a sus seres queridos en casa en lugar de depender de servicios gubernamentales más caros.
“Si los legisladores y el gobernador miran a los ojos de sus familiares, amigos y vecinos… creo que se puede aprobar y firmar”, dijo Patterson.
Pero esta medida tiene que competir por hacerse con una parte del superávit californiano de $21 mil millones, que el gobernador y los legisladores quieren destinar a la financiación de la educación, la atención de la salud, la vivienda y docenas de otros programas.
A Pam Sogge, de Oakland, California, un crédito fiscal le permitiría contratar ayuda en el hogar por tres horas más a la semana.
Su esposo, Rick Sogge, de 61 años, padece Alzheimer en su etapa temprana y se desespera cuando lo deja solo. A veces, cuando se queda solo en una habitación de su casa, va a buscar a su esposa cada dos minutos.
Dado que Rick Sogge todavía está físicamente sano, la mayoría de los gastos de su cuidado son para pagar por ayudantes a tiempo parcial que lo llevan de paseo para que Pam pueda trabajar, hacer compras o ir ella misma al médico.
“Tu futuro financiero se vuelve incierto. No sabes lo que va a pasar. No sabes cuánto tiempo vas a estar así. Así que te vuelves muy conservadora”, explicó Pam Sogge, de 56 años, quien lleva cinco cuidando a su marido. “Un crédito fiscal, en cierto modo, te da el permiso y el ánimo para buscar ayuda”.
Esta historia de KHN fue publicada primero en , un servicio de la .
║┌┴╧│╘╣╧═Ї News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFFтАФan independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/aging/estados-presionan-para-que-familiares-que-son-cuidadores-reciban-creditos-fiscales/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=934316&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>